鄭淳予
久站讓你腳跟腳底痛 ! 圖解教你5招對付足底疼痛
2018-01-16
腳跟或腳底疼痛,最常見的原因之一就是「足底筋膜炎」,但你知道到底什麼是「足底筋膜」? 除了吃藥,我們又該怎麼自我照護,對抗足部疼痛呢 ?

久站讓你腳跟腳底痛 ! 圖解教你5招對付足底疼痛
足部疼痛的型態
腳跟和腳底的疼痛,往往在早上當你要下床時,踩到地板的瞬間是最痛的 (常見痛點如圖1),或是當你坐了好一段時間,突然起身往下一踩的時候,最是不舒服。
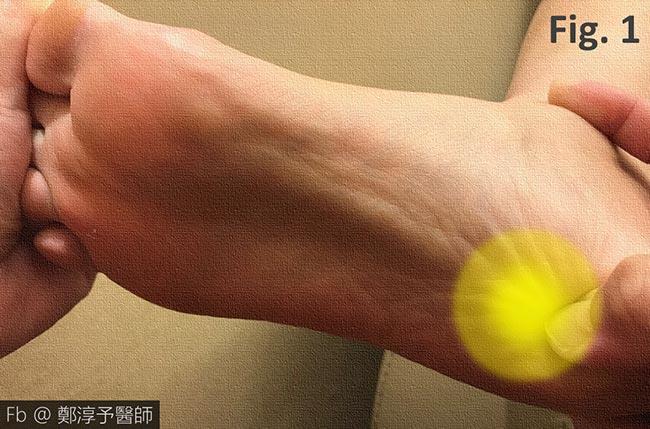
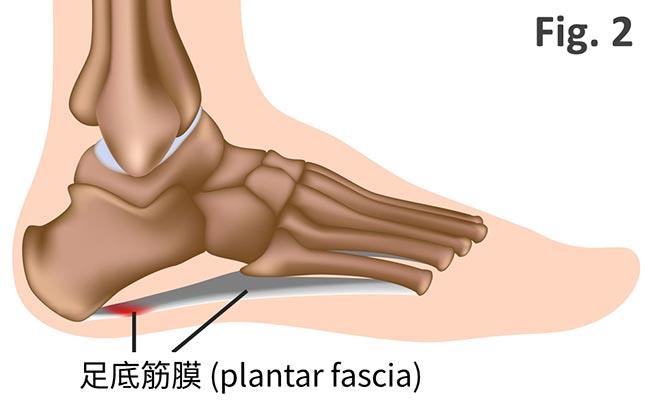
「足底筋膜」是沿著腳底延伸的帶狀組織,由足跟骨連接到腳趾頭(圖2),為足弓提供支撐,負責讓我們能穩定站立跟跑跳。當足底筋膜因為長時間承受過多壓力和收縮,引起發炎、腫脹,就成了「足底筋膜炎」。
什麼人容易得到「足底筋膜炎」?
1. 需要久站或長時間跑步、跳躍 : 工作需要承受過多足部壓力,如 : 舞者、運動員、櫃姐或是護理人員等。
2. 穿不合腳的鞋子 : 像是穿著高跟鞋逛街時間過長;或是穿著沒有避震緩衝鞋墊的運動鞋,長時間慢跑、打球或爬山。
3. 本身體型或足型的因素 : 像是體重過重,天生足弓過高或是扁平足的人,因為腳部支撐本來就較為費力,也較容易足底發炎。
4. 需要在堅硬或崎嶇不平的地面,長時間站立或活動。
5招對付足底疼痛發炎
這裡有一些方法可以幫助你緩解足部疼痛和發炎 :
進行足底、小腿伸展 和 足底肌力訓練 :
A. 可手撐牆站弓箭步,痛的那腳在身體後方,趾頭朝前方,腳跟踩穩地板,感覺小腿肌有拉緊伸展的感覺。(圖3-A)
B. 坐穩在地上,將毛巾環繞在足底部,將足部拉向身體的方向 (足部背屈),也能達到足部和小腿伸展的功效。(圖3-B)
C. 將小腿平放著,腳板懸空,然後腳踝輕輕繞圈做放鬆運動。(圖3-C)
D. 腳趾捲曲運動,可訓練足部的小肌肉,利用更好的肌耐力幫助支撐足弓,便能減少足底筋膜的負荷,作法很簡單,只要放條毛巾,練習用腳趾抓握毛巾即可。

讓你的腳有休息的機會 : 限制運動和戶外活動有助於減輕症狀,也要避免跳躍。但記得一定要搭配前述的伸展運動,否則腳部僵硬會帶來更多疼痛。
冰敷足後跟 : 每天2到3次,將冰敷袋放於腳後跟20分鐘(圖4),可減輕疼痛和消腫。

穿著具有良好支撐性的鞋子 : 對於足弓能提供支撐,以及於足跟和腳底有減壓緩衝的氣墊或矽膠墊,可以幫助改善症狀。
儘量避免赤腳,或是穿拖鞋 : 尤其要避免人字拖,也要避免穿破舊的鞋子運動或長時間工作,因為磨損的鞋墊或變形的鞋體,都會使得我們的足部承受不當的壓力。
鄭醫師小提醒
足底發炎是十分常見的腳痛原因,如果能依照上面教大家的方法做調適,80%的人都能獲得症狀的緩解,如果發炎時間過長或是疼痛太嚴重,醫師也有藥物和局部注射的方式能幫忙治療。我們的雙腳每天辛勞的承擔著身體的壓力,因此千萬要好好照顧和體貼自己的雙腳,適度的休息和伸展,穿著保護性支撐性高的鞋子,都能讓我們的足部免於疼痛和發炎。
足底發炎是十分常見的腳痛原因,如果能依照上面教大家的方法做調適,80%的人都能獲得症狀的緩解,如果發炎時間過長或是疼痛太嚴重,醫師也有藥物和局部注射的方式能幫忙治療。我們的雙腳每天辛勞的承擔著身體的壓力,因此千萬要好好照顧和體貼自己的雙腳,適度的休息和伸展,穿著保護性支撐性高的鞋子,都能讓我們的足部免於疼痛和發炎。
特別感謝 : 物理治療師 謝劭玟老師,協助審訂復健運動訓練內容。
關於鄭淳予現任Cheng’s Neurological Clinic執行長暨主治醫師,一位專長看頭痛、失眠、暈眩、神經痛的神經科醫師,曾獲國際神經血管疾病學會頒發的年輕研究者獎,對很多事都有一套自己小宇宙的看法和哲學,活著不能沒有信念、鍋、蛋和白米飯,每一天 be better 是她的小心願,覺得能簡單平凡就是最踏實的幸福。
/ 關於鄭淳予 /
現任Cheng’s Neurological Clinic執行長暨主治醫師,一位專長看頭痛、失眠、暈眩、神經痛的神經科醫師,曾獲國際神經血管疾病學會頒發的年輕研究者獎,對很多事都有一套自己小宇宙的看法和哲學,活著不能沒有信念、鍋、蛋和白米飯,每一天 be better 是她的小心願,覺得能簡單平凡就是最踏實的幸福。


運動星球
有科學根據﹕常遲到的人更長壽、更健康
2019-06-05
每個人身邊都會有這麼一位朋友(或是你自己)﹕每次約會、上課甚至上班,似乎一定要遲到幾分鐘才高興,理由不外乎塞車、幫寶寶洗澡、迷路…,這些人上課時最愛做最後一排(因為能在打鐘後慢慢飄進教室不引起注意)、約會時間總是在電話中說「我快到了!」這種人雖然常讓人生氣,但事實證明,長期遲到的人並不是時間管理不好,而是個對壓力較無感的樂觀主義者;另根據一項刊於Harvard Health Publishing的研究指出,樂觀主義者的壽命更長、生活地更健康!

有科學根據﹕常遲到的人更長壽、更健康
目前的科學已證實,壓力對於整體健康是個危險因子,而遲到的人通常感覺壓力較小、不關心最後期限,且面對事情比別人更放鬆。舉例來說,在開車停紅綠燈時,一般人會感到不耐或焦躁,但慣性遲到的人仍能以平靜心情面對。
這樣的心態可能使心血管較健康、血壓降低、心臟病與中風風險降低,更減少聯合國世界衛生組織(WHO)點名必須重視的全世界三大疾病之一「憂鬱症」的機會。而減低上述這些疾病風險有助於延長壽命。
誠如作家Diana DeLonzor在他的書《Never Late Again》中所寫﹕「許多愛遲到的人既樂觀又不切實際,而這影響了他們對時間的看法。」樂觀主義者相信自己能在1小時內完成跑步、到乾洗店拿衣服、買雜貨、送小孩去上學等全部事情。前述是一個明顯過度樂觀的行程安排,但許多慣性遲到的人真心相信它是可能的,即使一次又一次證明它不是。
然而,這樣的過度樂觀帶來想樣不到的意外好處。哈佛醫學院一篇論文指出﹕生命早期的樂觀,可預估在追蹤15-40年期間,有更好的健康和更低的死亡率。

最後,除了樂觀,有其他研究指出,在派對中遲到15分鐘的人,實際上對時間掌握的方式與其他人不同。一個科學團隊找來兩種人格特質的人,A型人有動力且雄心勃勃,B型人有創造性且放鬆,並要求他們估計實際時間1分鐘;研究顯示,A型人平均估計58秒,B型人平均估計77秒;也就是說,兩型人每一分鐘有19秒的落差,而這個差距會隨著時間推移而增加。
資料來源/SouthernLiving, MOTHERLY, 台灣憂鬱症防治協會
責任編輯/Dama

運動星球
減少碳水化合物,消除凸肚!
2017-04-24
肥胖率上升是目前全世界人類共同面對的問題,
尤其亞洲人不僅以米飯為主食,零食的攝取量更是多,
約有68%的能量來源是碳水化合物,
也就是說,碳水化合物是造成現代人腹部肥胖的主要成因。
而想要消除凸肚,重點就在適量攝取消化吸收速度較慢的碳水化合物。
也就是,食用低GL的食物!

凸肚會引發各種疾病
凸肚會引發各種疾病
代謝症候群
腹部肥胖不只是種疾病,還是其他疾病的判斷標準,如代謝症候群。代謝症候群為新陳代謝障礙的慢性疾病,前兆是高血糖、高血壓、高血脂、肥胖等多種生活習慣病同時發生。當五項診斷指標中有三項以上符合,就可判定罹患代謝症候群。若代謝症候群患者有腹部肥胖的情況,也會增加罹患心腦血管疾病的危險性。放任不管的話,會衍生心腦血管疾病、糖尿病等併發症,甚至死亡,相當地危險。
糖尿病
人體攝取碳水化合物後,血糖會升高,此時調節血糖的胰島素會增加分泌量以降低血糖。若身體經常處於高血糖、高胰島素的循環中,不僅會增加胰臟負擔,還會發展成腹部肥胖,到後來胰島素對身體就起不了作用(胰島素阻抗),最後便演變成血糖調節失衡的糖尿病。
高血壓
內臟脂肪、腹部贅肉的累積,會促使體內控制血管收縮的物質增加,而血管一收縮,血壓就會不正常地升高。此外,控制食慾和維持血管彈性的荷爾蒙分泌量減少,血壓也跟著上升,換句話說,內臟脂肪是高血壓的成因之一。
心血管疾病、腦血管疾病
沒被身體消耗掉的多餘碳水化合物會變成中性脂肪,影響碳水化合物和脂質的正常代謝。高濃度的脂質和糖分會讓血液變黏稠,並隨著血液在身體各處引發動脈硬化等血管疾病。尤其腹部肥胖會造成血脂異常、脂肪肝等疾病,甚至會惡化成心腦血管疾病,威脅生命安全。
高脂血症和動脈硬化
中性脂肪若囤積在體內,膽固醇就會上升,甚至引發高脂血症。高脂血症的成因是血液裡含有過多的中性脂肪或膽固醇,增加血液黏稠度,持續損害血管,引發初期的動脈硬化。
GL是什麼?
上述的GI(升糖指數)值,指的是該食物所含碳水化合物被人體消化、吸收的速度,以及其提升的血糖值。GI值越低,被人體消化吸收的速度越慢,有助於控制食慾和減重。但是,GI值並未考慮到吃的量,很難實際應用,而GL值是將GI值和一次吃的量一併考慮,更適合用來調整飲食。舉例來說:西瓜是含糖量很高的食物,但它的水分也很多,吃一兩片就很有飽足感,所以西瓜的GI值雖高,GL值卻很低。如果說GI是某食物會提升的血糖值,那GL就是考慮實際攝取量後計算出的數值,是用更實際的方式計算食物對血糖造成的影響。

西瓜的GI值和GL值
西瓜的GI值72,屬於高血糖風險的食物。
但因為西瓜的水分高,即糖的密度較低,100g的含糖量為6g,以公式計算後,對血糖的影響(GL值)只有4。


西瓜 ©Organic Facts
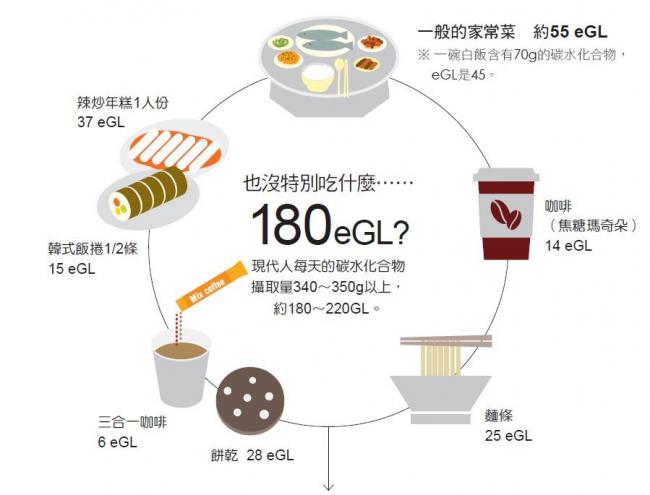
低GL健康食的標準(1日平均)

現代人每日平均攝取量 180GL

GL標準值(1日平均)
知識便利貼|關於eGL
本書食譜的GL值為估計值,簡寫為eGL。GL值原是實際進食後,透過實驗測量血糖變化量得到的結果,但本書所標示的數值是利用臨床實驗開發出的GL公式(專利申請中)計算出的估計值,故標示為eGL。eGL的值越大,血糖會上升越多。
高GL飲食=凸肚!
◎高GL的食物,就是碳水化合物含量高、會快速被消化吸收的食物。
◎促使體內血糖飆升。
◎為降低血糖,身體分泌大量胰島素,碳水化合物迅速被組織吸收,血糖下降後又開始覺得餓。
◎過多的糖分流入身體組織,多餘的就變成中性脂肪。
◎中性脂肪和體內吸收的其他脂肪堆積在一起,造成內臟脂肪型肥胖,也就是凸肚。
◎儲存在體內的中性脂肪,分解成游離脂肪酸(free fatty acid)。
◎游離脂肪酸製造出更多的中性脂肪,造成慢性腹部肥胖。
◎持續攝取高GL值食物,肚子上的贅肉就越來越多。
低GL飲食=健康!
✔ 低GL的食物,即碳水化合物含量低、較慢被消化吸收的食物。
✔ 血糖不會飆升,身體也不必被迫分泌過量的胰島素。
✔ 持續維持飽足感。
✔ 身體不會分泌過多的胰島素,就不會因急性低血糖產生飢餓感。
✔ 適量的葡萄糖被輸送到肌肉組織,完全轉化為能量消耗掉,維持標準體重。
✔ 避免過多的能量轉變為脂肪在儲存體內,預防生活習慣病,保持健康。
 ©Reader's Digest
©Reader's Digest
書籍資訊
◎圖文摘自三采文化出版,南基善著作《專瘦凸肚的低GL健康食:不復胖、不痛苦 靠吃就能瘦的神奇減肥法》一書。
你的凸肚肚怎麼來的?
第一本低GL瘦身飲食專書!
不復胖、不痛苦,靠吃就能瘦的神奇減肥法
體驗10天,穩定瘦下3公斤!
營養學權威、健康飲食雜誌聯手製作
科學化的營養分析+實用的健康飲食概念
★95道吃飽又能瘦肚子的最強食譜★
★14天低GL瘦肚計畫表★
★111種常用食材GL估算值快速查詢★
別再執著於GI與熱量,GL才是變瘦的關鍵
聰明選擇食物,健康吃對分量!
書籍資訊 請點此

低GL健康食的標準(1日平均)

現代人每日平均攝取量 180GL

GL標準值(1日平均)
知識便利貼|關於eGL
本書食譜的GL值為估計值,簡寫為eGL。GL值原是實際進食後,透過實驗測量血糖變化量得到的結果,但本書所標示的數值是利用臨床實驗開發出的GL公式(專利申請中)計算出的估計值,故標示為eGL。eGL的值越大,血糖會上升越多。
本書食譜的GL值為估計值,簡寫為eGL。GL值原是實際進食後,透過實驗測量血糖變化量得到的結果,但本書所標示的數值是利用臨床實驗開發出的GL公式(專利申請中)計算出的估計值,故標示為eGL。eGL的值越大,血糖會上升越多。
高GL飲食=凸肚!
◎高GL的食物,就是碳水化合物含量高、會快速被消化吸收的食物。
◎促使體內血糖飆升。
◎為降低血糖,身體分泌大量胰島素,碳水化合物迅速被組織吸收,血糖下降後又開始覺得餓。
◎過多的糖分流入身體組織,多餘的就變成中性脂肪。
◎中性脂肪和體內吸收的其他脂肪堆積在一起,造成內臟脂肪型肥胖,也就是凸肚。
◎儲存在體內的中性脂肪,分解成游離脂肪酸(free fatty acid)。
◎游離脂肪酸製造出更多的中性脂肪,造成慢性腹部肥胖。
◎持續攝取高GL值食物,肚子上的贅肉就越來越多。
低GL飲食=健康!
✔ 低GL的食物,即碳水化合物含量低、較慢被消化吸收的食物。
✔ 血糖不會飆升,身體也不必被迫分泌過量的胰島素。
✔ 持續維持飽足感。
✔ 身體不會分泌過多的胰島素,就不會因急性低血糖產生飢餓感。
✔ 適量的葡萄糖被輸送到肌肉組織,完全轉化為能量消耗掉,維持標準體重。
✔ 避免過多的能量轉變為脂肪在儲存體內,預防生活習慣病,保持健康。
 ©Reader's Digest
©Reader's Digest
書籍資訊
◎圖文摘自三采文化出版,南基善著作《專瘦凸肚的低GL健康食:不復胖、不痛苦 靠吃就能瘦的神奇減肥法》一書。
你的凸肚肚怎麼來的?
第一本低GL瘦身飲食專書!
不復胖、不痛苦,靠吃就能瘦的神奇減肥法
體驗10天,穩定瘦下3公斤!
營養學權威、健康飲食雜誌聯手製作
科學化的營養分析+實用的健康飲食概念
★95道吃飽又能瘦肚子的最強食譜★
★14天低GL瘦肚計畫表★
★111種常用食材GL估算值快速查詢★
別再執著於GI與熱量,GL才是變瘦的關鍵
聰明選擇食物,健康吃對分量!
書籍資訊 請點此
高GL飲食=凸肚!
◎高GL的食物,就是碳水化合物含量高、會快速被消化吸收的食物。
◎促使體內血糖飆升。
◎為降低血糖,身體分泌大量胰島素,碳水化合物迅速被組織吸收,血糖下降後又開始覺得餓。
◎過多的糖分流入身體組織,多餘的就變成中性脂肪。
◎中性脂肪和體內吸收的其他脂肪堆積在一起,造成內臟脂肪型肥胖,也就是凸肚。
◎儲存在體內的中性脂肪,分解成游離脂肪酸(free fatty acid)。
◎游離脂肪酸製造出更多的中性脂肪,造成慢性腹部肥胖。
◎持續攝取高GL值食物,肚子上的贅肉就越來越多。
低GL飲食=健康!
✔ 低GL的食物,即碳水化合物含量低、較慢被消化吸收的食物。
✔ 血糖不會飆升,身體也不必被迫分泌過量的胰島素。
✔ 持續維持飽足感。
✔ 身體不會分泌過多的胰島素,就不會因急性低血糖產生飢餓感。
✔ 適量的葡萄糖被輸送到肌肉組織,完全轉化為能量消耗掉,維持標準體重。
✔ 避免過多的能量轉變為脂肪在儲存體內,預防生活習慣病,保持健康。

©Reader's Digest
書籍資訊
◎圖文摘自三采文化出版,南基善著作《專瘦凸肚的低GL健康食:不復胖、不痛苦 靠吃就能瘦的神奇減肥法》一書。
你的凸肚肚怎麼來的?
第一本低GL瘦身飲食專書!
不復胖、不痛苦,靠吃就能瘦的神奇減肥法
體驗10天,穩定瘦下3公斤!
營養學權威、健康飲食雜誌聯手製作
科學化的營養分析+實用的健康飲食概念
★95道吃飽又能瘦肚子的最強食譜★
★14天低GL瘦肚計畫表★
★111種常用食材GL估算值快速查詢★
別再執著於GI與熱量,GL才是變瘦的關鍵
聰明選擇食物,健康吃對分量!
書籍資訊 請點此
◎圖文摘自三采文化出版,南基善著作《專瘦凸肚的低GL健康食:不復胖、不痛苦 靠吃就能瘦的神奇減肥法》一書。
你的凸肚肚怎麼來的?
第一本低GL瘦身飲食專書!
不復胖、不痛苦,靠吃就能瘦的神奇減肥法
體驗10天,穩定瘦下3公斤!
營養學權威、健康飲食雜誌聯手製作
科學化的營養分析+實用的健康飲食概念
★95道吃飽又能瘦肚子的最強食譜★
★14天低GL瘦肚計畫表★
★111種常用食材GL估算值快速查詢★
別再執著於GI與熱量,GL才是變瘦的關鍵
聰明選擇食物,健康吃對分量!
書籍資訊 請點此



