運動星球
腳底每踩一步痛一回? 一次搞懂足底筋膜炎和這些可能原因
2019-03-29
當你每踩一次地板腳底就劇痛一次,第一個想抓出的兇手是不是足底筋膜炎?沒錯,雖然足底筋膜炎是造成腳底痛常見的疾病之一,推估佔求診足部疾病患者的1-2成,但腳底痛其實還有如拇指外翻、種子骨障礙、疲勞性骨折等因素。我們先深入了解頭號敵人足底筋膜炎,再一一釐清腳底哪個部位痛可能對應的還有哪些疾病。
腳底每踩一步痛一回? 一次搞懂足底筋膜炎和這些可能原因
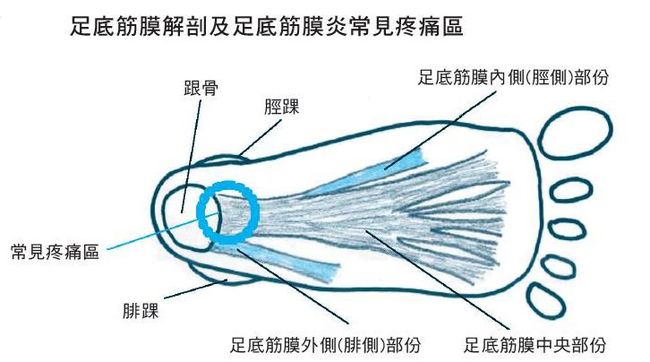
足底筋膜炎症狀
1. 疼痛會在未承重一段時間後,因再度承重而出現。最明顯的症狀是﹕早上起床腳踩到地板時足跟強烈刺痛,經一段時間行走後漸漸緩解,但站立或行走一段時間後又開始疼痛。
2. 疼痛部位從腳跟向前蔓延。
3. 接近腳踝的跟骨內側足底及兩側有輕度腫脹。
4. 唯有在承重活動時產生的疼痛,也就是足踏地時產生的疼痛才是足底筋膜炎,疼痛強度每個患者不同,約1/3患者兩側同時發生,但可能一側較嚴重,特別容易發生在作為蹬足的右腳。
©台灣家庭醫學醫學會
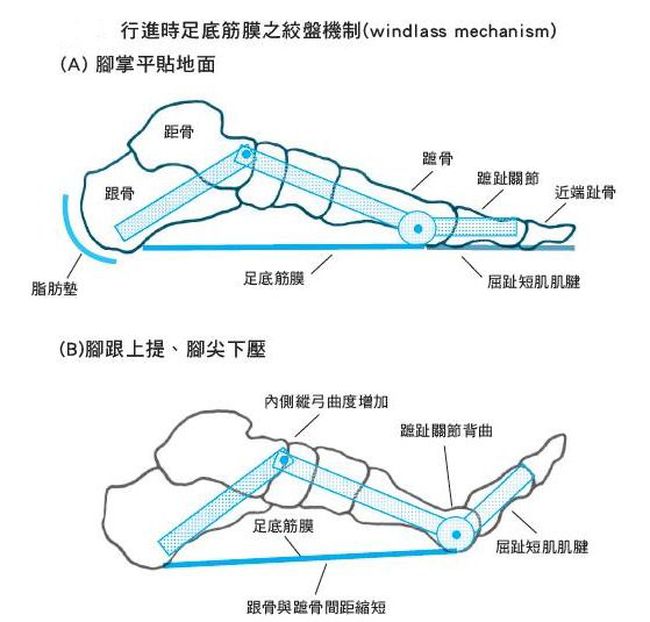
病因&危險因子
大部分足底筋膜炎是過度或不當使用,或因退化導致緩衝效果減少,而造成「絞盤機制」失效所致。一般好發於40-60歲族群或較年輕的跑者。
常見的內在危險因子﹕肥胖、扁平足、高弓足、足內旋、阿基里斯腱或足內部過緊繃、足跟腱攣縮、小腿三頭肌緊繃或無力、腳跟脂肪墊萎縮。另外,雖然跟骨骨刺常伴隨足底筋膜炎出現,但目前仍不清楚兩者之間的因果關係。
常見的外在危險因子﹕有站立時間過久、跑者過度訓練(例如突然增加跑步距離)、穿不適合的鞋子(如高跟鞋、不適腳的跑鞋)等。
©台灣家庭醫學醫學會
診斷
足底筋膜炎的診斷主要根據病史及觸診,當足後跟內側有局部壓痛點,尤其將腳趾往上扳使足底筋膜拉緊時,局部壓痛會更明顯。
一般來說,抽血檢驗及X光檢查對確診足底筋膜炎沒有助益,除非懷疑有合併其他病症時才會安排。而超音波檢查能幫助偵測足底筋膜增厚及相關異常變化,但目前並沒有被建議作為常規使用。核磁共振成像(MRI)也可顯示足底筋膜增厚情形,但極少用來診斷足底筋膜炎。
治療與緩解方法
足底筋膜炎多為自癒性疾病,高達90%接受適當保守治療(非手術性的治療)的患者在1年內明顯緩解,僅約10%需要積極治療。以下1-4是可幫助分散足底筋膜壓力、初步減緩疼痛的保守治療;5-7則在前述方法使用一段時間後,沒有明顯改善且繼續影響生活,再依醫師建議接受的保守治療。8.則是那10%患者需要的積極治療。
1. 訓練足底的內在肌群,幫助支持足部以及分散壓力。
2. 鍛鍊臀肌及核心肌群,因為與足底肌膜是筋膜線中的背線,將筋膜線鍛鍊起來會有所幫助。
3. 伸展放鬆小腿肚肌肉、阿基里斯腱。

緩解足底筋膜炎的瑜伽動作-頭觸膝伸展式
4. 扁平足、高弓足選擇合腳、包覆性好,有足弓支撐及足底緩衝墊的鞋子,或進一步使用客制化矯正鞋墊輔助。
5. 非類固醇消炎止痛藥常作為短期使用,可減輕疼痛失能、減少發炎。如果使 用保守治療3-4週以上症狀沒有改善,仍明顯疼痛且影響生活,可在足底痛點局部注射類固醇,短期緩解疼痛。但因反覆注射類固醇可能導致足跟脂肪墊萎縮或足底筋膜破裂,應避免在1年內於同樣部位注射超過3次。
6. 增生療法﹕強化足底筋膜韌帶。即是將增生藥劑(如高濃度葡萄糖水、維生素B12、自體血小板生長因子等)經超音波導引注射到足底筋膜,直接精準刺激該部位修復。
7. 體外震波治療﹕促使微血管新生,達到軟組織再生及修復功能,但治療時患部會暫時疼痛。
8. 一般來說,只有不到10%患者經6個月保守治療仍無效,才需要手術治療。治療方法為切除部分足底筋膜,絕大多數患者都可得到滿意的改善;目前發展出內視鏡足底筋膜切除術,傷口只有1公分左右,恢復比傳統方法快,傷口疼痛也可大幅減輕。
腳底痛還可能是這些原因!
疲勞性骨折﹕蹠骨(前腳掌附近的足弓頂點)發生刺痛、尖銳疼痛,外在感覺為腳背疼痛。
種子骨障礙﹕腳拇趾根部的拇趾球劇痛,一般較常見發生在左腳,若症狀嚴重可能出現拇指外翻的現象。
拇指外翻﹕腳拇趾根部附近發生劇痛,拇趾往小趾方向偏移導致腳內側向外凸出,是兩腳都常見的症狀,足弓塌陷會伴隨拇指外翻一起出現。
腳底水泡﹕常見於初期跑者,主因除了腳底皮太嫩受不了幾萬步的觸地摩擦、超出平常跑量;也可能因為鞋太大或太小、下雨天跑步雙腳泡水等防護不當因素。
跟骨炎﹕疼痛位置多位於足跟正下方,與常見的足底筋膜炎的跟骨內前側疼痛相當接近,常會被混淆而當成足底筋膜炎治療。患者大多跟骨的正下方有觸壓痛,穿硬的鞋子或足跟直接踩在地板上會很不舒服,但不至於痛到無法走路。
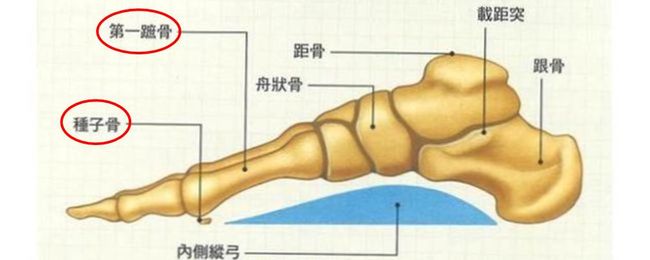
種子骨與蹠骨位置 ©衛生福利部護理及健康照護司實證護理指引
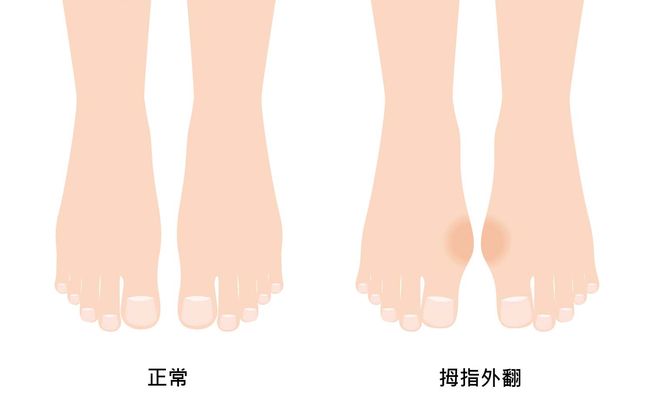
©illust AC
資料來源/台灣家庭醫學醫學會、高醫醫訊、國泰醫院復健科、林新醫院、復健科醫師尤稚凱
責任編輯/Dama


優活健康網
久咳不癒有可能是感染黴漿菌!營養師列出5大營養能止咳抗發炎
2024-02-07
呼吸道疾病好發於秋冬季節,近期行走的肺炎「黴漿菌」正在中國大流行,台灣的感染病例也有增加的趨勢,若感染黴漿菌,到底該怎麼吃才能快快好?黴漿菌最典型的症狀就是久咳不癒,哪些食物能保護呼吸道、加速修復黏膜?營養師提醒,可多吃「5大營養」來加強免疫力,也能在家煮豆漿、沖泡綠茶、吃蜂蜜來提升身體自癒力,幫助盡速恢復健康。

久咳不癒有可能是感染黴漿菌!營養師提醒,可多吃「5大營養」來加強免疫力。
肺炎黴漿菌目前沒有疫苗,抗藥性高又超容易傳染,且有極高重複感染機率,若不幸感染黴漿菌咳不停,該吃什麼才能治標又治本,讓症狀好得快?營養師高敏敏在臉書粉絲頁發文表示,可透過攝取抗氧化、抗發炎飲食加速痊癒,有助提升自我身體抵抗力,降低二次感染機會。
感染黴漿菌這樣吃補充營養
高敏敏建議,民眾在肺炎黴漿菌感染期間,可多攝取「以下營養」:
1.大量水份:如開水、雞湯等,充足的飲水不僅能代謝身體有害物,也能緩解肺部黏稠液體。
2.抗發炎食物:如鮭魚、鯖魚、藍莓、魚油等,Omega-3脂肪酸可促進吞噬細胞、白血球的活動力,加速吃掉細菌,花青素則有助抑制前列腺素合成,兩者皆能降低身體發炎反應。
3.礦物質鋅:鋅在免疫系統、組織修復上,常扮演重要的角色,可以幫助修復黏膜細胞、強化免疫系統,建議可從蝦子、蛤蜊、海鮮中攝取。
4.維生素C:可強化人體免疫功能、幫助細胞修復、減緩身體不適,幫助加速恢復體力,多吃芭樂、奇異果、柳丁。
5.維生素D:可從鮭魚、秋刀魚、黑木耳、曬太陽來攝取,有助活化免疫系統、減少發炎反應。

營養師也提醒,可適時吃一點純蜂蜜,幫助保護口腔黏膜、有潤肺效果,可減緩久咳喉嚨不適的問題。
久咳不適吃「4類食物」減緩
此外,高敏敏也推薦民眾自己在家煮豆漿,能補充大豆異黃酮,有抗氧化、抗發炎的功效,可降低發炎、咳痰的症狀;多吃薑黃、生薑也有幫助,薑黃中的薑黃素可抑制發炎,有助緩解咳嗽症狀,生薑能舒緩呼吸道肌肉、降低發炎及腫脹症狀。
感染黴漿菌最常見的症狀就是久咳不癒,她建議,此時可吃一點純蜂蜜,幫助保護口腔黏膜、有潤肺效果,可減緩久咳喉嚨不適;飲品選擇上也能多喝溫熱或常溫的綠茶,因綠茶中的兒茶素有抗菌功效,也有維持喉嚨濕潤、減緩咳嗽的效果。
高敏敏表示,秋冬本就是好發感冒、流感的季節,現在又出現黴漿菌威脅,高危險族群為孩童、青少年、年輕族群等,常常一人得病傳染給全家,除了儘早就醫治療,搭配勤洗手、消毒以外,更可以透過上述飲食方式,加速咳嗽症狀痊癒,強化身體抵抗力,才是根絕疾病、遠離感染風險的關鍵。
/ 關於優活健康網 /

《優活健康網》為台灣極具專業權威性的健康知識平台,擁有完整醫療記者與編輯群,提供最正確的就醫認知與醫療知識。
【Uho優活健康網】:http://www.uho.com.tw/
【Uho優活健康網粉絲團】:https://www.facebook.com/uhofbfans/

Heho健康
健身房不是年輕人專利! 物理治療師:規律訓練使老年人肌力回春
2021-03-10
上健身房、負重訓練聽起來總感覺有點危險,直覺上會認為老人家不適合做,但其實老年人更需要健身!只要聽從專業人士的建議,注意用藥狀況、傷病史等等,老年人也可以安全的長肌肉,恢復到年輕時的體力。

健身房不是年輕人專利! 物理治療師:規律訓練使老年人肌力回春
老年人健身重訓 反應變好、記憶力更清晰
和一般年輕人一樣,老年人是可以上健身房健身的,甚至也可以做重量訓練。新樓醫院附設安南診所物理治療師黃宗玄說:「雖然老年人健身在台灣可能還比較陌生,不過如果將其視為維持日常功能的規律運動,或許會比較沒壓力。」
老年人更需要做健身運動。健身運動對於所有年齡層效果都是增強肌力、增加肌肉量、增加骨質密度,而這正是老年人不斷在流失的健康要素,增強自己的體力,不但能延緩老化,還有機會讓肌肉恢復到跟年輕的時候一樣,有力又結實。
且健身不只可以增強肌肉,還可提升本體感覺,使老年人對周遭的環境刺激反應變好,在緊急時刻的反應可以加快,例如,走路時突然看到前方有障礙物,可以較迅速的避開等等。此外,健身也會讓腦部的認知功能進步,記憶力、邏輯思考都能更加清晰。

老年人更需要做健身運動
老年人健身要點:能蹲就蹲、增加訓練強度
老年人在做健身規劃時,可以以下肢訓練作為重點,常做蹲姿就是一個很好的辦法,如果不能蹲,就簡化成坐姿起立,從坐到站除了加強腿部肌肉,還可以訓練重心的位移,掌握重心變化也能避免跌倒。
要注意的是,需選擇剛好膝蓋能呈現九十度、腳掌可以完全踩到地面的椅子來練習,加上扶手更佳。可以從較高的椅子開始,漸次轉換到較低椅子,增加困難度。只要在老年人「可以接受的範圍」內,漸次增加難度,就是安全的。
另一個重點是訓練強度,有必要的時候就開始負重或是用可以增加強度的器材,有強度刺激才可以促進骨質和肌肉的生成,例如,增加負重重量,或是訓練的組數逐漸提升。

運用負重可增加強度,有強度刺激才可以促進骨質和肌肉生成
老年人健身要注意什麼?
了解傷病史
若之前身體某部位有受過傷,要先做好防護措施,可與教練或物理治療師討論,不適合做哪些訓練。
注意關節活動度
關節活動度跟肢體疼痛的程度有關。如果在關節有疼痛的情況下(像是膝關節疼痛),老年人自然不敢做彎曲,甚至蹲的動作,建議先從「慢走」開始,逐漸增加膝關節內的關節液潤滑程度,接著在膝蓋疼痛減輕後,再做其他訓練。
監控訓練強度
需依照老年人本身的狀況而定,每次訓練的狀態也不同,一般會建議,若是同樣的重量訓練或是功能性活動,以一週為觀察期,例如,負重 5 公斤的重物,每次停留 10 秒鐘,一組做 10 次,這個強度就持續一週,隨時依照訓練結束後的恢復程度調整。
慢性病藥物要小心
如果老年人有慢性疾病,像是血壓、血糖、血脂的問題,訓練前需與開藥的醫師討論,例如,血壓藥的服用時機和運動訓練的時間怎麼搭配。 黃宗玄也提醒:「老年人在進行健身前,要先取得醫師在運動方面的建議,且在有相關背景的肌力體能教練或是物理治療師的監控下做訓練,會比較安全。」
/ 關於Heho健康 /

什麼是「Heho」?Heho = Health & Hope
我們有最豐富的健康、運動、休閒、養生、美食,和人生經驗的心靈分享……我們有動人的小故事,更有醫生、護理師、營養師等專家對於健康和生活的建議,為大家帶來健康與希望。而我們的小心願是:您能喜歡這份用心,並分享給您的朋友!
【Heho官網】