運動星球
睡覺習慣開小燈、電視?專家:睡覺光照會提高肥胖風險!
2019-06-17
不少人睡覺時都會習慣留一盞燈,方便半夜起床上廁所可以看見路,或是有人不喜歡全黑的環境,會開著電視睡覺來增加安全感。但是,根據美國有一項研究指出:「開燈睡覺會提高變胖的機率!」因為燈光會影響褪黑激素分泌,進而改變生活作息和飲食習慣,導致變胖的機率提高!

睡覺習慣開小燈、電視?專家:睡覺光照會提高肥胖風險! ©casper.com
根據CNN報導,美國北卡羅來納國家環境健康科學研究所的研究員做了一項有關睡覺不關燈的研究,這份研究涉及分析美國4422名年齡落在35~74歲的女性,研究時間為5年。該研究報告指出,晚上睡覺習慣留一盞夜燈或是開電視的人,約有17%的人體重增加了約有3~5公斤;22%的人獲得5~7公斤,最後還有33%的人增加的體重更多!該研究員表示,燈光可能會抑制褪黑激素分泌,進而打亂生理時鐘及飲食習慣,然而光線扮演慢性壓力源,會影響荷爾蒙分泌或新陳代謝。即使控制睡眠時數、飲食和運動等其他要素,這關聯性依然很高。

開燈睡覺不僅發胖還會傷害傷體
英國列斯特大學和以色列海法大學合作的動物研究中發現,開燈睡覺會導致夜間分泌的褪黑激素因此被中斷,而褪黑激素可以抑制人體交感神經興奮性,讓人體的免疫功能增強,甚至有殺死癌細胞的效果,但是一旦被人造光線影響,DNA可能會出現變異,甚至會增加罹癌風險。此外,日本奈良縣立醫科大學的研究團隊針對睡眠時房間的明亮度與對身體的影響進行研究,發現房間的亮度會打亂身體規律,進而導致心律不整及憂鬱症。

開燈睡覺不僅發胖還會傷害傷體 ©digitaltrends.com
睡前關燈滑手機也會造成身體負擔
除了開燈、開電視睡覺會傷害體外,睡前關燈滑手機其實也會造成身體負擔。不論是工作盯著8小時的電腦、吃飯配的電視螢幕或是走到哪滑到哪的智慧型手機,都會發散出能夠長驅直入至眼底黃斑部的藍光,一旦黃斑部吸收了過多的藍光後,會產生難以及時代謝掉的自由基,造成快速氧化,導致黃斑部病變、出現視力快速衰退,以及視野出現暗點、色覺異常等。然而,睡前滑手機容易造成姿勢不良,進而影響睡眠品質和造成眼睛疲勞。

睡前關燈滑手機也會造成身體負擔 ©digitaltrends.com
建議正在減重的人,如果不想讓身材復胖,可以在睡眠時減少許多光源,能必要的話也不要關燈滑手機,病免這些來危害身體。
資料來源/CNN、YAHOO、中時電子報
責任編輯/妞妞


運動星球
沒有過度使用卻罹患肌腱炎!小心30歲後肌肉流失讓你生活不便
2019-05-28
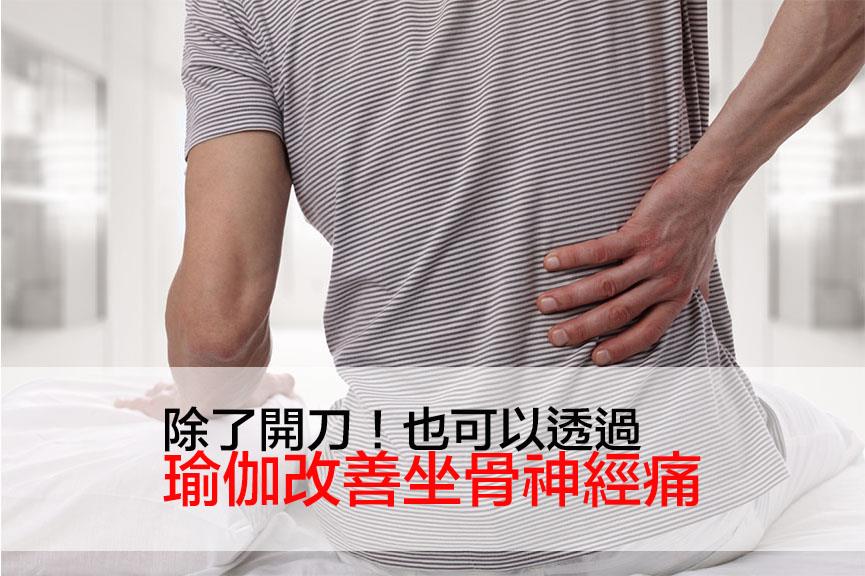
一般聽到肌腱炎(myotenositis)都會想到可能是因為運動傷害、使用過度等,但有些人會覺得,即使沒有特別運動或是使用某部分肌肉,為什麼也會有肩膀痠痛以及罹患肌腱炎的現象?結果開始拚命去拉筋、伸展,導致越拉越痛,其實這跟肌肉流失有關!
沒有過度使用卻罹患肌腱炎!小心30歲後肌肉流失讓你生活不便 ©myotenositis
肌肉流失造成的肌腱炎
人體的肌肉大約從30歲開始會緩步流失,每年大約1%~5%左右,但超過40歲之後,每年肌肉會流失8%以上。當肌肉慢慢流失後,不只體態不平衡,生活上要出力的事情也會慢慢覺得力不從心,像是以前可以搬一張桌子,到現在可能連提一袋菜都拿得有點吃力。但因為肌肉是緩步流失,所以很多人可能根本感覺不到,直到身體出現一些狀況之後才發覺肌肉竟然已經少了這麼多。

肌肉流失造成的肌腱炎 ©spineuniverse.com
肌腱為什麼會受傷?
除非是有很大的外力造成,不然一般來說造成骨折、肌肉扭傷拉傷的機會並不高,所以全身痠痛、關節不舒服的問題,多半是軟組織、也就是肌腱、韌帶的傷害。而這些軟組織的傷害,通常是每次的不當使用以及過度使用而累積,當姿勢不良、過度負荷、同一姿勢維持太久沒有變化時,都可能造成不同部位的肌腱炎。以前肌肉力量還足夠的時候,還不會壓迫到軟組織,而且身體修復的速度也比較快,但肌肉流失之後,雖然是相同的動作,軟組織卻被迫要承受更大的壓力,此時就會造成發炎。

長期打電腦導致肌腱炎 ©webmd.com
如何根治肌腱炎?
除了平時要適度的休息外,還要訓練自己的肌肉,不然症狀是會反覆的發作!而訓練肌肉建議從大腿肌肉開始,因為大腿肌肉是複雜性的肌肉,也是支撐身體最重要的肌肉,可以透過練習深蹲的方式來增加大腿肌肉,同時還能增加平衡感、靈活度,再來分別訓練自己比較弱的地方,像是肩膀、手臂等,除了去健身房訓練之外,也可以搭配飲食調理,像是多吃優質的蛋白質食物。
資料來源/HERO HEALTH&HOPE、NCBI
責任編輯/妞妞

運動星球
坐骨神經痛需要開刀?專家:瑜伽能有效緩解
2018-12-06
坐骨神經痛這項症狀,原本都出現在較高年齡層,但由於現在許多忙碌的工作者因為長時間坐在電腦前,或是姿勢不正確,導致這項症狀逐漸往年輕人當中,初期時的症狀會出現腰痛,漸漸的就會擴展至臀部、大小腿以及腳底板,如果久而久之都沒處理,就可能會需要開刀的風險。但根據國外研究發現,除了開刀外,可以透過瑜伽來延展脊椎,並緩解坐骨神經痛等相關症狀,但如果嚴重到動不了,必須請求專業醫生協助。

坐骨神經痛需要開刀?專家:瑜伽能有效改善 ©http://nervedoctor.info
什麼原因導致坐骨神經疼痛?
會感覺坐骨神經疼痛主要有兩個原因,第一個是與骨骼相關,第二個則是與肌肉相關,然而當長期姿勢不良時,就會引發。一般來說,如果與骨頭相關的疼痛,則很有可能是椎間盤突出等問題;如果是與肌肉相關,可能是梨狀肌過於緊繃所導致,加上對坐骨神經施加壓力,就會引發坐骨神經疼痛。如果要測試是否自己有坐骨神經疼痛的時候,可先將雙手環抱膝蓋,並將膝蓋壓制凶槍,如果感覺到不適,你的坐骨神經疼痛就是由梨狀肌所引起,然而,對於任何一種類型的坐骨神經痛改善的方式就是要加強腹部、背部的肌肉來支撐背部身體。
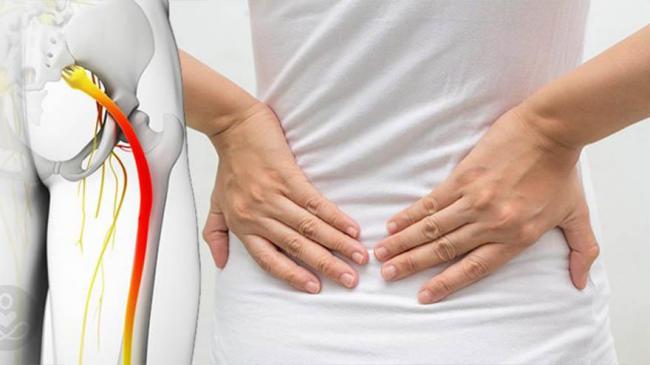
坐骨神經痛分為椎間盤突出以及梨狀肌緊繃 ©summit-therapy.com
瑜伽有效緩解坐骨神經痛
根據美國一位專業瑜伽老師兼按摩治療師朱爾斯·米雪兒(Jules Mitchell)醫師表示,自己曾有許多患者都有坐骨神經痛等相關問題,於是透國瑜伽來緩解他們的症狀,起初,許多人都必須透過吃止痛藥的方式來緩解疼痛,但在她開設專門針對坐骨神經痛的瑜伽課程後,這些服用止痛藥的患者,病情減緩許多,甚至可能會面臨開刀的人也改善許多。米雪兒透過深呼吸、冥想,以及針對背部的瑜伽課程來讓他們改善,不只是心理、身體,都能降低疼痛的不適,但比較急性疼痛的患者,她會採用熱敷的方式先讓他們緩解。然而米雪兒醫師也表示,坐骨神經痛的原因還包括了骨關節炎、關節滑膜囊腫、身體腫瘤、子宮內膜異位症,血管破裂和髖部骨折,雖然姿勢不良或是關節退化是造成的主兇,但這些狀態也可能會造成坐骨神經痛的症狀,因此,要找出造成的原因才能對症下藥!
根據許多研究發現,瑜伽許多體位法都能改善坐骨神經疼痛,同時也可保護在脊椎與椎間盤之間的神經,定期適當的做,甚至可以免於服用藥物以及開刀。請參考:5種瑜伽動作改善坐骨神經疼痛
最常見改善坐骨神經疼痛的姿勢為鴿子式(Pigeon pose),它不僅可以幫助大多數坐骨神經痛患者緩解不適,還能延展到背部的肌肉、脊椎,此外,對於許多運動員、愛跑步的運動者來說都非常實用,它能讓髖關節更加靈活,且舒緩運動後腿部的痠痛,以及提升下次運動表現。

鴿子式(Pigeon pose) ©.gaia.com