
優活健康網
眩暈反覆發作卻找不出原因?神經內科醫師指出可能是這個情況引起
2024-10-02
眩暈問題好困擾,眼振儀幫你揪出原因!43歲的林先生因急性眩暈而就醫,經腦部電腦斷層及核磁共振檢查,顯示正常無梗塞,但眩暈的狀況仍持續;另一位51歲陳女士因為滑倒造成頭部外傷並有反覆眩暈的問題,接受電腦斷層檢查並未發現有外傷性的腦出血,但持續有眩暈情形⋯

經常性暈眩竟然有可能是這個原因造成!
眩暈常見「眼振」現象
大千綜合醫院神經內科醫師李亭儀表示,眩暈有一常見的臨床現象就是「眼振」,當前庭或小腦功能突發不平衡時,會影響控制眼球運動的肌肉群,進而導致眼球的震顫。根據統計發現,急性眩暈發作時,大約20~70%的病人會有「眼振」。
「眼振儀」診斷眩暈原因
眩暈要如何診斷呢?李亭儀表示,眩暈的診斷大從腦幹中風或腫瘤,小至睡眠障礙或心理因素都有可能,尤其大多數的眩暈無法從電腦斷層或核磁共振等檢查找出病因,因此診斷上並不容易。然而,透過「眼振儀」的觀察,就可幫助診斷出眩暈的原因。
眼振儀是藉由科技化的頭戴式裝置,可錄影、放大眼球,並增強肉眼看不到的眼振,對於眩暈的診斷及治療有非常大的幫助。但眼振儀的使用上也有限制,較適合使用在首次急性嚴重眩暈或偶發性眩暈的急性惡化情形,且病人檢查中必須能配合指令。以下幾種人較不適合接受眼振儀檢查:
慢性眩暈
偶發性且就醫時沒發作眩暈
眼皮下垂
注意力功能不佳
出現眩暈狀況快就醫
李亭儀表示,上述兩位病人的狀況,林先生雖然急性期已過,無法以肉眼看出眼振,但從眼振儀可發現非常微小且單一方向性的眼振,符合急性前庭神經炎的症狀,在接受藥物治療後順利恢復;陳女士經眼振儀檢查後,發現為姿勢性的眼振,因此診斷為少見的側半規管型耳石脫落,經由一次耳石復位後成功治癒。
李亭儀呼籲,眩暈發生時常影響民眾生活品質,然而眩暈的原因非常多,建議民眾若出現眩暈的狀況,可到醫院眩暈門診就醫,經醫師安排檢查與治療,才能順利改善。
/ 關於優活健康網 /

《優活健康網》為台灣極具專業權威性的健康知識平台,擁有完整醫療記者與編輯群,提供最正確的就醫認知與醫療知識。
【Uho優活健康網】:http://www.uho.com.tw/
【Uho優活健康網粉絲團】:https://www.facebook.com/uhofbfans/


優活健康網
久坐造成屁股疼痛或腳麻的問題 有可能是「梨狀肌症候群」在作怪
2024-02-07
41歲劉小姐,右腰以下從臀部到大小腿疼痛已經好幾個禮拜了,且近日疼痛感加劇,連輕觸皮膚都有明顯的痛感,吃止痛藥也無法緩解,活動及翻身轉側都需要小心翼翼,連帶晚上睡眠也受到嚴重影響,她到診間就醫時詢問:「這是不是坐骨神經痛呀?」但經中醫師觸診及理學檢查後發現,判斷主要是「梨狀肌症候群」在作怪,也會出現類似坐骨神經痛的情形。

經常久坐造成屁股疼痛或腳麻的問題,有可能是「梨狀肌症候群」在作怪!
柳營奇美醫院中醫部醫師許益彰表示,坐骨神經是人體最長、最粗的神經,是由第4、5腰椎及第1、2、3薦椎神經根所組成的一條神經,正常會從骨盆穿過坐骨大孔、深臀肌群,沿著大腿後側到膝膕窩分成脛神經及腓神經,支配小腿、足背和足底,下肢的感覺和運動功能幾乎是由坐骨神經所掌管的。
許益彰指出,在臨床上,坐骨神經痛是指骨刺、腰椎狹窄、椎間盤突出、脊椎滑脫等症狀壓迫到坐骨神經,造成下肢麻木、疼痛甚至無力的症狀;但若坐骨神經受到深臀肌群(梨狀肌、孖肌、閉孔肌、股方肌、近端大腿後肌等)的壓迫,也會出現類似坐骨神經痛的情形發生,其中又以梨狀肌最常見。
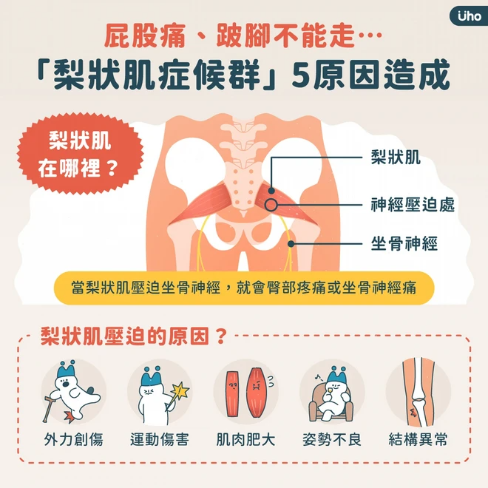
梨狀肌症候群常見4症狀
許益彰說明,梨狀肌位於臀部深處,連接薦椎及股骨大轉子,負責髖關節外旋及外展,當這條肌肉壓迫坐骨神經,而出現臀部疼痛或類似坐骨神經痛,即稱為「梨狀肌症候群」(piriformis syndrome),其典型的臨床表現為:
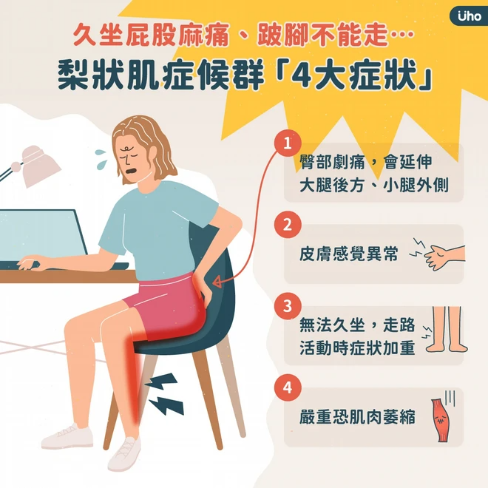
臀部劇烈疼痛,有時疼痛感會放射至大腿後方、小腿後外側
皮膚感覺異常
無法久坐,走路或活動時會讓症狀加重
嚴重者甚至會造成肌肉萎縮、行走不穩
他進一步指出,造成梨狀肌症候群的病因,常見為:受到外力創傷、運動傷害、肌肉肥大、姿勢不良、結構異常等。
根據文獻統計,梨狀肌症候群占所有下背痛或坐骨神經痛的0.3~6%,一般可以透過症狀、病史、理學檢查來診斷,必要時可安排醫學影像、肌電圖等檢查來幫助鑑別診斷。許益彰提到,梨狀肌症候群屬於中醫「傷筋」、「痺症」之範疇,中醫認為筋肉損傷後會造成經脈受阻,使氣血運行不流暢,因而引發疼痛、麻木的情形。
梨狀肌症候群中醫針灸有解
許益彰指出,梨狀肌症候群在中醫治療上,可以透過針灸、傷科手法理筋、中藥內服、藥膏外敷等方法,來達到止痛、消炎、消腫,以及改善微循環並促進組織的修復能力。針灸具有止痛效果,且可以有效緩解肌肉的痙攣,但療效的高低取決於定位的精準度,針對梨狀肌症候群會選擇梨狀肌的起點、止點及肌腹作為施針的治療點。
臨床上也常選取膀胱經及膽經的穴位來疏通經氣,如:秩邊穴、承扶穴、殷門穴、委中穴、還跳穴、風市穴、陽陵泉穴、絕骨穴等,利用現代解剖學的定位,以及傳統經絡學的穴位,互相搭配使用,往往可以取得更好的療效。
另外,許益彰也提醒,中藥的內服及外敷,則需視病程及體質來選用,一般在治療原則上,於急性期會以行氣活血、消腫止痛為主;到了緩解期,則會以益氣養血、改善局部循環為主,可以減少梨狀肌症候群復發的機會。
為了預防梨狀肌症候群的發生,許益彰建議,平常盡量不要久坐及翹二郎腿,並減少坐太矮、太硬的椅子;也應該要養成規律運動的習慣,若突然心血來潮、久久一次的報復性運動,反而容易造成梨狀肌、臀肌、腿肌群的拉傷;而平時運動量大者,除了運動前的暖身,運動後針對臀部肌群按摩及拉筋也很重要。
許益彰表示,梨狀肌症候群治療預後良好,大多數的人在接受保守治療後,都可以獲得滿意的療效,很少需要手術治療;平時也應留意生活作息及姿勢,減輕坐骨神經的壓力,就可避免梨狀肌症候群找上門。
/ 關於優活健康網 /

《優活健康網》為台灣極具專業權威性的健康知識平台,擁有完整醫療記者與編輯群,提供最正確的就醫認知與醫療知識。
【Uho優活健康網】:http://www.uho.com.tw/
【Uho優活健康網粉絲團】:https://www.facebook.com/uhofbfans/

運動星球
減重排毒3322飲食法正夯!專家:不是每個人都適合
2019-09-27
許多嚮往擁有好身材的人,都會透過運動與飲食來改善,然而飲食的重要性佔人體的70%,因此不管你動得再多,暴飲暴食也不會讓你瘦下。雖然坊間有許多飲食法,每一種看起來都很有道理,但到底適不適合自己,其實還是要看身體狀況跟平常的飲食習慣。

減重排毒3322飲食法正夯!專家:不是每個人都適合 ©independent.co.uk
什麼是3322飲食法?
3322飲食法是來自人體比例的概念。因為人體中水份占60%、蛋白質占18%、油脂占15%、碳水化合物5%、礦物質4%、維生素1%,若扣除水份的60%,剩下的比例中,蛋白質占45%、油脂占38%、碳水化合物占5%等,這樣看來除了水份與蛋白質是主要最大能量來源、再者是油脂。所以3322飲食法的概念,是認為如果飲食可以按照人體的營養比例來吃,那就是最符合自然、最符合人體需求的飲食,因此將每餐的飲食分為「30%蛋白質、30%好油脂、20%蔬菜、20%優質澱粉」,就稱為3322飲食。然而3322飲食法強調的是:如果吃太多澱粉,會讓人處在血糖不穩定的狀況,無論是吃糖類還是澱粉類,最後都會轉化成血糖,造成胰島素阻抗、形成糖尿病。

©tehrantimes.com
3322飲食法的後續問題
但其實對於營養師來說,澱粉才是人體能量的來源。許多營養師就曾在書中表示,人體的肌肉細胞、骨骼細胞、神經系統及運輸氧氣的紅血球等,多仰賴葡萄糖為主要能量,所以澱粉吃太少,反而讓細胞沒辦法有足夠的血糖,代謝上就會出現混亂。在過去都認為亞洲人容易得糖尿病,是因為吃太多澱粉的緣故,但根據2006年發表在《美國糖尿病照護期刊(Diabetic Care)》的研究發現,糖尿病患採用「亞洲型高醣飲食」,也就是將醣類的比例調高到一餐熱量的80%,糖化血色素明顯下降2個百分點,而韓國在2016的研究中,也證實了這一點。所謂的「亞洲型高醣飲食」,是指早期的亞洲人都食用地瓜、糙米等非加工、變性型的澱粉,雖然熱量比較高,但只要蛋白質吃得夠,其實沒什麼問題。而一般人不需要吃到這麼高比例的澱粉,只要佔比40~50%左右就是最剛好。
©britannica.com
什麼族群適合3322飲食法?
3322飲食法強調的飲食習慣,還是避開大多數的精緻飲食,而是用五穀雜糧來代替,並用橄欖油、亞麻籽油等富含Omega-3的油脂,還有堅果來補充所需的油脂,所以的確可以滿足人體一部分所需的營養。只是澱粉的部分如果長期限制對身體的影響比較大,像是疲倦、血脂肪飆高、腸胃不適等,所以建議不要實行超過3個月,可以當成戒斷精緻澱粉的練習。然而一般情況下,建議澱粉比例要調高到40%,但是進食的順序還是按照「蛋白質、蔬菜、澱粉」,增加飽足感,也培養細嚼慢嚥的吃飯習慣,才是長期穩定血糖的好方法。

©lifeplanlabs.com

