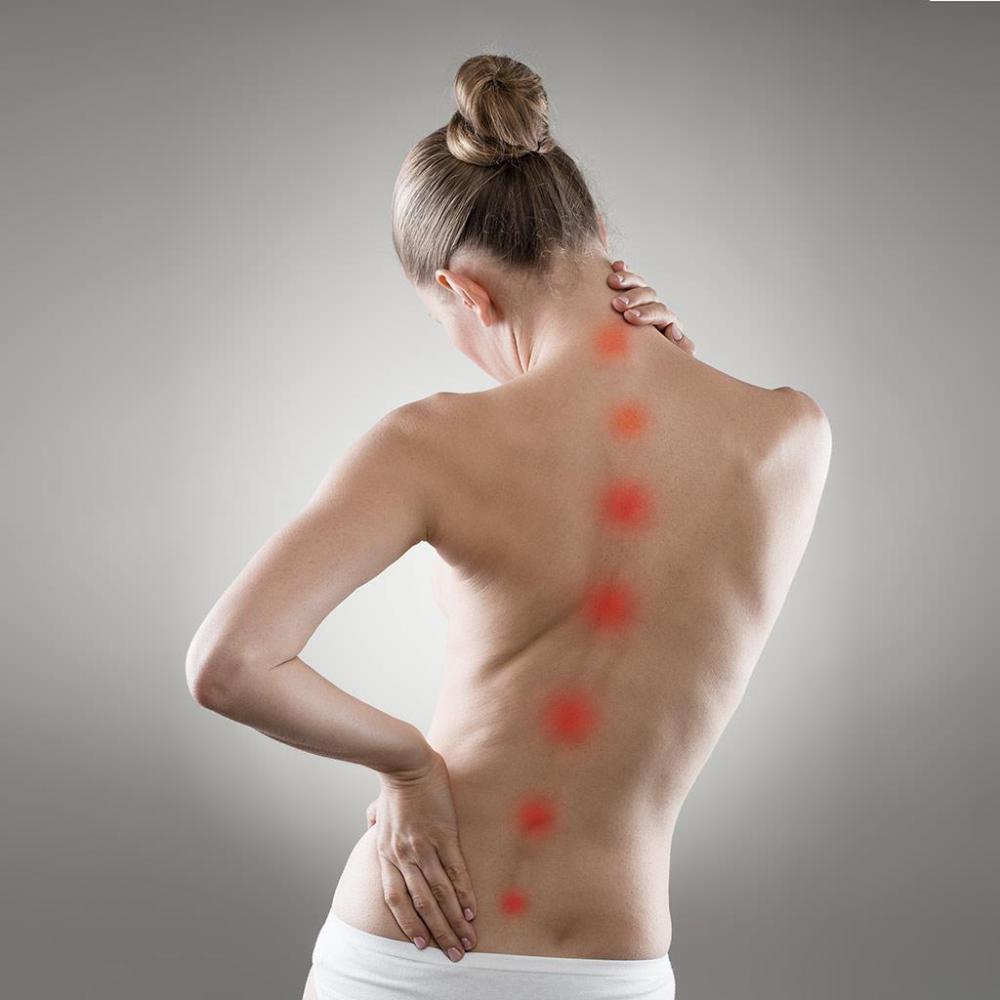
了解身體,預防運動傷害
2016-09-23
探討運動傷害時,最重要的是要了解身體構造。其中包括組成人體的肌肉、肌腱、骨骼、韌帶或關節等運動器官。我們平常必須運作這些器官,才能做出日常生活動作或運動。我們將解說肌肉、肌腱、骨骼、韌帶、關節的功能,以圖解介紹全身肌肉以及骨骼名稱。
如果不清楚自己的身體構造,就無法預防運動傷害或了解有效的治療方法。我們要先學習的,就是身體構造。首先,要記住各器官功能!

運動傷害
身體的各器官
組成人體的肌肉、肌腱、骨骼、韌帶、關節等,稱之為運動器官。運用這些運動器官進行的活動就是﹁運動﹂。了解身體這些器官的機制,是認識運動傷害的第一步。一開始,將介紹最基本應該知道的身體運動器官名稱。
肌肉:是纖維狀組織,藉由肌肉的伸展收縮,才可能有彎曲、伸展、扭轉關節等動作。
肌腱:是肌肉附著於骨骼上的末端部分,能發揮傳遞肌肉動能的功用。
骨骼:是形成人體最為堅實構造的基礎部分。比喻成建築物,就等於是地基與梁柱。骨骼支撐起肌肉、肌腱、血管、皮膚等身體所有組織,發揮保護功能。骨骼內部也有造血功能。
韌帶:是穩固連接各骨骼的連結器官,是穩定關節的重要組織。
關節:是骨骼之間的銜接部位。關節動作是人體所有動作的基礎。各關節在骨骼之間由韌帶連接,周遭有薄膜包覆。
其他:前述所介紹的身體各部位運動器官與神經、血管、淋巴等所有組織都相互關連,精密執行各種複雜功能。
運動能夠提升體力、增進健康,具有提高身體機能的效果。但是,卻不斷有人因運動而受傷。儘管每個人的身體構造都相同,但是,肌力、柔軟度、關節穩定性或骨骼型態等,卻是因人而異、千差萬別。本章在解說常見運動傷害之餘,也將介紹治療或預防方法。
最重要的事情,就是別在運動時受傷!
了解身體各器官,才能真正預防傷害
預防的第一步
提起運動時受的傷—「運動傷害」,情況各有不同。其中,大致可分為兩種。一是因衝撞或摔倒等單次激烈外力所造成的傷害(運動外傷),二是因跳躍或跑步等重複性動作壓力造成的慢性疼痛(運動損傷)。
運動競技只要在適當情況下進行,就能增進健康、促進發育,提升競技能力。然而,若在肌力不足或柔軟度低落的情況下進行,就會造成負擔,導致肌肉或關節過度運作、累積疲勞或出現疼痛。此外,要是肌肉本身的運動準備(即「暖身」)不足,又或運動後未徹底消除疲勞,不只會造成疲勞累積,更會成為疼痛或傷害的原因。
運動傷害發生的主因與預防對策
1. 肌力低落
肌力是運動的動力來源,擔負著驅動關節、支撐體重、抵禦外力、調節動作等重責大任。肌力一旦低落,運動時就會遭遇阻礙。
至於肌力與受傷的關連性,若是膝關節周邊受傷與大腿前側肌力,而腰部受傷則與腹肌力之間具有緊密關連性。此外,多數地面運動的基本動作,都是以雙腳支撐本身體重、一邊移動。雙腳在支撐體重時,用力踏地所使用的主要肌肉是股四頭肌。這部分的肌肉主司膝蓋伸展、抬腳等動作,並能在身體著地時吸收衝擊。
人體在跑步或跳躍時,膝關節會承受本身體重數倍的力量,運動速度越快、負擔越大。這部位肌肉的特徵在於,肌力容易隨著運動不足或老化而衰退,必須積極強化。練習一旦暫停,該部位肌力也會迅速下降,所以突然重新展開練習或受傷復原後隨即投入練習時,都要注意膝關節周邊的負擔加重,受傷的可能性也會隨之升高。
預防對策與效果:肌力訓練:提升關節穩定性、體重支撐力、對於傷害或突發外力的防衛力
肌力一旦低落,運動時就會遭遇阻礙
2. 肌肉柔軟度下降
肌肉疲勞或受傷時,柔軟度就會下降。如此一來,會造成血液循環不良,僅僅如此就可能導致肌肉伸展或收縮情況惡化、關節活動範圍縮小。
特別是當股四頭肌的柔軟度下降,就很容易引發如跳躍膝或奧斯戈德氏症(Osgood-Schlatter Disease)等眾多膝蓋損傷。腰背部肌肉的柔軟度下降可能引發腰痛,大腿內側(腿後肌)的柔軟度下降可能引發肌肉拉傷,小腿肚的柔軟度下降可能引發阿基里斯腱疼痛或小腿疼痛。
肌肉柔軟度下降時,必須徹底實行伸展運動、溫熱療法、暖身運動或緩和運動,以提升柔軟度。
其中,運動後的緩和運動特別容易被疏忽,如果只是敷衍地做一會兒體操就結束練習,疲勞仍會持續累積在體內,或許可將﹁主動恢復﹂︵Active Rest:採取與主要運動相似的動作最為適當。下半身運動方面,可以考慮慢跑或健走;上半身運動方面,或許可在慢跑之餘加上輕度投接球或吊單槓︶與﹁伸展運動﹂視為兩個基本的舒緩運動。身上若有舊傷,或為了防止某部位因過度運動而發炎,或許也可以冰袋或冰塊冰敷。
預防對策與效果
‧伸展運動:提升柔軟度、促進疲勞的消除與肌力的增加
‧暖身運動:提升柔軟度以及運動表現、促進肌力增強
‧緩和運動:促進疲勞的消除、防止柔軟度降低、防止發炎
‧充分休息(消除疲勞):防止柔軟度降低、防止肌力降低?

適度的伸展能預防柔軟度下降
3. 關節不穩定性
這一點常常很容易被誤認為柔軟度很好,但是關節的運動範圍大到超過必須範圍,也很可能造成受傷。這代表關節過鬆,處於不穩定的狀態。關節的不穩定性可能是與生俱來的先天體質所致,尤以女性較常出現關節過鬆的傾向。此外,也有可能是後天原因,如扭傷、脫臼、韌帶損傷等所造成的關節不穩定。
不論如何,關節周遭的肌力強化、受傷或舊傷復發時的適當緊急處置,又或事後的復健等都很重要。
關節出現過度鬆動等問題時,一般會採用包紮等加以固定,降低不穩定性,其中又以貼紮(taping)的效果極佳。
預防對策與效果
‧肌力訓練:提升關節支撐力、抑制關節鬆動、提升體重支撐力、對於傷害或突發外力的防衛力
‧貼紮:抑制關節鬆動
‧適當緊急處置與復健:防止關節的不穩定
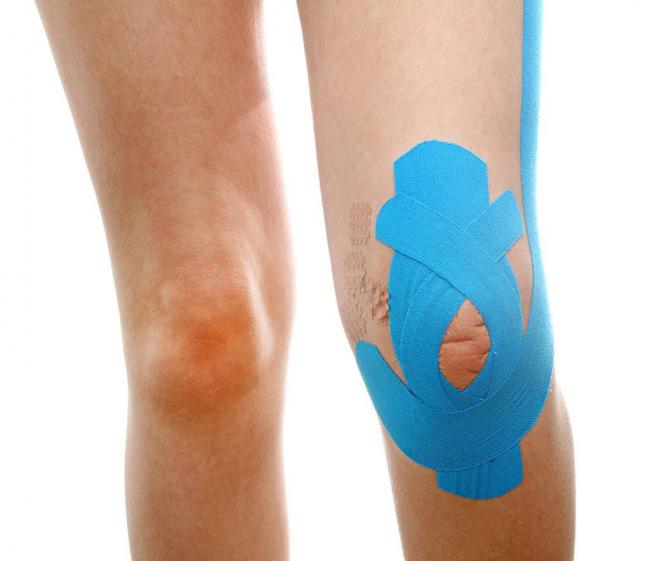
貼紮
貼紮
是很有用的預防傷害以及急救方法。但是不了解正確運用方法,反而可能造成傷害。此法是利用黏性貼布,暫時補強或保護關節或肌肉的防護措施。直接貼在皮膚的貼紮專用貼布,稱為貼紮貼布。
貼紮的主要目的
‧預防傷害或舊傷復發
可藉此補強恐有受傷之虞的關節等部位。此外,也可藉此防止舊傷部位重複受傷。
‧緊急處理
受傷時,可藉此暫時固定患部,避免患部移動,造成進一步惡化。
貼紮的功用運動時,以貼布固定因重複扭傷等舊傷,而變得不穩定的關節或其他各部位,能夠限制關節過度活動,藉此保護韌帶,同時發揮防止再次扭傷的預防效果。因此,貼紮在運動時扮演非常重要的角色。
貼紮的注意點
最重要的注意點,就是在使用貼布時,必須同時思考想要限制關節的何種運動。單純看貼紮完成後的樣子,或許只像是在整體部位貼上貼布,或包覆患部的繃帶而已;然而,黏貼布時朝同方向施力緊拉纏繞的動作,就能限制關節活動。
以踝關節為例,扭傷又有內翻或外翻扭傷之分,若以相同手法處理,恐怕引發舊傷復發。雖然貼紮動作不脫﹁邊拉緊一邊黏貼,只要方向與纏繞手法一改變,踝關節動作的受限方向就會完全相反。
貼紮時,必須施加與扭傷動作相反方向的張力,若搞錯方向,反而會助長扭傷力道。
此外,當患部劇烈疼痛或嚴重腫脹時,則不應施行貼紮,同時也不應運動。貼紮是將貼布直接黏貼於皮膚,貼布可能因流汗或皮膚狀態鬆脫或移位,導致貼紮失效,所以長時間運動時,中途必須換貼布(重纏貼布)。
貼紮並非萬能,請勿迷信「纏繞貼布就不會疼痛」、「纏繞貼布就能運動」等錯誤觀念。切記貼紮本來就只是種輔助方法。至於到底需不需要貼紮,請務必與醫師或指導員等專家充分溝通討論後再決定。
4. 肥胖
體重高不見得就是肥胖。即使體重相同,肌肉或脂肪比例也可能不盡相同,進而造成運動能力的差異。最近有種能簡易測定體脂肪率的體重計,可以作為參考依據。脂肪無法發揮力量,脂肪過度囤積將對支撐體重的雙腳肌力或下肢關節造成負擔,成為受傷的原因。
首先,請從身體負重較為輕度、燃脂效果較高的運動如水中健走、踩腳踏車運動等開始做起。致力於減少身體脂肪之餘,也必須強化與支撐體重相關的股四頭肌。重要的是,切忌盲目減重、過度燃燒脂肪,減少肌肉。
預防對策與效果
‧脂肪燃燒運動:減少體脂肪
‧飲食生活(營養均衡)的改善:改善消耗能量與攝取能量的均衡

5. 骨骼的型態(骨骼排列)
O型腿或外八腿等骨骼彎曲或扭曲程度過大,對肌肉或關節造成的負擔也很大。運動中若有重複著地或支撐體重動作的跑步動作,而本身卻對自己先天性問題毫無自覺,幾乎所有當事者都很容易受傷。
例如,日本人常見的明顯O型腿,跑步時的著地動作多是鞋子極端偏向外側著地,所以也常出現膝蓋外側疼痛的傾向。鞋子底部或外側極端磨損,腳部也會隨之朝外側傾斜,如此一來會增加腳部不必要的彎曲幅度,更容易引發疼痛。因此,也有必要檢查鞋子的磨損狀況。
預防對策與效果
‧認識本身骨骼型態特徵:防止過度訓練、積極消除疲勞
‧充分休息(消除疲勞):防止柔軟度降低、防止肌力降低
‧伸展運動:提升柔軟度、促進消除疲勞、增加肌力
如上所述,日常生活中的自我管理,對於鍛鍊出一個不會受傷的身體相當重要。基本上,為強化基礎體力必須進行補強運動、暖身運動、緩和運動,還要有充分的入浴時間、睡眠時間,同時也必須了解本身身體特徵,注重身體調節將身體調整為周全狀態。


運動星球
腦人便秘問題不敢求助? 9種瑜珈動作促進腸道蠕動、助排便順暢
2022-07-28
便秘是現代社會中十分常見的腸胃問題,不論是小孩、成人、長者,都可能遭遇便秘的困擾。除了補充水分、均衡飲食以及良好作息外,日常生活中簡單輕鬆的小運動也能促進腸道蠕動、改善便秘,以下介紹 9 種瑜珈體式,幫助你遠離便秘,讓我們來試試吧!

腦人便秘問題不敢求助? 9種瑜珈動作促進腸道蠕動、助排便順暢
1. 簡易坐姿扭轉式 Easy Seated Twist
難度:★
功效:促進消化、解決便祕;改善呼吸;提高脊椎活動度

簡易坐姿扭轉式
步驟1:盤腿坐姿,雙手輕放於膝蓋上。
步驟2:吸氣,延伸脊椎與側身;接著吐氣,上半身向左扭轉,右手掌帶到左膝外側,左手掌心貼地置於臀部後方。停留 5-10 個呼吸。
步驟3:同一體式請轉換到相反的另一側,再執行一次步驟 1-2。
2. 躺姿扭轉式 Supine Twist Pose
難度:★
功效:促進消化;增加脊椎彈性;伸展下背部

躺姿扭轉式
步驟 1:仰躺姿勢,右腳彎曲。
步驟 2:右腳跨過左腳,輕放於左腳前方,脊椎跟著微幅扭轉。停留 3-5 個呼吸。
步驟 3:同一體式請轉換到相反的另一側,再執行一次步驟 1-2。
3. 靠牆抬腿 Legs Up The Wall
難度:★
功效:促進血液循環;舒緩神經系統、背部疼痛;消除腿部腫脹

靠牆抬腿
步驟 1:平躺於地面或瑜珈墊上。
步驟 2:抬起雙腳靠牆上,雙手放在身體兩側,上半身貼地。維持約 10 分鐘。
4. 上犬式 Upward-Facing Dog Pose
難度:★
功效:刺激腹部器官;強化肩膀、手臂、背部、臀部;舒緩背部疼痛;提升脊椎柔軟度
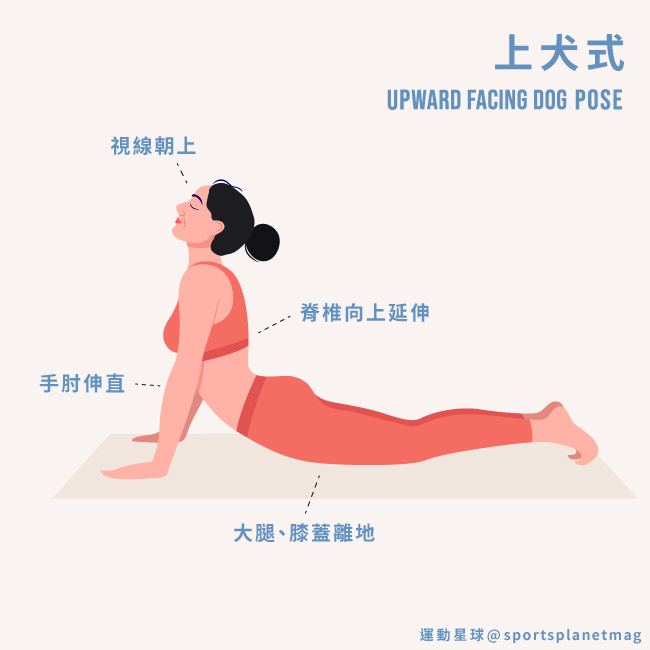
上犬式
步驟 1:呈俯臥姿勢,雙腳伸直,腳背貼地,手肘彎曲,手掌貼在胸口兩側。
步驟 2:吸氣,雙手往下壓支撐起上半身,脊椎向上延伸,手肘慢慢伸直。
步驟 3:大腿和膝蓋騰空離地,全身僅手掌及腳背觸地,視線朝上,頸部放鬆延展。停留 3-5 個呼吸。
5. 壓腿排氣式 Wind Relieving With Head Tucked
難度:★
功效:改善消化不良、脹氣;伸展腰部、背部、肩膀;減輕下背部和經痛;舒展脊椎
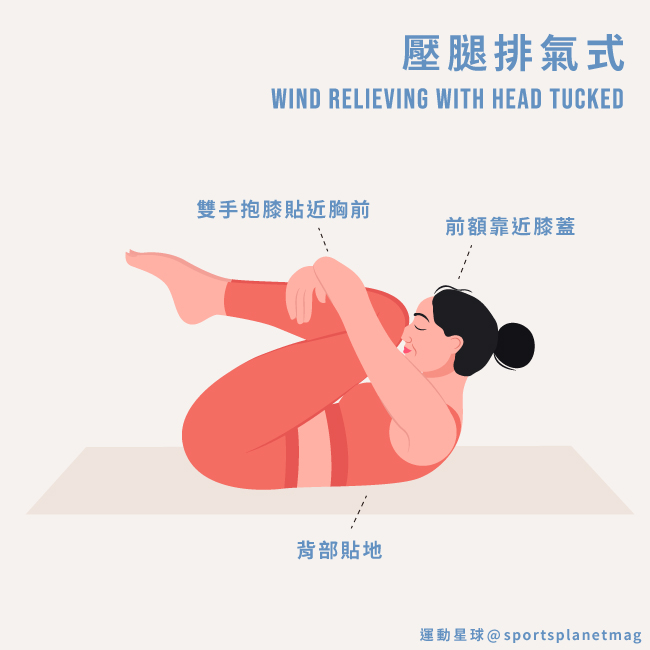
壓腿排氣式
步驟 1:仰躺姿勢,背部貼地,雙腿伸直併攏,雙手擺在身側。
步驟 2:吐氣,雙膝彎曲,雙手環抱膝蓋使之貼近胸前,雙腿靠近腹部。
步驟 3:抬頭,將前額靠近膝蓋,形成球狀。停留 5-10 個呼吸。
6. 弓式 Bow Pose
難度:★
功效:改善便祕、脹氣;舒緩肩膀僵硬;伸展髖關節、上背、胸口;促進血液循環

弓式
步驟 1:俯臥,身體與額頭貼地,雙腿打開與肩同寬。
步驟 2:膝蓋彎曲勾起,雙手從外側抓住腳踝。
步驟 3:吸氣,將上半身抬起;接著吐氣,雙手上提,雙腿、膝蓋離地,保持雙腿持續向後向上、胸口持續開展。停留 3-5 個呼吸。
7. 花環式 Garland Pose
難度:★
功效:改善便祕、促進消化;伸展背部、腿部;強化腿部肌肉

花環式
步驟 1:站姿,雙腳打開比肩膀稍寬,腳尖朝外。
步驟 2:屈膝,緩緩蹲下,臀部不觸地,背部保持挺直,雙手合十,手肘抵在大腿內側。維持 5-10 個呼吸。
8. 英雄跪姿 Hero Pose
難度:★
功效:加強消化系統、緩解腸胃不適;伸展大腿肌肉、腳背、腳踝、膝蓋

英雄跪姿
步驟 1:跪姿預備,小腿打開與肩同寬,膝蓋併攏,腳背貼地。
步驟 2:臀部向下,坐在雙腳之間,脊椎向上延展,背部挺直,雙手置於大腿。停留 3-5 個呼吸。
9. 扭轉側角式 Revolved Side Angle Pose
難度:★★
功效:伸展胸部、肩膀、髖關節、腿部;強化核心、雙腿

扭轉側角式
步驟 1:雙手掌撐地,左腳向後、右腳屈膝,右小腿 90 度垂直於地面呈弓箭步。
步驟 2:雙手合十於胸前,吸氣,延伸脊椎與身體;吐氣,胸口帶動轉開右肩向右扭轉,左手貼地置於右腳掌內側,右手臂向上伸直。停留 5-10 個呼吸。
步驟 3:同一體式請轉換到相反的另一側,再執行一次步驟 1-2。
撰文、製圖/陳旻青
責任編輯/Dama

運動星球
有氧運動之王! 跑步對健康的11項驚人好處
2020-03-16
大家都了解跑步對健康有益,但你知道跑步到底有多少好處嗎?我們整理了11項跑步對健康的驚人好處,如果你還沒習慣跑步,可以考慮投入這項CP值超高的運動;如果你本身就是一名跑者,繼續保持!並把這篇文當作推坑別人跑步時的說辭。

有氧運動之王! 跑步對健康的11項驚人好處
1. 對心臟功能好
發表於JACC期刊的一項研究顯示,有持久而規律跑步習慣者死於心血管疾病的機率,是從沒有跑步習慣者的一半。而近期一項發表於BMJ的研究更發現,每週只要低於50分鐘(也就是每天5-10分鐘)的任何形式跑步,能使心血管疾病死亡風險大幅降低30%。
2. 跑者的愉悅感
Runner’s High是真實存在的!當你跑步時,大腦會分泌出兩大讓人感覺愉悅無比的化學物質:腦內啡(Endorphins)和內源性大麻素(Endocannabinoids)。前者大家應該都知道,是緩解疼痛感與壓力、帶來愉悅感的「幸福化學元素」;而後者你沒有看錯!在化學上,內源性大麻素跟大麻沒什麼不同,它與吸食大麻的感受類似,它除了能降低焦慮和疼痛敏感度,也帶給跑者快感。
3. 消耗熱量有助燃脂
許多人利用跑步減肥,以60公斤的人在平地慢跑30分鐘來算,可消耗246大卡熱量(此數值因每個人身體狀況及基礎代謝率不同、環境中地形坡度和風向而各異)。雖然跑步並不是消耗熱量最高的運動,但相較於其他低強度運動,跑步更能增進「後燃效應」,讓身體在停止運動後還繼續消耗氧氣、熱量來燃脂;況且它的投入門檻最低、方便性高,成為許多人運動減肥的首選。
跑步瘦身的更多好處請見《4個理由告訴你 為什麼跑步是瘦身最佳選擇》

相較於其他低強度運動,跑步更能增進「後燃效應」
4. 對骨骼關節好
別再說跑步傷膝蓋了!一項針對10萬名跑者與步行者的研究發現,跑步並不會增加骨關節炎的風險,即使是常規地跑全程馬拉松的人也不會。更進一步,研究顯示跑者患有膝蓋關節炎的可能性是步行者的一半。研究結果令人驚訝,事實上,當跑者在正確的姿勢下每一次著地,都是對骨骼和軟骨施加壓力,讓它們更強而有力地回彈;反而步行、飛輪有氧、游泳等運動並沒有跑步帶來的骨骼益處。
5. 訓練人體最大肌群
腿部肌群是人體最大的肌肉組織群,不只能幫助走動,更可以幫助人體的血液循環、保護膝蓋與瘦身,正因如此,大腿肌可說是你的第二個心臟。而跑步對大腿內側和外側、臀大肌、股四頭肌、大腿後肌(膕旁肌)和小腿後肌(腓腸肌和比目魚肌)都能訓練到。
腿部肌力的更多好處請見《大腿肌是你的第二個心臟》
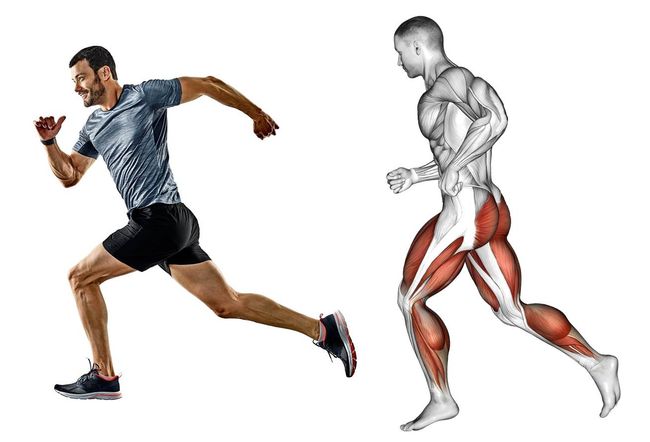
跑步使用到許多臀部及腿部肌群
6. 對核心肌群有益
跑步不只對腿部肌肉有幫助,如果姿勢與出力點正確,跑步還能雕塑核心肌群。無論你想挑戰六塊肌、腹直肌、還有更深層的核心肌肉,包括腹斜肌、豎脊肌、腹橫肌,跑步都可以幫助到,並促使這些深層肌肉穩定脊椎。
7. 讓專注力集中
許多跑者會發現,獨跑時能讓他專注地思考和解決問題,主因從忙碌壓力大的工作環境中抽離,以跑步暫時休息一下,可幫助恢復精神和洞察力。而越來越多研究證實,冥想可以增加大腦負責對資訊深入處理的「灰質」數量、改善注意力,並對抗憂鬱和焦慮情緒。
8. 增強記憶力
有研究顯示,定期進行跑步之類的有氧運動,可增加「灰質」數量、以及大腦負責掌管記憶及空間定位的「海馬迴」體積,進一步鍛鍊控制語言的大腦區域。也就是說,如果你常跑步,也許能更快地找出你想表達的詞彙、減少「話在嘴邊卻忘記」的初老現象。
有氧運動與初老現象的研究詳情請見《研究發現:有氧運動提高記字詞能力 避免「舌尖現象」》
9. 隨心暢跑、幫助放空
跑步時可以思考,更可以放空。專家指出,跑步時的學習曲線不會像其他身體活動那麼多,例如舞蹈團課、重量訓練、CrossFit或是瑜伽。另一方面,跑步不像游泳那麼依賴環境,是個再自然不過的運動,所以你再跑步前也不需要多加思考就能開始進行,是一項「說走就走」的運動。
10. 促進社會參與
路跑、越野跑風行,跑步圈可說是一個強大的社群。現在各地區都有不同特色的跑團,不只能找到志同道合的跑友,良好的氛圍更能讓你備感溫馨,同時得到身心上的支持,對跑者的好處是無法估量的。

跑團能找到志同道合的跑友,得到身心上的支持
11. 短時間就能延年益壽
承第一項好處所提及的研究,你不用跑全馬、半馬才能讓自己多活幾歲。事實上,每週只要跑不到50分鐘(即每天5-10分鐘,相當於每週跑5公里),就能降低27%總體死亡風險;並使心血管疾病死亡風險降低30%、所有類型癌症致死的風險降低23%。而大家都知道,盤據國人死亡人數前兩大頭號殺手正是心血管疾病和癌症。
資料來源/SHAP.COM、國民健康署
責任編輯/Dama