
運動星球
只單做減肥還不夠!做到3件事才能徹底揮別脂肪肝
2020-04-06
透過減肥來避免脂肪肝是一個眾人皆知的辦法,但其實這個說法並不是百分之百正確。肝臟是脂肪代謝的重要場所,在脂肪的消化、吸收、分解、合成以及運輸的過程中,起到很大的作用,而脂肪肝,就是肝臟內臟脂肪蓄積過多的疾病。

只單做減肥還不夠!做到3件事才能徹底揮別脂肪肝
許多人會質疑,既然肝臟的脂肪多了,那我減肥,不吃肉只吃青菜,不就沒有脂肪肝了嗎?但其實快速減肥,尤其是選擇低蛋白以及無碳水化合物的飲食方式,也就是天天只吃青菜,會加重肝臟代謝的障礙,讓脂肪在肝臟裡出不來,加重脂肪肝。
脂肪肝的四大元兇
脂肪肝的四大元兇,第一就是肥胖,第二是運動少,第三是酒精,第四則是遺傳因素,當父母親都有脂肪肝的人,不但容易發病,而且發病年齡小,發病後疾病進展速度更快。而且,減肥不一定有用,因為脂肪肝不只是找胖子,還會找瘦子,有些人外表不胖,但體內脂肪量很高,全部藏在腹部,這就是所謂的「內臟型肥胖」。這種人外表看著瘦,但體檢的時候就會發現脂肪肝、三酸甘油脂以及膽固醇顯著升高,可能還會合併其他血糖、血壓的問題,這種情況一般也跟遺傳代謝有一定關係。
以下堅守3項原則一起來,就能消除脂肪肝。

©medicalnewstoday.com
減肥
「血清轉胺酶」是一種細胞內酵素,肝細胞受損時即釋放到血液中,造成這個酵素上升的原因,包括病毒性肝炎、脂肪肝、酒精性肝炎、藥物性肝炎等。而體重每下降1%,因脂肪肝導致升高的血清轉胺酶就可以降低8.3%;體重下降10%,升高的血清轉胺酶大多能恢復正常。

抗炎保肝
肝病是台灣的國病,台灣還有將近170萬的B肝帶原者,不過現在已經有疫苗可以施打;而C肝也有口服藥可以使用,治癒率極高。對於脂肪肝患者這種肝病的高風險群體,抗炎保肝可以改善和延緩肝纖維化的進展,減少肝硬化和肝癌的發生。這些藥物通常比較安全,對肝腎造成損傷很少。
©forbes.com
去除壞習慣誘因
如果是長期酗酒導致的脂肪肝,戒酒後很快就可以消退;如果是藥物性脂肪肝,停藥2~3個月也會消退;如果是病毒性肝炎患者,控制病毒也可以減輕脂肪肝。

©discovermagazine.com
資料來源/HEHO健康網
責任編輯/妞妞


運動星球
為什麼要在運動後按摩?5個理由告訴你對身體多重要
2020-07-28
多數人在運動之後,都會補充營養且富含蛋白質的食物來恢復身體,但你知道嗎?其實運動後的按摩,對我們恢復體能也是一樣重要。根據許多研究發現,當運動完後開始按摩,能有助於減少肌肉發炎,以及預防身體傷害等,此外,以下5個理由更能瞭解到運動後按摩對身體有什麼好處。

為什麼要在運動後按摩?5個理由告訴你對身體多重要 ©thehealingstation.net
加速肌肉恢復
當你在進行馬拉松比賽的訓練,或是經常長跑步,以及有固定健身習慣的人,透過按摩就能加速腿部肌肉恢復。按摩是緩解運動疼痛的好辦法,同時可以幫助您的肌肉癒合且為下次的運動做好準備。其實,僅管只是運動後享受10分鐘按摩,就可以讓肌肉恢復,減少肌肉發炎的機率。因此,按摩是一種能在您健身過程中恢復身體,減少疼痛的方法之一。

排出體內廢物
按摩最主要的好處是,可以讓你自然而然將身體裡堆積的不好東西給排出,同時有助於消除我們體內的有害物質。此外,按摩還可以促進血液循環以及新陳代謝,因為血液會將肌肉和內臟中的廢物都代謝掉,幫助人體排出廢物。

©discovermassage.com.a
提高身體靈活性
是否在慢跑完或運動後覺得肌肉非常緊繃?這是因為肌肉在運動過程中受到壓力而變得緊張。除了做些簡單的拉伸動作以外,按摩會在緊繃部位上施加適當的壓力,從而幫助放鬆任何緊繃的關節,長期按摩還可以幫助提高我們身體的靈活性。像是跑完馬拉松後,按摩腿部可以放鬆肌肉,從而提高你的運動耐力。

促進血液循環
做一次快速的腳底按摩大有益處,比如可以提高全身的血液循環。我們的腳底連接著數百萬計的神經,針對重要反射穴位進行按摩,就彷彿做一次全身按摩,長期下來對健康有很大的幫助。按摩產生的壓力會促使更多的血液通過您身體堵塞的部位,讓新鮮血液流入,從而改善全身的血液循環。健康的血液循環可以確保你的肌肉和體內組織能有效地吸收到營養和氧氣,這也是為什麼會強烈建議在運動後做一個按摩以快速恢復體力。當改善體內血液循環後,也有助於長期降低血壓升高的機率。

更好的睡眠品質
一夜好眠能帶給您許多好處,擁有優質的睡眠不僅能恢復大腦功能,讓您一整天精神奕奕,還能產生生長激素,刺激蛋白質合成,幫助肌肉恢復。如果運動後腎上腺素激增,或是疼痛讓您無法入睡,也許按摩會有所幫助。睡前按摩可以幫助您放鬆,改善你的睡眠品質,醒來時就不會感覺那麼疲倦,還能充滿精神地迎接第二天的生活。

©indianexpress.co
資料來源/Healthline
責任編輯/妞妞

運動星球
腳背痛、腳跟痛求診人數大增! 元凶竟是春暖花開時做這件事
2019-03-29
正值春暖花開季節,賞花、郊遊、爬山等戶外活動陸續出籠。然而足部專科物理治療師指出,從年後到清明這段季節轉換期間,因腳背痛、腳跟痛而就診的患者大幅增加近1.5倍,佔足痛求診患者中多達2成,且腳背痛患者八成是中高年齡層婦女,主因竟是穿包覆性差的鞋子出門!

腳背痛、腳跟痛求診人數大增! 元凶竟是春暖花開時做這件事
動晰物理治療所足部專科物理治療師鄭融表示,每年到了由冷轉暖的冬春交替季節,就常見腳背痛、腳跟痛患者,腳背痛患者又以中高年齡婦女居多,她們平常沒有特別的足痛問題,也沒有足底筋膜炎困擾,但到了這個季節卻傾巢而出前來到治療所求診。
腳背痛跟季節有什麼關聯?鄭融分析,這些中高年齡層的婦女在冬天時活動量較少,因為天氣關係,穿的鞋子包覆力較強,一言以蔽之,冬天時吃多動少、雙腳又被好好保護著。不過開春之後天氣漸暖,賞花、健行、登山等活動量驟增,而過年時身體吃到過重、活動量低使筋骨延展力較差,加上春夏之際穿的鞋子是包覆性較差的涼鞋、淑女鞋,因此腳部穩定性較差。到了春遊的好時節,當他們開始健行、登山,足跟受到的撞擊變多,同時足踝晃動增加,問題就此浮現。
由冷轉暖的冬春交替季節,在診間常見腳背痛、腳跟痛患者
鄭融解釋,一般成年人走路時,正常的足弓下沉現象約在0.4-0.6公分之間,主要功用是緩衝撞擊力以及適應地面的形狀;然而當患者穿上支撐和包覆性較差的鞋子,足弓下沉力量過大(超過0.6公分)缺乏支撐,這時腳背的骨頭就會被壓迫得過度緊密,影響腳背的關節。如果這樣的症狀持續下去又不改善危險因子的話,嚴重恐致疲勞性骨折或是關節發炎。
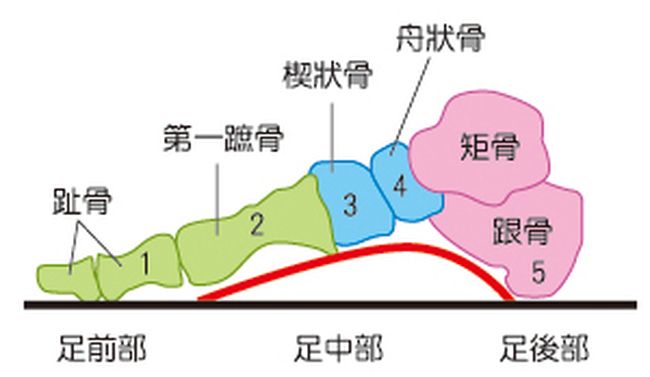
走路時,正常的足弓下沉現象約在0.4-0.6公分之間 ©科學人雜誌
要避免春夏季出外郊遊的「副作用」,鄭融建議,這類患者外出活動應該穿包覆性較佳的鞋子,挑鞋時著重鞋身左右包覆、腳跟部位支撐度要夠好(簡單的說法是夠硬),並且確實綁好鞋帶。另外他也提醒,想買到合適的鞋,可前往骨科、復健科或物理治療所先做專業的足部量測,現在坊間則有阿瘦皮鞋提供這類服務,測量好自己的足弓動態再來選鞋,能更精準地挑對鞋、穿好鞋,也能避免上述疼痛情況發生。
採訪撰稿/Dama

