
運動星球
45歲以上女性該如何用飲食及運動減重?
2017-09-12
45歲以後,你可能會需要花更多的時間來維持體重。根據疾病控制和預防中心的數據顯示,45歲以上的婦女會比20多歲時期的體重重20至25磅。體重的下降可能是由於一些因素引起的,包括活動,食物選擇和身體激素。雖然你可能無法控制你的荷爾蒙,但是你可以透過更多的運動和飲食習慣的改變來控制你的體重。在開始減肥和訓練計劃之前請諮詢您的醫生。

45歲以上女性該如何用飲食及運動減重?
用減少卡路里的方式減肥
根據美國運動委員會的說法,你的新陳代謝平均每十年降低1到2%,這代表著45歲後所攝入的熱量必須要比20多歲的人少攝入300卡路里來維持相同的體重。
所以想要減肥,每天必須減少攝入500至1,000卡路里,這樣每週就能減掉1磅到2磅。首先,你可以先以平時吃的食物卡路里為主,然後用這個數字減去500到1000卡路里,從而確定你需要減去的數字。例如:如果你現在每天吃2200卡路里,若每週要減少1磅,那麼,你只需要每天攝入1700卡路里。
一般來說,45歲以上的婦女可以通過將攝入的熱量限制在1200卡路里到1500卡路里,甚至可以更多,同時,攝取量的多寡也取決於平時活動的程度而增減。根據美國國家心肺血液研究所表示:「攝入太少的熱量可能會損害你滿足維生素和礦物質的需求能力」,因此,除非經由醫師指導,否則卡路里的攝入量不要少於800以下。
45歲以上女性健康食物的選擇
除了限制卡路里攝入量外,還需確定你是否攝入了正確的食物。美國營養學院與飲食的營養學家Ruth Frechman建議,四十多歲開始,女性需要吃一些營養豐富的飲食以幫助防止快速肥胖,此外,還需攝取延緩衰老所需的營養。
她建議可以從每天食用2杯水果和2.5杯的蔬菜開始,骨骼健康對於45歲及以上的女性來說很重要,所以不要吝嗇攝入富含鈣的食物,如牛奶、優格、綠葉蔬菜和豆腐,以及維生素D豐富的食物;如高鈣牛奶、雞蛋和鮭魚。另外像是蛋白質的攝入尤為重要,不過在食用前,請選擇全穀物纖維和健康的蛋白質來源,比如雞肉、瘦肉,雞蛋,大豆食品和豆類來補充健康。
關於飲料選擇,可以選擇水、檸檬汁或者不加糖的茶或咖啡。不要喝含糖飲料,如汽水、果汁和甜茶,這樣才能真正控制熱量,並讓身體有更多空間補充健康食品。
三餐簡單的減重飲食計畫
為了防止因過度飢餓而導致的暴飲暴食,三餐定時定量是非常重要的。
從早餐開始,內容要包括一個6盎司的優格、1杯燕麥粥加上1杯切片的草莓和6個切碎的核桃。

©eatthis.com
午餐時,則可攝入一天蔬菜量的需要;1.5杯的混合蔬菜加上3盎司的切塊雞胸肉、1盎司的低脂奶酪和2湯匙的香醋汁以及5片全麥餅乾和一根香蕉。

©wellplated.com
晚飯時,你可以享用1杯全麥麵條、一杯混合蔬菜、半塊切塊豆腐,以及兩茶匙花生醬與低鈉醬油混合的醬汁。除了三餐之外,還有健康的零食,如3/4杯不加糖的全穀類食品與1杯脫脂牛奶,這樣的每日膳食計劃大約能固定在1400卡路里。

©insonnetskitchen.com
飲食加運動 才能真正達到效果
不只飲食,透過在日常生活中的訓練配合更能夠減輕新陳代謝下降的一些影響。你可以從每週五天的30分鐘快走或騎自行車開始,隨著訓練程度的提高,再慢慢地增強強度。
除了有氧運動之外,還包括一周兩天或兩天以上的肌力訓練來改善肌肉質量,這也可能促進新陳代謝,因為肌肉組織燃燒的熱量比脂肪多。使用彈力帶,自由重量或身體阻力練習,如仰臥起坐,深蹲和弓箭步以建立肌肉力量。如果你不確定該如何開始,可以諮詢私人教練或跟著運動影音一起練習。

資料來源/LIVESTRONG、Academy of Nutrition and Dietetics、American Council on Exercise
責任編輯/瀅瀅


優活健康網
口乾、眼乾、皮膚乾?小心乾燥症!原因、症狀與治療全解析
2025-02-21
口乾、眼乾,皮膚也乾⋯⋯竟然是免疫系統出問題!乾燥症是一種全身性的風濕免疫性疾病,最常影響淚腺和唾液腺的功能,目前的原因和自體免疫功能失調有關。《優活健康網》整理乾燥症的原因、症狀、診斷、治療與改善方法,若有相關症狀,建議至過敏免疫風濕科門診就醫。

乾燥症是什麼?
乾燥症在醫學上稱為「修格蘭氏症候群」(Sjogren's syndrome),是一種自體免疫疾病,主要是因為外分泌腺體(唾腺和淚腺)受到白血球浸潤後引起發炎,導致口乾、眼乾、唾液腺腫大⋯⋯等症狀,引起乾燥症的原因尚不清楚,但已知和自體免疫功能失調有關。
乾燥症可以分為原發性與繼發性,比例上約各佔一半:
原發性乾燥症:除了乾燥症之外,沒有合併其他的風濕免疫疾病。
繼發性乾燥症:除了乾燥症之外,同時合併其他的風濕免疫性疾病,例如類風濕性關節炎、紅斑性狼瘡、硬皮症、皮肌炎或多發性肌炎等。
乾燥症有哪些症狀?
眼乾口乾連肺臟也乾!乾燥症會造成外分泌腺功能下降,除了長期口乾、眼乾、皮膚乾外,也可能出現多重器官的侵犯,例如影響肌肉骨骼系統、呼吸系統、腎臟泌尿系統,部分患者的肺臟也會受到免疫系統的攻擊而合併肺纖維化。
乾燥症常見症狀:
口乾:口腔內有黏稠、乾燥的感覺,也可能因乾燥而咳嗽不止。
眼乾:眼睛乾澀、異物感及灼熱感,感覺眼睛容易疲勞。
皮膚乾癢:隨著血液循環到皮膚,可能誘發皮膚乾燥、搔癢,甚至引起皮膚炎。
陰道乾澀:陰道感到乾燥、性交會疼痛。
乾燥症診斷標準?
乾燥症的診斷並非只有眼睛和口腔乾燥症狀,需進行多項檢驗和評估,也需要排除其他原因(例如:糖尿病、退化、藥物引起⋯⋯等),診斷過程包括血液檢驗、眼睛檢查與唾液腺檢查:
血液檢驗:血球數、抗體檢測、發炎指數、肝腎功能等。
眼睛檢查:淚液分泌測試(Schirmer's test)、角膜結膜染色試驗等。
唾液腺檢查:咬紗布測試、唾液腺超音波、核醫唾液腺掃描、切片檢查等。
針對乾燥症的診斷,目前是依據醫學會專家共同制定的標準來訂定,現行的診斷標準為以下:
眼睛乾澀症狀超過3個月以上。 嘴巴乾燥症狀超過3個月以上。
眼睛檢查包含雙眼淚腺分泌測試,結果低於5毫米/5分鐘以內,或是Rose bengal染色法呈現大於4分。
基礎唾液腺分泌量小於1.5毫升/15分鐘。
嘴唇唾液腺切片檢查其發炎細胞浸潤評分大於1分。
抗核抗體(ANA)、類風濕因子(RF)、修格蘭氏抗體( Anti-SSA,Anti-SSB)等其中一項呈陽性反應。
一般來說,符合4項以上條件,其中第5項或第6項條件須為4項條件之一,即可診斷為修格蘭氏症候群,由於該疾病是一種自體免疫疾病,所以必須由風濕免疫專科醫師來做診斷與治療。
乾燥症可以申請重大傷病嗎?
乾燥症在健保規定是屬於「重大傷病」的一種,病患可向健保署申請重大傷病證明以減輕健保自負額之負擔。不過,醫師會視病況的程度事前送審通過,才可開立增加唾液或淚液分泌的口服藥物,否則需自費。
此外,目前並沒有可以真正根治的方法,但是在接受正確的治療後,多數病患的症狀可以得到改善,有些症狀甚至可以完全消失。
乾燥症如何治療?
乾燥症的治療以減輕症狀為優先,患者可以透過眼藥水和補充水分,來改善眼睛和口腔乾燥症狀;但部分患者可能需要處方藥物,甚至可能需要手術治療。
以下為乾燥症的常見治療藥物:
非類固醇抗發炎藥物:緩解肌肉痛、關節炎、唾液腺及淋巴腫大。
膽鹼類促進劑:增加淚腺及唾液腺分泌,緩解不適感。
類固醇:通常使用於較嚴重的情況,例如:肋膜炎、心包膜炎、腎炎或溶血性貧血。
奎寧類及免疫抑制劑:具有調節免疫功能,可減少自體免疫抗體的產生,也是從根本治療的藥物。
乾燥症如何改善?
乾燥症除了藥物治療外,也可從改變生活習慣及環境來著手,像是避免長期處於乾燥的環境;避免吃太乾、太硬的食物,平常也要適度補充水分。
《優活健康網》整理以下日常照護原則,幫助患者改善症狀:
口乾:時常補充水分保持口腔濕潤,並少喝有咖啡因的飲料,才不會加重口乾症狀。
眼乾:使用人工淚液或代用品,不要等到眼睛乾澀時才用,平常不要處在多風或乾燥的環境中。
皮膚乾癢:塗抹乳液滋潤皮膚,並減少皮膚暴露於乾燥環境中。
陰道乾燥:可以使用水溶性潤滑劑。
/ 關於優活健康網 /

《優活健康網》為台灣極具專業權威性的健康知識平台,擁有完整醫療記者與編輯群,提供最正確的就醫認知與醫療知識。
【Uho優活健康網】:http://www.uho.com.tw/
【Uho優活健康網粉絲團】:https://www.facebook.com/uhofbfans/

運動星球
減重排毒3322飲食法正夯!專家:不是每個人都適合
2019-09-27
許多嚮往擁有好身材的人,都會透過運動與飲食來改善,然而飲食的重要性佔人體的70%,因此不管你動得再多,暴飲暴食也不會讓你瘦下。雖然坊間有許多飲食法,每一種看起來都很有道理,但到底適不適合自己,其實還是要看身體狀況跟平常的飲食習慣。

減重排毒3322飲食法正夯!專家:不是每個人都適合 ©independent.co.uk
什麼是3322飲食法?
3322飲食法是來自人體比例的概念。因為人體中水份占60%、蛋白質占18%、油脂占15%、碳水化合物5%、礦物質4%、維生素1%,若扣除水份的60%,剩下的比例中,蛋白質占45%、油脂占38%、碳水化合物占5%等,這樣看來除了水份與蛋白質是主要最大能量來源、再者是油脂。所以3322飲食法的概念,是認為如果飲食可以按照人體的營養比例來吃,那就是最符合自然、最符合人體需求的飲食,因此將每餐的飲食分為「30%蛋白質、30%好油脂、20%蔬菜、20%優質澱粉」,就稱為3322飲食。然而3322飲食法強調的是:如果吃太多澱粉,會讓人處在血糖不穩定的狀況,無論是吃糖類還是澱粉類,最後都會轉化成血糖,造成胰島素阻抗、形成糖尿病。

©tehrantimes.com
3322飲食法的後續問題
但其實對於營養師來說,澱粉才是人體能量的來源。許多營養師就曾在書中表示,人體的肌肉細胞、骨骼細胞、神經系統及運輸氧氣的紅血球等,多仰賴葡萄糖為主要能量,所以澱粉吃太少,反而讓細胞沒辦法有足夠的血糖,代謝上就會出現混亂。在過去都認為亞洲人容易得糖尿病,是因為吃太多澱粉的緣故,但根據2006年發表在《美國糖尿病照護期刊(Diabetic Care)》的研究發現,糖尿病患採用「亞洲型高醣飲食」,也就是將醣類的比例調高到一餐熱量的80%,糖化血色素明顯下降2個百分點,而韓國在2016的研究中,也證實了這一點。所謂的「亞洲型高醣飲食」,是指早期的亞洲人都食用地瓜、糙米等非加工、變性型的澱粉,雖然熱量比較高,但只要蛋白質吃得夠,其實沒什麼問題。而一般人不需要吃到這麼高比例的澱粉,只要佔比40~50%左右就是最剛好。
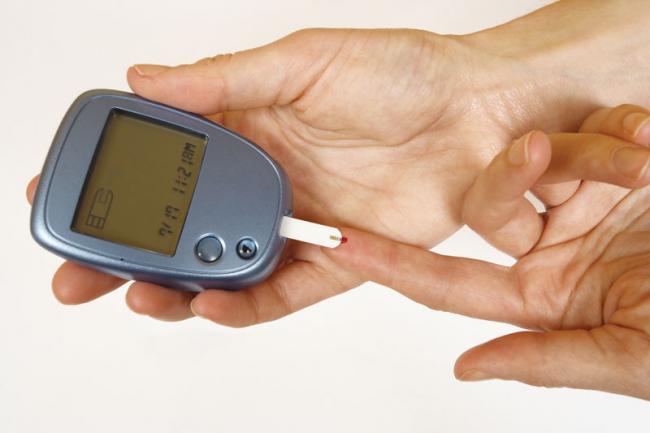
©britannica.com
什麼族群適合3322飲食法?
3322飲食法強調的飲食習慣,還是避開大多數的精緻飲食,而是用五穀雜糧來代替,並用橄欖油、亞麻籽油等富含Omega-3的油脂,還有堅果來補充所需的油脂,所以的確可以滿足人體一部分所需的營養。只是澱粉的部分如果長期限制對身體的影響比較大,像是疲倦、血脂肪飆高、腸胃不適等,所以建議不要實行超過3個月,可以當成戒斷精緻澱粉的練習。然而一般情況下,建議澱粉比例要調高到40%,但是進食的順序還是按照「蛋白質、蔬菜、澱粉」,增加飽足感,也培養細嚼慢嚥的吃飯習慣,才是長期穩定血糖的好方法。

©lifeplanlabs.com


