
運動星球
鼻孔交替呼吸法:增加專注力平衡神經系統
2018-12-24
鼻孔交替呼吸法(Nadi Shodhana Pranayama ),是一種強大的呼吸練習,具有廣泛的益處。 Nadi是一個梵文詞,意思是「通道」或「流動」,而shodhana意為」「淨化」。因此,nadi shodhana旨在清除和淨化身心機體的微妙通道,同時平衡其男性和女性方面的能量。 鼻孔交替呼吸法有助於體內的氣能循環來淨化氣脈,它是淨脈呼吸法的前導練習,透過規律的練習可以提高平時的專注能力,以及平衡神經系統,對於氣息不穩者也有相當大的幫助。

鼻孔交替呼吸法:增加專注力 平衡神經系統
鼻孔交替呼吸法好處
清潔呼吸系統
需多人都有鼻塞或是過敏的困擾,此時會導致呼吸系統不順暢,透過鼻孔交替呼吸法能刺激氣脈循環,幫助呼吸系統淨化。
集中精神
當思緒不清晰時,專注力、思考能力會大幅下降,此時透過蜜蜂呼吸法來刺激腦袋循環,同時可以集中精神,讓腦袋思緒更加清晰。
平衡陰陽兩脈
人體中,必須要陰陽兩脈達到平衡,如果一方過多或是過少,都會導致身體體質改變,進而影響到健康。
加強平衡左右腦
人的左腦與右腦分別有不同功用,需要均衡發展才能達到分配工作,當不平衡時,會讓日常生活中變得較為不便利。
安定神經系統
在忙碌的生活中,神經總是處在緊繃狀態,嚴重時還會有自律神經失調的症狀。透過鼻孔交替呼吸法,能改善神經緊繃。
需多人都有鼻塞或是過敏的困擾,此時會導致呼吸系統不順暢,透過鼻孔交替呼吸法能刺激氣脈循環,幫助呼吸系統淨化。
集中精神
當思緒不清晰時,專注力、思考能力會大幅下降,此時透過蜜蜂呼吸法來刺激腦袋循環,同時可以集中精神,讓腦袋思緒更加清晰。
平衡陰陽兩脈
人體中,必須要陰陽兩脈達到平衡,如果一方過多或是過少,都會導致身體體質改變,進而影響到健康。
加強平衡左右腦
人的左腦與右腦分別有不同功用,需要均衡發展才能達到分配工作,當不平衡時,會讓日常生活中變得較為不便利。
安定神經系統
在忙碌的生活中,神經總是處在緊繃狀態,嚴重時還會有自律神經失調的症狀。透過鼻孔交替呼吸法,能改善神經緊繃。
資料來源/Banyan Botanicals、《慢慢做到位的深層瑜伽》
責任編輯/妞妞


運動星球
努力減肥體重還是沒變輕?小心罹患5種疾病!
2019-05-16
是否在減肥的日子裡,不斷規律運動以及控制飲食時,體重不但沒有隨著減輕,反而越來越胖?其實會肥胖的原因或許不是你的方式不正確,有可能是內分泌失調所導致!當作息不規律、壓力大時,都可能會促使內分泌失調,最後導致肥胖問題!以下5種比較常見的內分泌異常造成的肥胖,如你也有這樣問題早期發現並接受治療後,相信體重就會逐漸獲得改善。

努力減肥體重還是沒變輕?小心罹患5種疾病! ©t.justdial.com
多囊性卵巢症候群
這是生育年齡婦女最為常見的內分泌疾病,常見的症狀包括:月經少、肥胖、不孕、及男性荷爾蒙太高(如多毛症,青春痘),目前致病的機轉未明,但是學者們大部分都認為這與腦下垂體荷爾蒙分泌異常及胰島素高阻抗,而導致血中胰島素以及卵巢分泌男性荷爾蒙過高有關!然而肥胖的確可能會因多囊性卵巢症候群所導致,過多的脂肪細胞分泌荷爾蒙,干擾原本卵巢中正常荷爾蒙的運作,如有此情況建議尋求專醫生來監控飲食以及運動頻率,平時也需要保有良好習慣。
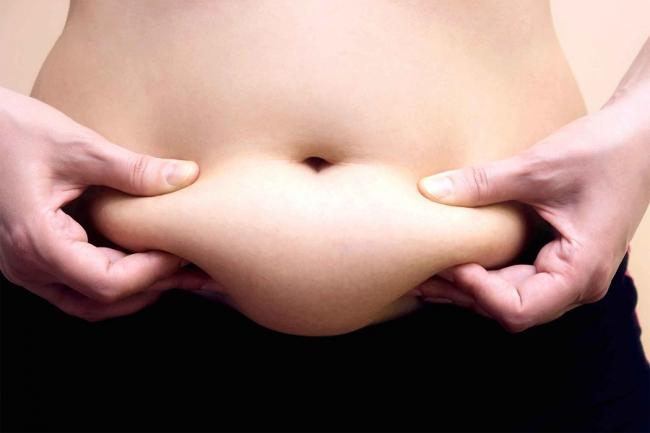
多囊性卵巢症候群導致女性肥胖的主因之一 ©birmingham.ac.uk/
生長激素低下
生長激素是由腦下垂體所分泌,會直接的對身體的各個組織與器官產生影響,當腦下垂體分泌生長激素的機能失常時,便可能導致生長激素分泌少。成人生長激素不足的時候,會有肥胖、膽固醇上升、心情低落、日常生活能力衰退、肌力低下、基礎代謝低下、疲倦、手腳冰冷等情況。除此之外,還會導致高血脂、肌肉張力降低、骨頭組成改變、運動能力及活動力降低、心血管疾病的危險因子增加。
高胰島素血症
高胰島素血症常會與高血唐(也就是糖尿病)搞混,但其實它們是不一樣,前者是胰島素過高;後者則是葡萄糖過高。當胰島素分泌過多時,會促使脂肪合成旺盛,造成油脂堆積。

高胰島素血症會讓身體肥胖
庫欣氏症候群
庫欣氏症候群是指體內葡萄糖皮質素過多而併發臨床的症狀,如全身倦怠、月亮臉、水牛肩、中央型肥胖(腹部脂肪屯積,但四肢消瘦)、紫紅色之妊娠紋、皮膚變薄合併易瘀青等症狀,但可能的原因包括腎上腺腫瘤、腦下垂體腫瘤,或服用過多類固醇等情形都會造成此現象發生。
性激素改變
當婦女出現妊娠及停經期,因為性激素的改變,均可能出現肥胖症。然而過多的脂肪將導致體內雌激素生成量增多外,還會改變雌激素的代謝途徑。因此,當雌激素改變時,除了可以多攝取有關大豆異黃酮的食物、保健食品外,同也需要給專一醫生評估。

性激素改變導致肥胖 ©today.com
如有想減重的人但遇到以上症狀請立即就醫,不要自行嘗試更激烈的減重方法,以免造成身體更多負擔!後果得不償失。
資料來源/HERO HEATHLY&HOPE、NCBAA
責任編輯/妞妞

運動星球
練肩膀讓你跟五十肩說再見
2016-05-12
肩膀肌群與肩膀關節為人身體最複雜的肌肉群與關節,主要負責整個肩膀的運動,同時也是人體上運動角度最大的關節。正因為肩膀擁有如此多的功能性,所以如何適當的保養與訓練肩膀將會是非常重要的一環。

©Shutterstock
肩膀主要由比較大的「三角肌」、「斜方肌」、「提肩胛」與比較小的「棘上肌」、「棘下肌」、「小圓肌」等所組成。正是因為肩膀是由這麼多的肌肉所組成,所以在肩部的運動上,才能有這麼大的靈活性。
然而現今肩部疼痛也成為現代人的一種通病,許多的人都有肩部疼痛的問題,或者是更嚴重的五十肩問題,這些問題多半是過度的使用肩膀,或是忽略了肩膀肌肉的訓練而產生的問題。
平時可以藉由鍛鍊關節周圍的肌肉,幫助關節的穩定,以及減少關節的磨損,在生活中,肩膀的使用頻率其實不少與膝關節或是其他關節,但是忽略的程度卻是大於這些關節的,當長期在使用肩部卻沒有適當得鍛鍊時,很容易造成肌腱發炎,或是關節磨損,而不使用則會有肩部肌肉退化或是肩膀肌腱沾粘的問題。
正因為這樣的狀況,造成了現在很多人的肩膀問題,其實這些問題多半是可以預防的,只要藉由適當的鍛鍊與運動,增進肩膀肌肉群的適度發展,不僅可以保護肩膀關節,也可以避免長期不使用導致肩膀的沾粘等等的問題。
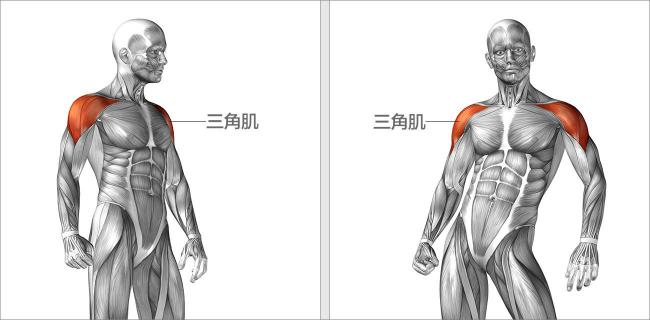
©Shutterstock
對於已經感覺到肩部疼痛問題的人,是相當不建議直接去找國術館的診治的,因為肩膀的肌肉群相當複雜,也有許多深層肌肉,而這些肌肉所產生的狀況不一定是肉眼可以輕易辨別出來的。
所以有這樣的問題時,要先找專門的骨科醫生做最詳盡的診斷,釐清肩膀的問題是出在哪裡,以免因為不適當的治療方式而造成狀況惡化。
所以在日常生活中,適度增加肩膀的訓練或是運動,以避免這些問題的產生,也可以同時擁有好看的肩部線條。
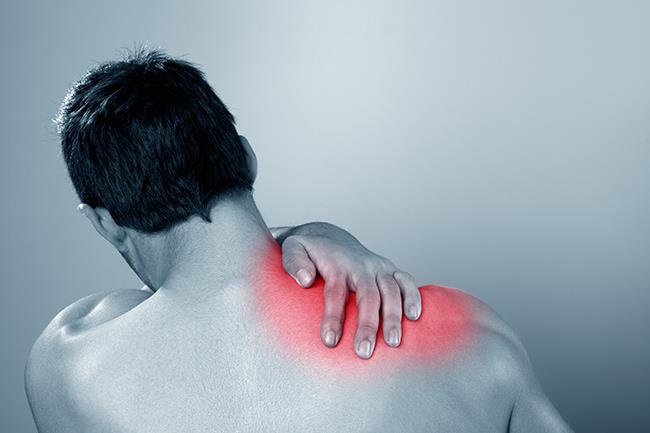
©Shutterstock
參考資料
1.《運動健身知識家》,旗標出版公司出版 (2015)
2.《運動生理學》,新文京出版公司 (2014)
3.《肌力訓練解剖學》,合記圖書出版公司 (2015)
4.《肌力訓練圖解聖經》,旗標出版公司出版 (2015)
5. 司博特-打造強壯肩膀4個肩部重量訓練動作
6. 早安健康網-謝霖芬:常見的肩膀肌腱問題與治療方法
2.《運動生理學》,新文京出版公司 (2014)
3.《肌力訓練解剖學》,合記圖書出版公司 (2015)
4.《肌力訓練圖解聖經》,旗標出版公司出版 (2015)
5. 司博特-打造強壯肩膀4個肩部重量訓練動作
6. 早安健康網-謝霖芬:常見的肩膀肌腱問題與治療方法


