運動星球
運動能提升免疫力,為何NBA球員會接連罹患武漢肺炎?
2020-03-23
受全世界最歡迎的熱門運動NBA,近日傳出整個賽季暫停的消息,繼戈貝爾(Rudy Gobert)、米契爾(Donovan Mitchell)等兩名爵士球員罹患後,活塞中鋒伍德(Christian Wood)、籃網凱文·杜蘭特(Kevin Durant)也確診感染新冠肺炎(武漢肺炎),然而許多人質疑,籃球選手天天運動且身體好得很,免疫力應該也優於一般人,怎麼還會感染?

運動能提升免疫力,為何NBA球員會接連罹患武漢肺炎? ©sportsnaut.com
劇烈運動容易罹患疾病
「過度運動,反而降低免疫力。」根據聯新運動醫學中心主任林頌凱表示,激烈運動後,腎上線皮質醇分泌過高,導致身體內分泌的調節混亂,同時降低免疫力,分泌時間持續越長,免疫力降得越多。許多運動醫學研究都證實了這個論點,西元1990年,美國加州洛馬林達大學公共衛生學院1項研究分析參加普通馬拉松(42.2 km)或是超級馬拉松(90 km)的選手,1,828人在參賽前,沒有呼吸道感染症狀;比賽之後,236人於1週內出現呼吸道感染。研究發現,運動時間、運動強度跟呼吸道感染機率有其關連性,在沒有運動的狀況下,呼吸道感染機率為平均值;而輕度運動到中度運動時,感染機率下降;如果為劇烈運動,感染風險反而會大幅提升。

©forbes.com
劇烈運動會分泌大量「壓力荷爾蒙」
後續研究發現,劇烈運動之後,負責抵抗外來感染的T細胞和NK細胞功能明顯下降。研判劇烈運動時,身體分泌大量的「壓力荷爾蒙」,腎上腺素發揮作用,讓免疫力短暫上升、完成運動;不過,腎上腺也會分泌壓力荷爾蒙皮質醇,以便快速產生能量,皮質醇就會讓免疫力下降。如何感受到過度運動呢?林頌凱指出,如果運動時,又累、又喘,體能下降,表現不如平常,就表示運動過量,必須調整運動時間及項目,以免適得其反。

©theathletic.com
避免劇烈運動才能提高免疫力
想要提高呼吸道黏膜免疫功能,除了多喝水、均衡營養和充足睡眠,規律的適度運動也不可少。然而從事長期高強度運動或單次長時間高強度運動,反而容易造成唾液中的免疫球蛋白及抗菌蛋白減少,免疫功能會受到抑制。規律的中等強度運動對呼吸道疾病有防護效應,例如每天從事1至2小時適度運動的人,每年發生上呼吸道感染的風險,比低身體活動量的人減少20至30%,也有研究顯示身體活動量增加,可以減少冬季期間上呼吸道症狀的天數。此外,每週至少運動5天的人,比每週運動少於1天的人,上呼吸道症狀天數減少43%。
新冠肺炎疫情席捲全球,運動時,最好不要在密閉空間,少去健身房,建議在學校操場、運動公園等空曠環境,多喝水,隨身攜帶毛巾,用來擦汗,不要用手觸摸口眼鼻等部位。
資料來源/NOW健康
責任編輯/妞妞


運動星球
伸展時些許的疼痛正確嗎?小心這樣反而會讓肌肉越拉越差
2020-04-14
你對於伸展的印象與觀念是否還停留在「越痛效果才會越好」?我們常常在健身房的伸展區或瑜伽教室裡,看到許多的人都皺著眉頭或表情痛苦的進行伸展動作,甚至於有的人因為彎不下去或張不開大腿,變找尋夥伴兩人一組進行拉伸動作,這些都是我們既有的「越痛苦才表示筋拉的越開」錯誤觀念,其實,過度的伸展反而會造成肌肉的傷害,甚至於還會降低身體的柔軟度,可以說是適得其反。

你對於伸展的印象與觀念是否還停留在「越痛效果才會越好」?
伸展不要用力過度
我們會需要進行伸展最主要的目的就是要放鬆肌肉,但如果在伸展時用力過度反而會讓緊繃的肌肉不易伸展開來,反而,我們透過適當的力量慢慢的進行伸展動作,筋繃的肌肉也會在這樣的過程中慢慢的放鬆開來,進而讓肌肉順利的伸展並提升彈性。
然而,我們的身體無論是日常生活或是運動伸展時,只要感受到疼痛的情況身體自律神經中的交感神經就會自然啟動,而位於碰撞或是伸展部位週遭的運動神經元,就會出現興奮性的變化進而導致肌肉緊繃,除此之外,疼痛這件是也時常伴隨著肌肉撕裂或流血等狀況,因此,只要肌肉產生緊張加上流血或撕裂等情形時,就容易導致血液流動受到阻礙,也就是血液循環將會變差。

兩人一組的伸展運動看似沒有任何問題,但卻容易因為肌肉產生反抗力量造成傷害。
簡單來說,如果你在伸展的時後會感受到疼痛,我們的交感神經就會進入興奮狀態,導致肌肉不容易伸展放鬆,即使你的伸展是舒服中帶一點點的疼痛,都會造成一些負面性的影響。而倆倆一組的伸展動作看似沒有什麼問題,但也會由於對方會強行的進行伸展與壓縮動作,我們的肌肉就會下意識的產生反抗力量,這樣就很容易造成肌肉組織纖維的斷裂。
除了上列所說的情況之外,當我們肌肉受到拉扯時,身體便會不由自主的產生反射性的收縮,這樣的反應是由一種人體為了維持正確姿勢,所產生出的「姿勢反射(postural reflex)」又被稱為「牽張反射(stretch reflex)」,這樣的反射動作同樣也不利於肌肉的伸展。

在伸展會感受到疼痛時,交感神經就會進入興奮狀態導致肌肉不容易伸展放鬆。
錯誤伸展將適得其反
如果你對於伸展時的疼痛置之不理,依然想憑藉著自我的意志力將肌肉伸展到極致狀態,這時就有可能會造成肌肉撕裂傷、肌腱斷裂或是關節部位的損傷等情況。一般來說有許多的運動都需要透過優異的柔軟度才能發揮功能,例如日本相撲選手或是體操選手等等,這些運動項目的選手在進行訓練前都會有一定的伸展熱身流程,在以往來說這些伸展與熱身的流程,都會因為傳統且錯誤的觀念造成用力過度的情況,進而造成許多選手肌肉的永久性運動傷害,而被迫放棄這項運動。
總而言之,唯有採取溫和緩慢的放鬆方式,讓過程中不會有所謂的疼痛產生的力道,才能正確且安全的放鬆伸展肌肉,千萬不要在相信「越痛拉筋的效果才會越好」這種錯誤的觀念。
資料參考/verywellfit、menshealth
責任編輯/David

運動星球
4大常見運動傷害恢復的按摩手法
2018-02-09
基本上,導致運動傷害的原因有兩種:外制傷害和內部過度緊張的傷害。外傷來自直接或間接的猛烈碰撞:當身體受到撞擊,而力量超過組織彈性所能承受的限度,組織就會受傷。
內傷指的是局部過度緊張,或是重複受到微小傷害,而造成組織功能不穩定的問題。換句話說,就是組織的抗力和其中累積的張力,因為多次重複受創而失去穩定;肌腱炎、組織纖維化和關節炎都是這種傷害的例子。
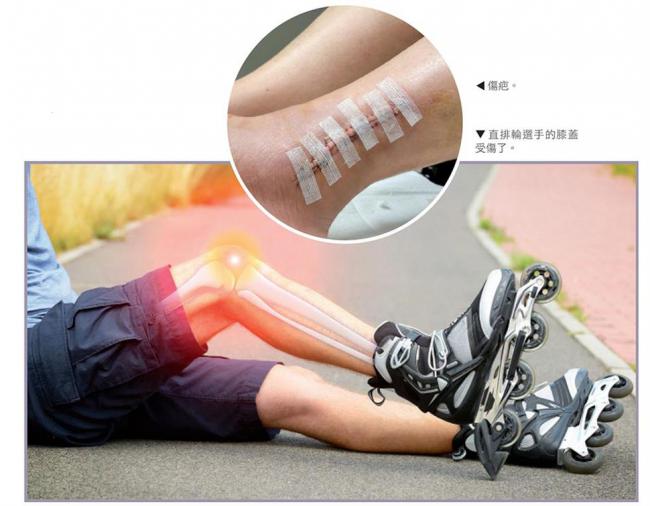
急性傷害
外力直接或間接造成的傷害有:骨折、韌帶或肌腱斷裂以及關節脫位等,其中還包括纖維斷裂(肌肉內部裂傷)和挫傷。
這些都是嚴重的傷害,是「急症」,要在第一時間接受治療。至於按摩,則是在治療後的恢復過程中,扮演非常重要角色,且對於後遺症也有很好的預防效果,例如能預防疤痕、姿勢不正、組織僵硬、纖維化等問題。
4大常見運動傷害恢復的按摩手法
長期緊繃的傷害:慢性炎症
身體在運動訓練過程中,會一再遭到撞擊產生「生物質疲乏」。飲食不均、年齡、毒素或機械性壓力等,都是導致細胞環境變異的因素;一旦細胞環境失去平衡,就會使得一個微不足道的炎症長年不癒,進而轉為慢性病。這種類型的傷害,一般發生在肌腱與骨骼接觸的部位或骨膜;手肘肌腱炎和骨盆歪斜都是慢性炎症的例子。
肌肉不穩定
依照代謝特點,肌肉可分為張力型(tonic)和相位型(phasic):前者較短,擁有持久力;後者較長,擁有力量。身體經年累月地承受體重,加上重複性的動作以及姿勢不良,張力型肌肉的纖維變粗,而相位型肌肉則逐漸萎縮,進而使關節附近的肌肉開始變得不穩定,像是胸帶、骨盆、肩膀,或脊柱各個部位的肌群。
激痛點和肌筋膜痛症候群
激痛點是肌肉「打結」處,讓肌纖維抽筋的小地方(摸起來有硬塊),會產生痛感,且痛楚會延及其他部位,連離得很遠的部位也會因此感到疼痛。
激痛點的原因可能來自重複離心動作所帶來的收縮緊張,一再進行最大/亞最大的體能活動,其中包括工作、休閒或體育性質的活動,讓肌肉在運動以後沒有獲得適當休息,無法進行調適。
治療激痛點要以增加體內的營養攝取及灌流為目的,進而減低超量的緊張和痛楚,藉此增加運動能力,恢復健康。
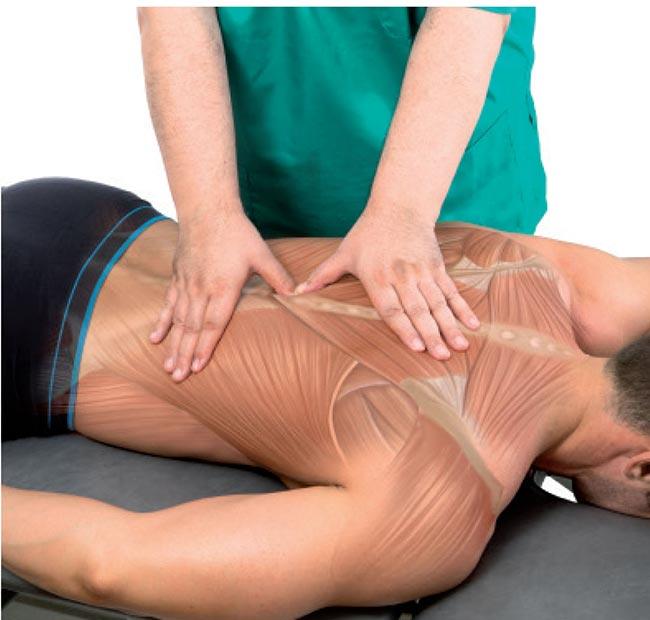
按摩激痛點手法
疤痕和纖維化的筋膜組織
若一直沒有妥善治療的傷處,會因而產生疤痕、僵硬和慢性炎症,促使結締組織累積過多的膠原蛋白,進而失去彈性。膠原蛋白的「凝塊」會降低關節的活動力(包括大型動作和小型動作),逐漸減少關節的長期功能。
嵌制症候群
神經或血管被夾住的情形可能發生在很難按摩的部位,也可能是一個由好幾層組織堆積的部位,或者這個部位累積了過多的壓力。這時,血管或神經裡面的流量減少,影響原本需要灌流或鏈接的部位,使得整體效能一起下降。腕隧道症候群和膝蓋窩的夾擠症,都是這類病變的例子。
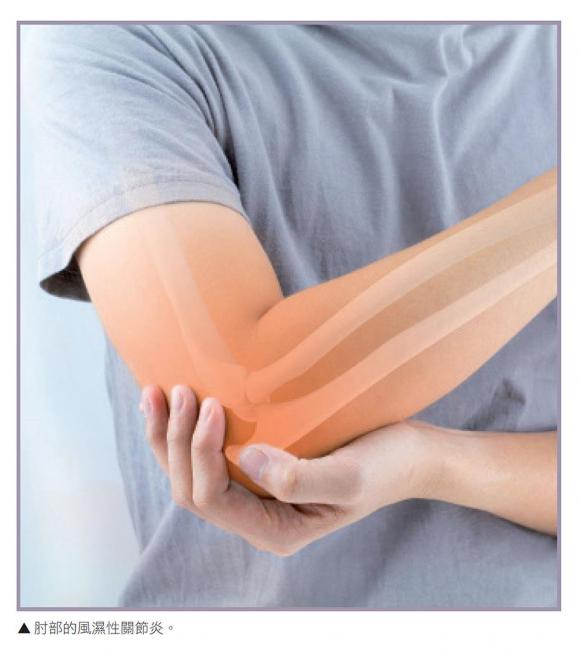
風濕性關節病變
骨關節炎和風濕性關節炎都是關節方面的毛病,皆會產生炎症、軟骨退化和骨質化反應。骨骼與骨骼之間的空隙縮小,骨骼歪斜,不但阻尼能力降低,連關節活動的幅度都變小。目前我們還不知道關節軟骨會退化的確切原因,但是一定與關節受力不均有關,另外也包括免疫系統混亂(無法正確辨識自身的組織),甚至要考慮環境毒素、以前帶來的感染問題和其他原因。
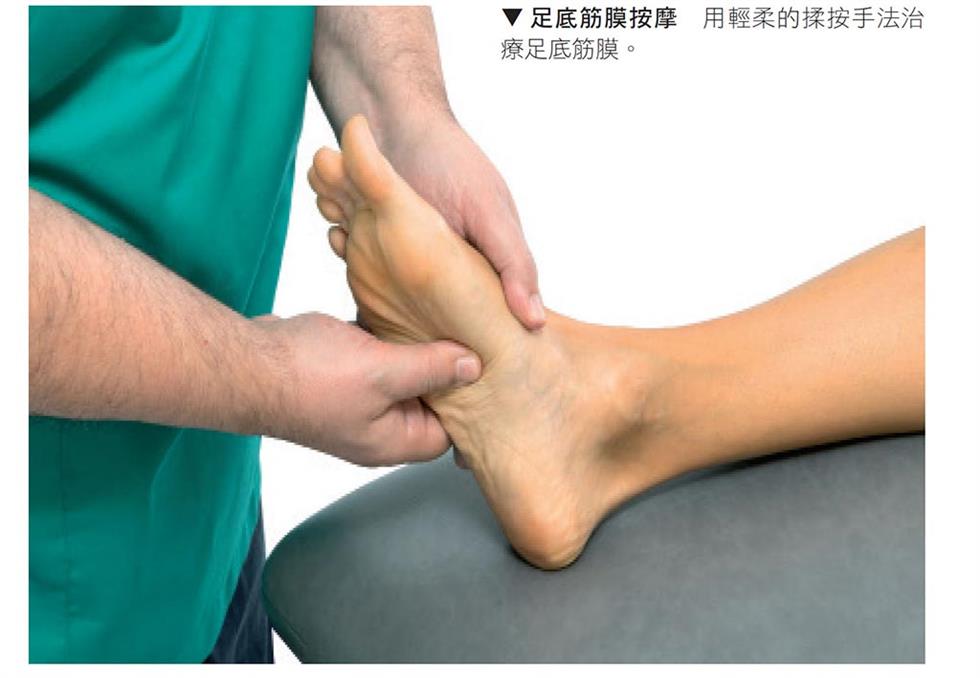
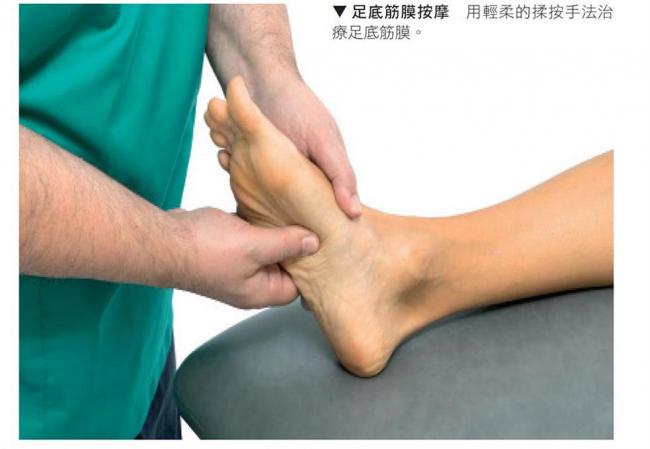
足底筋膜炎
賽跑或跳躍時,腳要不斷地重複彈起和著地的動作,壓力都集中在腳底的筋膜,因為它是負責穩定腳板的結構。壓力會集中在腳踝的部位或聚集在第一隻腳趾底部,因此局部腫脹、發炎的現象在筋膜與骨膜連接的地方,最為明顯。這是很難痊愈的傷害,容易演變成鈣化問題,最後讓骨骼變形。使用肌筋膜按摩手法和關節活動技巧,可有效治療這種傷害。
阿基里斯腱肌腱炎
阿基里斯腱或小腿三頭肌負責把力量傳到腳踝,我們才能提起腳。跑跳的時候,我們要一直重複這些動作,使得肌肉- 肌腱與肌腱-骨骼兩種聯結部位,承受極大的壓力,因此開始發炎。
阿基里斯腱的肌腱炎是一種頑疾,容易轉為慢性病,因為我們需要一直使用阿基里斯腱,無法確實給予該部位適當的休息。使用深層摩擦法和筋膜幫浦法,可有效治療這種傷害。

注意事項
運動傷害發生時,必須立刻採取行動,讓身體更容易恢復。目前流行的復健方法,不像過去是以傳統的休息為主,而是採取積極的康復理念(運動加訓練),根據患者能夠忍受的程度進行動態復健,提升患處功能。另外,也提倡檢視體育運動所需的器材,包括注意技術動作的施展方式。
運動傷害發生時,必須立刻採取行動,讓身體更容易恢復。目前流行的復健方法,不像過去是以傳統的休息為主,而是採取積極的康復理念(運動加訓練),根據患者能夠忍受的程度進行動態復健,提升患處功能。另外,也提倡檢視體育運動所需的器材,包括注意技術動作的施展方式。
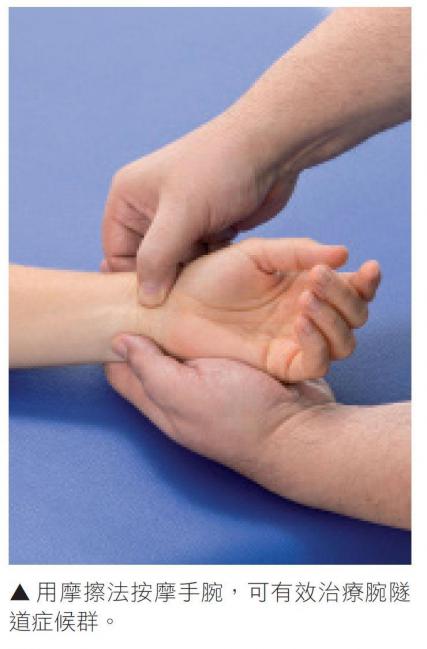
腕隧道症候群
這種傷害是正中神經被嵌制,所引起的問題。手掌的屈肌支持帶位於手腕內面,能包覆和控制前臂肌群的肌腱。
用手重擊某物(排球的殺球動作或者籃球的拍球動作)、抓住球拍柄或是把手腕緊緊壓在桌面(使用滑鼠的動作)都會讓肌腱和支持帶逐漸纖維化,開始增厚,最後阻礙神經通道。被鉗制的神經會感到麻、痛,而且肌肉無力。
為了預防腕隧道症候群,我們要採取積極手段,像是按摩手腕,幫助放鬆;局部休息;還有伸展運動。最好的徒手治療方法,則是活動手腕的骨骼、活動軟組織、活動正中神經和手腕的屈肌肌腱。
TIPS
從腳踝側屈和外翻(eversion)的動作,可以見到第三腓骨的肌肉和肌腱,但不是每個人身上都能看見。
從腳踝側屈和外翻(eversion)的動作,可以見到第三腓骨的肌肉和肌腱,但不是每個人身上都能看見。
書籍資訊
◎圖文摘自采實文化出版, 約瑟‧馬爾默‧艾斯帕夏, 埃爾圖‧亞克梅特‧卡拉斯科 著作《肌筋膜徒手按摩解剖書:5大部位x 10種手法x 7道程序,紓解運動疲勞&提升競技表現的終極按摩法》一書。
「運動按摩」是運動界行之有年的身體護理方法,而「肌筋膜按摩」則是近年來運動按摩技術上,最新的突破性觀念,以及最受矚目的新興護理療法。過去,運動按摩多以治療痠痛或患部為主,是針對單一部位(某肌肉或某關節)的療程,雖然有效卻非常短暫,治標不治本。
現在,醫界與運動圈發現了全新的「肌筋膜按摩法」,強調治療師不應只處理某條肌肉或某個關節,因為實際上人體是由一張完整相連的肌筋膜包覆,有時激痛點並非真正疲勞處,而是相對應或相連結的筋膜遠端;也就是說,從筋膜線路的方向思考,當某個部位疼痛時,必須同時處理通過該部位筋膜線上的所有肌肉,而不是單一患部;這種嶄新的「整體」按摩觀,大幅提升運動按摩的治療功效。
其次,也發現肌筋膜的可訓練性,只要多施以按摩,就能增加筋膜的水分與彈性,有助運動員快速適應不同階段的訓練或比賽,獲得更好的競賽成績。如此,也讓過往運動按摩多半是紓解疲勞、痠痛的消極作用,多了鍛鍊、刺激肌肉的積極作用。
•更多采實文化出版《肌筋膜徒手按摩解剖書》一書資訊 請點此
◎圖文摘自采實文化出版, 約瑟‧馬爾默‧艾斯帕夏, 埃爾圖‧亞克梅特‧卡拉斯科 著作《肌筋膜徒手按摩解剖書:5大部位x 10種手法x 7道程序,紓解運動疲勞&提升競技表現的終極按摩法》一書。
「運動按摩」是運動界行之有年的身體護理方法,而「肌筋膜按摩」則是近年來運動按摩技術上,最新的突破性觀念,以及最受矚目的新興護理療法。過去,運動按摩多以治療痠痛或患部為主,是針對單一部位(某肌肉或某關節)的療程,雖然有效卻非常短暫,治標不治本。
現在,醫界與運動圈發現了全新的「肌筋膜按摩法」,強調治療師不應只處理某條肌肉或某個關節,因為實際上人體是由一張完整相連的肌筋膜包覆,有時激痛點並非真正疲勞處,而是相對應或相連結的筋膜遠端;也就是說,從筋膜線路的方向思考,當某個部位疼痛時,必須同時處理通過該部位筋膜線上的所有肌肉,而不是單一患部;這種嶄新的「整體」按摩觀,大幅提升運動按摩的治療功效。
其次,也發現肌筋膜的可訓練性,只要多施以按摩,就能增加筋膜的水分與彈性,有助運動員快速適應不同階段的訓練或比賽,獲得更好的競賽成績。如此,也讓過往運動按摩多半是紓解疲勞、痠痛的消極作用,多了鍛鍊、刺激肌肉的積極作用。
•更多采實文化出版《肌筋膜徒手按摩解剖書》一書資訊 請點此
責任編輯/瀅瀅