Eddie熊璟鴻
你不可不知的孩童和青少年訓練與發展關鍵(下)──動作/課表規劃
2017-02-21
協調能力的發展在青春前期(Preadolescence; 7-12歲)時應設立成首要的訓練目標。訓練在此階段的孩童將會有別於青少年與成年人的訓練,必須要謹記訓練計畫應該規劃建立在綜合生理、心理、情緒的基礎下,讓發育成熟後有更好的表現。當然說會永遠比實際上做來的簡單,尤其是每個孩童的發育生長的速度不一。有些10歲的孩童外表看起來13歲,但心智年齡可還停留在8歲。或者生理年齡是7歲,看起來像5歲,行為舉止卻像10歲。所以在訓練課表的規劃中最好加入更多有樂趣、創意的活動。讓孩童可以更自然的享受學習與訓練的環境。記住,小運動員不是小大人,所以訓練中沒辦法像成人一般的接受枯燥乏味的訓練計畫與運動方式。

孩童的運動訓練,應有更適切的規劃設計。 ©plioz.com
★ 動作分化能力在動作過程中調整與控制肌肉力量,並達到相同的結果:1. 拋藥球砸向遠與近的變化距離目標2. 改變藥球重量砸向同樣變化距離的目標3. 改變藥球重量砸向不同變化距離的物標4. 衝刺漸進到最大速度後,然後放鬆放慢速度,接著再次加速衝刺。 衝刺-放鬆-衝刺5. 抱藥球衝刺20公尺,接著馬上把藥球丟掉後再衝刺20公尺。6. 跳躍過不同變化高度的欄架7. 跳上與跳下不同高度的跳箱
在動作過程中調整與控制肌肉力量,並達到相同的結果:
1. 拋藥球砸向遠與近的變化距離目標
2. 改變藥球重量砸向同樣變化距離的目標
3. 改變藥球重量砸向不同變化距離的物標
4. 衝刺漸進到最大速度後,然後放鬆放慢速度,接著再次加速衝刺。
衝刺-放鬆-衝刺
5. 抱藥球衝刺20公尺,接著馬上把藥球丟掉後再衝刺20公尺。
6. 跳躍過不同變化高度的欄架
7. 跳上與跳下不同高度的跳箱
★ 動作經濟性利用上述幾種不同的協調元素,發揮最小的努力完成運動。• 設立不同的障礙關卡,結合以上的運動,需要加入平衡、速度、肌力、同步、方向感(空間感)等等不同元素。
利用上述幾種不同的協調元素,發揮最小的努力完成運動。
• 設立不同的障礙關卡,結合以上的運動,需要加入平衡、速度、肌力、同步、方向感(空間感)等等不同元素。
關於Eddie熊璟鴻Eddie熊璟鴻,目前於Springfield College就讀肌力與體能研究所,從事運動訓練相關知識文章撰寫分享與教學影片拍攝製作,並轉譯國外專業文章。
相關證照
◎ NSCA-CSCS 肌力與體能訓練專家 (Certified Strength and Conditioning Specialist)
◎ 美國舉重協會舉重證照 (USA Weightlifting Sport Performance Coach)
◎ 台灣運動教練學會:肌力與體能認證教練 (Taiwan Sports Coach Association(TPCA), Strength and Conditioning Coach Certificate)
◎ 台灣肌力與體能協力:肌力與體能專業教練 (Taiwan Strength and Conditioning Association(TSCA), Level III Certified Strength and Conditioning Professional, CSCP III)
◎ 美國有氧體適能協會:個人體適能教練 (Aerobics and Fitness Association of America(AFAA), Personal Fitness Trainer(PFT))
◎ 台灣紅十字會總會:CPR+AED
部落格 Epmact Performance
粉絲頁 Epmact Performance
/ 關於Eddie熊璟鴻 /
Eddie熊璟鴻,目前於Springfield College就讀肌力與體能研究所,從事運動訓練相關知識文章撰寫分享與教學影片拍攝製作,並轉譯國外專業文章。
相關證照
NSCA-CSCS 肌力與體能訓練專家 (Certified Strength and Conditioning Specialist)
美國舉重協會舉重證照 (USA Weightlifting Sport Performance Coach)
台灣運動教練學會:肌力與體能認證教練 (Taiwan Sports Coach Association(TPCA), Strength and Conditioning Coach Certificate)
美國有氧體適能協會:個人體適能教練 (Aerobics and Fitness Association of America(AFAA), Personal Fitness Trainer(PFT))


運動星球
你是否也飽受足底筋膜炎困擾?唯有正確放鬆肌筋膜才能瓦解病灶!
2019-10-01
足底筋膜炎是許多久站族、運動員常見的一種傷害,尤其是跑者!當罹患足底筋膜炎時,雙腳可能會出現不平衡的狀態,此時會導致在跑步時一腿比另一腿的承受更多壓力,同時還會降低運動以及日常生活表現。足底筋膜炎的病患,會在腳底或是腳跟部位出現尖銳的刺痛感,這種刺痛感往往會把病人們折磨到元氣大傷。然而筋膜其實是不易按摩到的地方,因此,需要靠自己身體的重量或是輔助工具壓力來針對結節做定點的深層刺激,進而達到放鬆肌筋膜、改善軟組織延展性來增加肌肉柔軟度,這樣才能真正瓦解令人煩惱的「足底筋膜炎」。

飽受「足底筋膜炎」困擾?唯有放鬆肌筋膜才能瓦解病灶!
足底筋膜炎真的很難痊癒?
在美國根據統計發現,每10人就會有1人罹患足底筋膜炎,患者多為40~60歲,雖然台灣沒有正式統計,不過依據各醫院骨科及復健科門診發現,國內患有足底筋膜炎的人有增加趨勢,且年齡層也愈來愈年輕化;在醫院門診裡就發現好幾例20出頭就因足底筋膜炎而步履蹣跚。
一般來說,會造成足底筋膜炎的原因都是腿部過勞或是需要長期久站、行走的人,或是足部結構出現異常的人,像是扁平足、空凹足、足底筋膜過短等足部結構異常者。由於這些關係導致腿部以及足底肌肉與筋肉緊繃,然而通常治療方式都採藥物治療,但這並非長久之計且治標不治本。如果要真正治癒足底筋膜炎,除了平時要做好足底保健外,「肌筋膜放鬆」也是非常重要的一環,透過這樣相輔相成的方式,才能真正瓦解下足底筋膜炎。此外,有些人除了患有足底筋膜炎外,還會伴隨膝蓋疼痛的困擾,對於在天氣變化大時也有非常大的影響。

©wellbeingarena.com
時常膝蓋會感到痠痛?
許多運動員或是久站的人,會有膝蓋不適的問題,其實,造成膝蓋緊繃的因素有很多,有可能是大腿骨旋轉或髖部、腳踝和雙腳排列不正所導致,也有可能是日常走路的方式不對或骶髂關節歪斜以及小腿筋膜太緊,都會造成膝蓋的問題。此外,每到冬天時,不只退化性關節炎患者常感膝蓋僵硬與痠痛外,平時欠缺保養膝蓋的人也會感到膝蓋冰冷;這是因為天氣冷時膝關節周圍血管收縮,造成代謝廢物不易排除因此就容易造成痠痛,當季節轉換時也有類似症狀,在中醫裡稱此類病人為風濕體質;無論你是風濕體質者或退化性關節炎患者,無論年紀輕或長都必須從日常生活保養膝蓋做起,如在平日養精蓄銳效果自然會在冬季來臨時顯現,就能減少許多的不適感。另外,要緩解膝蓋不適的方式有許多,像是膚熱毛巾放鬆周圍肌肉或是透過貼紮的方式來改善緊繃的筋膜等等,都能有效的舒緩這些症狀。
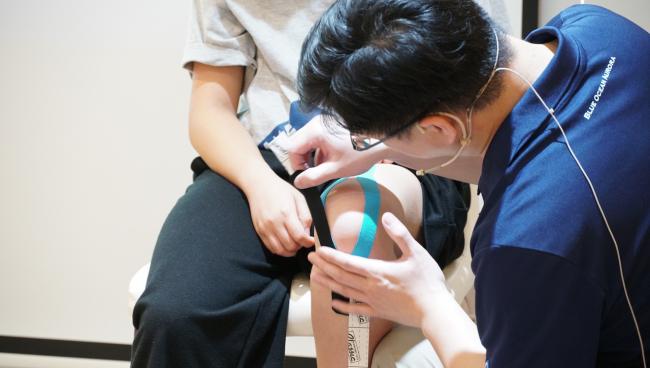
放鬆筋膜緩解足底筋膜炎
筋膜放鬆的方式有很多種,常見的有使用滾筒、花生球(以自身體重加壓來回滾動之後放鬆肌筋膜),同時也會有人使用貼紮來緩解,或是去給物理治療師或按摩師來做專業的肌筋膜放鬆,接著再搭配日常肌肉的伸展運動,都能讓肌肉與筋膜得到很好的放鬆效果。在自我治療時一旦發現酸痛的點,就應該「停留」並且持續在該點進行適當的施壓,並嘗試放鬆該肌肉運用緩慢且深層的呼吸方式,就能更有助於平靜神經系統同時放鬆觸發點;因此,在每個肌肉群大概需花費45-120秒的時間。
另外,要注意透過轉移身體的重量或增加工具的力量來控制痠痛的程度,太輕或太重都無法真正的緩解筋膜,只有採用中重度的按壓才有辦法達到筋膜放鬆的效果。同時,在進行肌筋膜按壓前需特別注意!如果你有骨折、開放性傷口、骨質疏鬆、深層靜脈阻塞、感覺異常或懷孕等問題,請避免使用滾筒或花生球等工具來進行放鬆筋膜的動作。

貼紮能舒緩足底筋膜炎
一般來說足底筋膜炎典型的症狀是早晨下床後、久坐或久站後,剛開始行走的前幾步就會感受到足跟疼痛,然而,坐下休息或行走一段時間後,疼痛感會漸漸的減輕一些。不過,如果持續久站或行走過多時,足部的疼痛就又會加劇,這樣的疼痛位置在足跟的內側,在按壓時就會有明顯的壓痛點。然而,一旦發生足底筋膜炎最重要的是多休息且避免久站和走路;此外,採用貼紮的方式也能特別針對筋膜的構造來進行處理,同時,透過使用肌能系貼紮也可適時的舒緩足底筋膜的張力並減輕疼痛,另外,再配合足部的伸展運動與適當的熱敷,就可早日擺脫這個惱人的足部疼痛問題。

那你需要上課?
看完上述有關於筋膜與膝蓋與足底筋膜炎的重要關係後,你真的有用對方法來改善擾人的足底筋膜炎與膝蓋問題嗎?同時要如何對症下藥緩解以及預防這兩個問題?又或者該如何才讓它們更加的健康?關於以上這些問題,運動星球特地邀請到藍海學苑專業的物理治療師-許憶婷以及職能治療師-李瑋,親自教導你如何採用正確的「自我肌筋膜放鬆」技巧與「肌能系貼紮」來揮別足底筋膜炎與膝蓋疼痛的問題,課堂中將以淺顯易懂的文字說明搭配實際操作,告訴你該怎麼真正按摩到你的筋膜,只要正確的放鬆筋膜及貼紮運用,讓你不只是解決膝蓋與足底疼痛外,其它身體的疼痛也能輕鬆瓦解。想要讓自己不再被足底筋膜炎與膝蓋疼痛纏身嗎?趕快報名參加<基礎痠痛預防-肌能系貼紮與筋膜放鬆實戰技巧(二)>的課程吧!
課程重點
第一階段:自我足底肌筋膜放鬆
#了解足底筋膜炎發生的原因與緩解方式
#正確技巧來瓦解腦人的足底筋膜炎問題
第二階段:肌能系貼紮解決膝蓋痠痛
#發生膝蓋痠痛的問題點及如何正確解決
#透過貼紮來緩解膝蓋痠痛以及運動防護
專業課堂講師-許憶婷、李瑋
物理治療師-許憶婷
陽明大學 物理治療暨輔助科技學系 學士
宏恩綜合醫院
復健科 物理治療師
藍海學苑 副秘書長
國際認證肌能系貼紮操作者(CKTP)
台灣肌能系貼紮學會 課程講師
大安文山身障中心居家物理治療師
台北馬拉松場邊防護 (2013-2016)
職能治療師-李瑋
中山醫學大學 職能治療學系
杏誠復健診所 職能治療副組長
藍海學苑 副秘書長
國際認證肌能系貼紮操作者(CKTP)
身體感知運動訓練技巧 課程講師
台灣肌能系貼紮學會 課程講師
台北馬拉松場邊防護 (2017)

由專業且經驗豐富的物理治療師來進行教學。
課程報名資訊
課程主題:基礎痠痛預防-肌能系貼紮與筋膜放鬆實戰技巧(二)
課程時間:2019年10月15日(二) 18:30~21:30、11月6日(三) 14:00~17:00 (請提早半小時報到)
課程地點:台北市民生東路二段141號1樓 (城邦書房)
報名時間:即日起開放報名、額滿為止。
課程費用
單堂課程:原價NT$ 2000、早鳥價NT$ 1600 (優惠期限請見購票網站) 課程內容請看報名連結。
注意事項
1.請學員自備輕便運動衣物(需帶短褲或穿著短褲),便於課程現場實際操作動作。
2.報名費包含一個戰鬥小滾筒、一卷肌能系貼布(報名時也可再多購買)。
主辦單位:運動星球
報名資訊:請上「活動通ACCUPASS」報名網,搜尋:【基礎痠痛預防系列】肌能系貼紮與筋膜放鬆實戰技巧(二)

現在報名上課就送戰鬥小滾筒與一卷貼紮。

