
運動星球
時常讓肩膀負擔太重?小心罹患「鈣化性肌腱炎」
2019-03-21
時常讓肩膀負擔太重?小心鈣化性肌腱炎找上你!根據專家研究表示,時常需要抬重物、背重物、投擲運動者以及工作需要長敲打鍵盤的人,罹患此疾的風險相當高,嚴重時還會併發退化性肩關節炎、五十肩等。

時常讓肩膀負擔太重?小心罹患「鈣化性肌腱炎」 ©kcbj.com
什麼是鈣化性肌腱炎?
鈣化性肌腱炎(Calcifying Tendinitis)是鈣化物質沉積於關節周圍的肌腱,所造成反覆發炎的疾病。患者約有70%發生在肩關節,但像是髖關節、肘部、手腕和膝關節也可能發生鈣化物質沉積。當罹患肩關節的鈣化性肌腱炎時,會讓肩膀的活動度受限、旋轉至某個角度會引發劇烈疼痛,或是因為天氣影響帶來不適,甚至嚴重時連手臂無法舉起,並且妨礙手臂活動並造生活不便。然而一般治療多採口服消炎止痛藥緩解,或是局部藥物注射及物理治療,如已妨礙日常生活,才會選擇手術直接切除鈣化組織,或可考慮體外震波治療。
鈣化性肌腱炎好發族群
鈣化性肌腱炎好發族群不分性別,但女性通常多過男性,然而大約在40~50歲的中年族群較容易罹患,如本身有代謝功能異常的人,像是慢性腎臟衰竭、自體免疫不全、維他命D中毒、風濕、甲狀腺、糖尿病以及腫瘤等,也是高危險族群。除此之外,肩關節過度使用者也是,像是期打電腦的上班族、常做投球動作的運動員、搬重物的工人、抬手寫黑板的教師、勤做家事的家庭主婦等。

上班族為鈣化性肌腱炎的好發族群 ©pennmedicine.org
如何預防鈣化性肌腱炎
不讓肩部過度操勞:時常讓肩部負荷重物,很容易造成肩部肌腱發炎鈣化,此外,不當壓力也都應盡量避免。
避免肩部受外傷:平時可多做肩膀的肌力訓練,強化肌腱使其具有一定的彈性與韌性。
適時舒緩緊繃的肩膀:可透過瑜伽動作或是熱敷來緩解過度緊繃的肩膀。
不隨意推拿按摩:不當的推拿或按摩可能會傷害或加重肩膀肌腱的發炎問題,如有疑似的症狀應尋求專業醫師診斷,及早接受治療。
熱敷來預防鈣化性肌腱炎 ©verywellhealth.com
總而言之,平時多做伸展動作、適度鍛鍊肩膀來改善肩袖肌肉和肩胛骨周圍肌肉的強度,以及透過熱敷來緩解緊繃肩膀,同時不要讓肩膀過度勞累,就能輕鬆預防鈣化性肌鍵炎上身。
資料來源/Very Well Health、KCBJ、康健知識庫
責任編輯/妞妞


運動星球
習慣用嘴巴呼吸?鼻子呼吸有這4大功能讓身體更加健康
2024-04-22
令人意外的是,不知道「用嘴巴呼吸對身體不好」的人比想像中還多。話說回來,應該有很多人都沒有意識到自己是用鼻子或用嘴巴呼吸。
就像先前介紹過的四十歲自營業A先生,來本院看診以前根本沒想到自己有鼻塞的問題。A先生還以為鼻塞是指感冒時那種「鼻子完全塞住的狀態」。因為對A先生而言,平常光靠鼻子呼吸不夠,還會用嘴巴幫忙呼吸已經是極其自然的事。

運動過後你是否也習慣用嘴巴呼吸?
A先生說他之所以意識到「說不定自己的鼻子並不正常」,是因為他去上皮拉提斯課時,教練要他吸一大口氣,才發現自己光用鼻子無法吸一大口氣。與家人討論後,家人說「用鼻子呼吸是理所當然的事」、「光靠鼻子不夠呼吸的話也太奇怪了」,他才想到檢查一下鼻子的狀態而來本院看診。
換言之,A先生直到發現自己「光用鼻子無法吸一大口氣」前,完全沒有發現自己用嘴呼吸。
若問為什麼用嘴呼吸對身體不好,我想能加以說明的人應該少之又少。或許有人會覺得很不可思議,「這麼說來,我確實都用嘴巴呼吸也說不定,用嘴呼吸是這麼不好的事嗎?」
嘴巴無法替代鼻子呼吸
這裡我想強調一點,用鼻子呼吸乃天經地義,嘴巴無法代替鼻子呼吸。話說回來,生物在演進的過程中,鼻子從非常早的初期就是負責呼吸的「必需品」,不能輕易放掉。也不該輕易想說,「人類只要張開嘴巴就能呼吸,所以用嘴呼吸也無所謂吧」。

用鼻子呼吸這件事將無法被身體任何器官所取代!
鼻子做為呼吸器官的獨特功能
鼻子做為呼吸器官,主要有四種功能。
功能1_屏蔽有害物質
空氣中浮游著灰塵及花粉、細菌、病毒等粒子。空氣被傳送到肺這個細緻的器官前,必須盡可能屏蔽掉這些有害物質。 空氣中的粒子進入鼻腔後會先被鼻毛擋掉一些。鼻毛沒能捕捉到的粒子再由覆蓋著鼻腔黏膜的黏液層捕捉。
黏液層長滿了長度五微米(○.○○五毫米)的微細纖毛,這些纖毛就像輸送帶一樣,將捕捉到的粒子與黏液一起送到胃裡。被送到胃裡的粒子經由胃酸處理後會變成無害的物質。拜以上構造所賜,超過一微米(○.○○一毫米)的粒子會在鼻子裡被攔下來,無法進到肺部。
功能2_維持肺裡的環境
鼻子也扮演著「空調」的角色。不管是冰天雪地,還是赤道下的灼熱之地;不管是溼答答的場所,還是乾巴巴的地區,我們從鼻子吸入的空氣在進入肺部的過程中,會配合肺裡的環境調節成接近三七度的溫度、接近百分之百的溼度。
從鼻子吸入的空氣進入肺部的時間非常短,幾乎就是「啊!」一聲的時間。能在一瞬間調節好溫度和溼度,祕密就在於從鼻腔兩側的壁往中央突出的突起,這塊稱為「鼻胛」的突起能確保空氣與黏膜接觸的面積。有了鼻胛,覆蓋鼻腔的黏膜面積可以增加到鼻腔大小的四倍。

用鼻呼吸對健康比較有益的4個功能!
功能3_增加進出肺的空氣量 已知用鼻子呼吸的呼吸次數及進出肺部的空氣量(換氣量)比用嘴巴呼吸的多。從對鼻子噴灑局部麻醉藥劑可以讓促進呼吸的作用暫停這點,不妨想像成鼻黏膜存在著感應器,會引起神經反射,活化肺的活動。
功能4_增加流經肺中的血液量,促進血液攝取氧氣
我們都知道用嘴巴呼吸的話,血中的氧氣濃度會比用鼻子呼吸低。這與從鼻腔或鼻竇的黏膜產生大量一氧化氮有關。一氧化氮具有擴張肺部血管,讓輸送到肺部的氧氣有效率地移到血管內的作用,也運用在呼吸衰竭的重症患者所使用的吸入療法上。換句話說,我們透過用鼻子呼吸,吸入一氧化氮,從而得到與吸入療法相同的效果。
資訊
• 文章摘自莫克文化, 黃川田徹 著《擺脫鼻塞、打呼、睡不好的「鼻呼吸」:日本鼻科權威醫師30年實證,戒掉用嘴呼吸,讓你增加深度睡眠、一夜好眠!》一書。
日本鼻科權威黃川田徹醫師,三十年來,治療超過14,000人的鼻塞,發現很多健康問題,其實是因為我們忽略了「用鼻子呼吸」的重要性。
作者透過最新醫學研究和超過三十年的看診經驗,發現睡眠品質與鼻子呼吸是否順暢息息相關。因為鼻塞而來看診的患者,高達七成都有睡眠障礙的問題;而治療鼻塞後,有八成患者的睡眠品質都獲得了顯著改善。
更多《擺脫鼻塞、打呼、睡不好的「鼻呼吸」》資訊

責任編輯/林彥甫

運動星球
滑手機時,你的脖子很可能正在硬舉30公斤
2016-05-23
你曾經在使用手機或電腦時,感到一陣頭痛嗎?你的頸部會疼痛嗎?你的手指在平時或睡覺時會麻木和刺痛嗎?正因為人們使用手機和電腦的時間越來越多,前述的這些症狀已經悄悄的找上身了,如果你也己經有這些現象,廣泛的說你身上也有“科技脖子”。
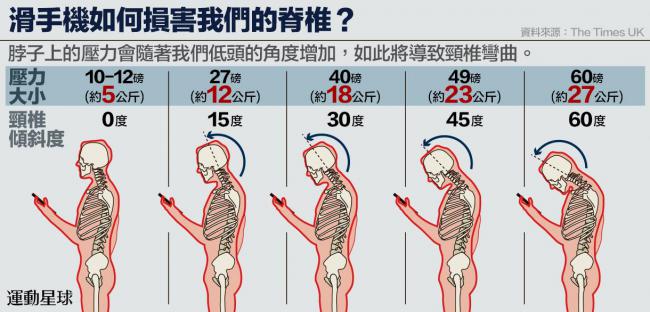
醫學研究表示,人類的頭顱平均是5公斤,當頭部與身體成一直線,直視前方時,脖子上的重量大約就是5公斤。當你的頭向前彎曲15度,它的重量便可以從5公斤增加到13公斤。彎曲至45度,你的頭將發揮約25公斤的力道,到了 60度,30 公斤,等同在你的脖子上掛著一個八歲左右的孩子!

©theburgnews.com
平時頸部的肌肉、骨骼和韌帶佷容易地應變任何狀況將頸部的結構保持在對的位置。當你壓低你的下巴看著你的手機,脖子即越來越向前彎曲,並施以頸部更多的重量。如果你是將手機放在你下巴靠近胸部的位置,頭部彎曲的力量就可重達30公斤了。
喜愛的健身的朋友可能更有感,想像你的手正拿著一個5公斤重的物品持續一個小時,現在把重量換成30公斤的啞鈴,大多數的人頂多持續了幾分鐘,但是我們卻要求我們的頸部肌肉維持好幾個小時。據國外的一些醫學報導指出,這些對頸部超成壓力的動作會導致提早磨損你的脊椎和脊椎早期退變。當你反復拉和伸展這個部位,它可能會隨著時間的推移發炎,這可能會導致肌肉拉傷、神經沾粘、椎間盤突出,並導致脖子的弧度突出。
經常使用這些科技產品的人,或多或少都能感覺到脖子有些疼痛或僵硬等等的微妙跡象。然而大部分的現象是,大家都會忽略或不願重視這個問題,直到跡象變成了更大的問題。甚至於能聽到 :「我認為這是正常的」,或「我越來越老了,所以我可以理解我的脖子會有些疼。」但是,如果你科技脖子每天都有點疼痛,經常的頭痛,或者是手指有些麻木或刺痛,這些都是不應該被忽視的徵兆,因為這些症狀遲早將減損你的手指或手的力量。如果你己經自覺為科技脖子所苦,要怎麼做?首先,做一些自我按摩可以幫助減減輕症狀。不過,糾正姿態和限制低頭量是很重要的。確保當你使用手機時,是將手機拿到一個只需要調整你的眼睛視線的範圍,而不是改變你的脖子的位置。不管是在辦公室、家裡、學校或任何場合,盡量不要久坐,間歇性活動一下對健康有很大的幫助。以下的九個伸展操,是為上班族緩和頸、肩壓力及舒展全身僵硬的肌肉而設計,請不必等到疼痛才行動,這也是您看電視時可以輕鬆做的運動 :
如果你的高科技脖子每天都在煩惱你,請你就一定要尋求醫師的專業治療。這種類型的病情是很難自己解決的,尤其生活及工作習慣的干擾反而會變得更糟。不幸的是,現在沒有藥物能糾正高科技脖子,它必須介入物理治療,以便校正已經發生的肌肉拉傷,這段復原的時間就相當漫長了。愛運動的朋友要積極主動的提醒身邊的親友照料好脖子,它在運動時擔任平衡的任務,而在好脖子變糟之前,最大限度地減少傷害時間,伸展運動可以大家一起來做。


