
運動星球
美國心臟協會:睡眠滿足夠時間能降低42%心臟衰竭!
2021-01-05
心臟衰竭並非少見,事實上在許多睡眠呼吸中止症的患者身上,過半的人都有心衰竭,只是早期症狀並不明顯,許多人都會忽略。根據最新美國心臟協會發現,其實睡眠跟心衰竭有極大相關性,當每天有睡足7~8個小時後,沒有失眠問題時,跟不健康的睡眠人相比降低42%心臟衰竭的風險。

美國心臟協會:睡眠滿足夠時間能降低42%心臟衰竭! ©heart.org
睡眠型態以及時間都會影響心臟衰竭
儘管這幾年對心血管治療日趨進步,但台灣心衰竭的病人不減反增,每年全台約有7萬名患者因此住院。如今新的研究證明,其實睡眠問題對於心衰竭有極大影響關係。美國心臟協會最新研究,刊登在《循環》(Circulation)上,他們針對一共4萬名年紀介在37至73歲的參與者,進行長達四年的調查,每個參與者依據睡眠時間分為三組:睡眠時間短,每天少於7小時;每天睡7至8個小時;睡眠較長每天9小時以上。研究人員同時也分析每一個人的「睡眠質量」以及「睡眠模式」,包含是否有白天嗜睡的現象,本身是否為夜貓子等,結果發現睡眠行為確實影響心衰竭地發生風險。

睡眠較差容易心臟衰竭 ©freepik.com
預防心衰竭從睡眠品質改變
最健康的參與者與不健康睡眠方式的人相比,心力衰竭的風險降低了42%。新奧爾良杜蘭大學肥胖研究中心主任盧琦(Lu Qi)表示:「我們強調改善整體睡眠模式,是有效預防心力衰竭的重要性。」 但該怎麼麽樣睡好,對於許多現代人也是困擾的問題點,美國心臟協會也條列 4 點有效幫助改善睡眠品質的方法。
1.手機放遠一點:盡可能讓手機放離床較遠的地方進行充電,增加3C產品使用的距離,通常可以幫助減少不知所措的感覺。
2.調整手機螢幕:大多數手機發出的藍光會干擾晝夜節律和褪黑激素的產生,可以將屏幕設定暗一點。
3.設定睡眠時間:不只早起需要鬧鐘提醒,其實可以設定個睡眠鬧鐘,提醒自己是時候要準備睡覺可以讓自己放鬆進入準備睡眠的狀態。
4.關閉手機通知:別讓睡眠中有任何的聲音干擾,可將電子郵件、社交軟體、LINE訊息的通知都關閉。

©forbes.com
資料來源/How to Sleep Better、元氣網
責任編輯/妞妞


運動星球
腦人便秘問題不敢求助? 9種瑜珈動作促進腸道蠕動、助排便順暢
2022-07-28
便秘是現代社會中十分常見的腸胃問題,不論是小孩、成人、長者,都可能遭遇便秘的困擾。除了補充水分、均衡飲食以及良好作息外,日常生活中簡單輕鬆的小運動也能促進腸道蠕動、改善便秘,以下介紹 9 種瑜珈體式,幫助你遠離便秘,讓我們來試試吧!

腦人便秘問題不敢求助? 9種瑜珈動作促進腸道蠕動、助排便順暢
1. 簡易坐姿扭轉式 Easy Seated Twist
難度:★
功效:促進消化、解決便祕;改善呼吸;提高脊椎活動度

簡易坐姿扭轉式
步驟1:盤腿坐姿,雙手輕放於膝蓋上。
步驟2:吸氣,延伸脊椎與側身;接著吐氣,上半身向左扭轉,右手掌帶到左膝外側,左手掌心貼地置於臀部後方。停留 5-10 個呼吸。
步驟3:同一體式請轉換到相反的另一側,再執行一次步驟 1-2。
2. 躺姿扭轉式 Supine Twist Pose
難度:★
功效:促進消化;增加脊椎彈性;伸展下背部

躺姿扭轉式
步驟 1:仰躺姿勢,右腳彎曲。
步驟 2:右腳跨過左腳,輕放於左腳前方,脊椎跟著微幅扭轉。停留 3-5 個呼吸。
步驟 3:同一體式請轉換到相反的另一側,再執行一次步驟 1-2。
3. 靠牆抬腿 Legs Up The Wall
難度:★
功效:促進血液循環;舒緩神經系統、背部疼痛;消除腿部腫脹

靠牆抬腿
步驟 1:平躺於地面或瑜珈墊上。
步驟 2:抬起雙腳靠牆上,雙手放在身體兩側,上半身貼地。維持約 10 分鐘。
4. 上犬式 Upward-Facing Dog Pose
難度:★
功效:刺激腹部器官;強化肩膀、手臂、背部、臀部;舒緩背部疼痛;提升脊椎柔軟度
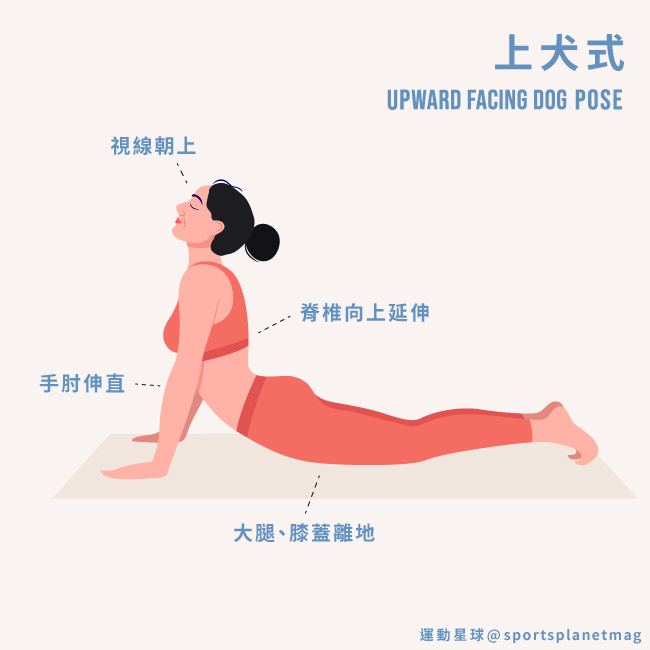
上犬式
步驟 1:呈俯臥姿勢,雙腳伸直,腳背貼地,手肘彎曲,手掌貼在胸口兩側。
步驟 2:吸氣,雙手往下壓支撐起上半身,脊椎向上延伸,手肘慢慢伸直。
步驟 3:大腿和膝蓋騰空離地,全身僅手掌及腳背觸地,視線朝上,頸部放鬆延展。停留 3-5 個呼吸。
5. 壓腿排氣式 Wind Relieving With Head Tucked
難度:★
功效:改善消化不良、脹氣;伸展腰部、背部、肩膀;減輕下背部和經痛;舒展脊椎
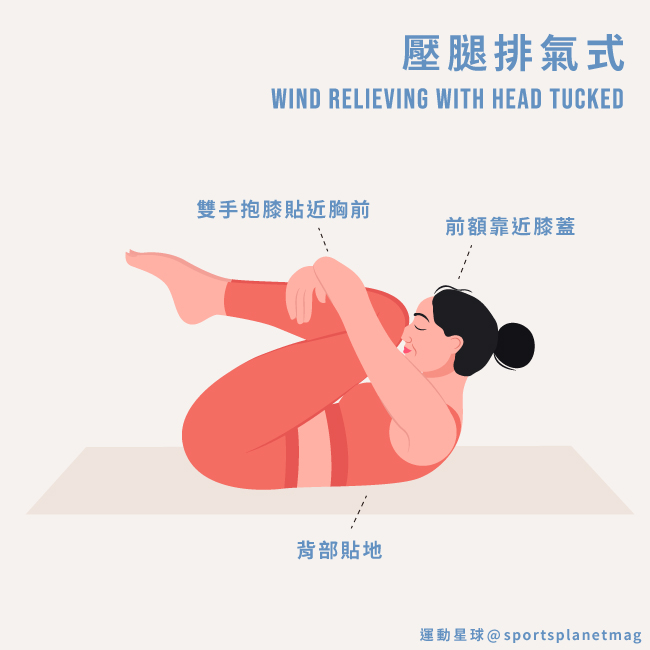
壓腿排氣式
步驟 1:仰躺姿勢,背部貼地,雙腿伸直併攏,雙手擺在身側。
步驟 2:吐氣,雙膝彎曲,雙手環抱膝蓋使之貼近胸前,雙腿靠近腹部。
步驟 3:抬頭,將前額靠近膝蓋,形成球狀。停留 5-10 個呼吸。
6. 弓式 Bow Pose
難度:★
功效:改善便祕、脹氣;舒緩肩膀僵硬;伸展髖關節、上背、胸口;促進血液循環

弓式
步驟 1:俯臥,身體與額頭貼地,雙腿打開與肩同寬。
步驟 2:膝蓋彎曲勾起,雙手從外側抓住腳踝。
步驟 3:吸氣,將上半身抬起;接著吐氣,雙手上提,雙腿、膝蓋離地,保持雙腿持續向後向上、胸口持續開展。停留 3-5 個呼吸。
7. 花環式 Garland Pose
難度:★
功效:改善便祕、促進消化;伸展背部、腿部;強化腿部肌肉

花環式
步驟 1:站姿,雙腳打開比肩膀稍寬,腳尖朝外。
步驟 2:屈膝,緩緩蹲下,臀部不觸地,背部保持挺直,雙手合十,手肘抵在大腿內側。維持 5-10 個呼吸。
8. 英雄跪姿 Hero Pose
難度:★
功效:加強消化系統、緩解腸胃不適;伸展大腿肌肉、腳背、腳踝、膝蓋

英雄跪姿
步驟 1:跪姿預備,小腿打開與肩同寬,膝蓋併攏,腳背貼地。
步驟 2:臀部向下,坐在雙腳之間,脊椎向上延展,背部挺直,雙手置於大腿。停留 3-5 個呼吸。
9. 扭轉側角式 Revolved Side Angle Pose
難度:★★
功效:伸展胸部、肩膀、髖關節、腿部;強化核心、雙腿

扭轉側角式
步驟 1:雙手掌撐地,左腳向後、右腳屈膝,右小腿 90 度垂直於地面呈弓箭步。
步驟 2:雙手合十於胸前,吸氣,延伸脊椎與身體;吐氣,胸口帶動轉開右肩向右扭轉,左手貼地置於右腳掌內側,右手臂向上伸直。停留 5-10 個呼吸。
步驟 3:同一體式請轉換到相反的另一側,再執行一次步驟 1-2。
撰文、製圖/陳旻青
責任編輯/Dama

運動星球
運動健身前,請小心「自由基」入侵造成免疫下降!
2021-01-13
運動健身是現代健康新流行,當我們享受運動所帶來的樂趣與好處時,往往忽略運動可能產生大量的自由基,導致正在一步一步讓身老化。根據美國預防醫學發言人庫柏(Kenneth H. Cooper)表示,運動時若產生過多的氧化自由基,將破壞身體細胞,比不運動的人更容易產生老化性疾病。提醒運動愛好者及即將加入運動行列者,更要加強認知運動與自由基之間關係,為身體做好管理。

為何不良的運動會讓體內的自由基大增?
運動是一種「氧化」過程,人體在運動時,身體對氧的攝取和消耗都會增加,例如從事慢跑等有氧運動,吸入的氧氣量會比平常多出10~15倍;劇烈運動是10~20倍,這時無法燃燒完全的氧會增多,使得體內的自由基因而增多。然而,這些氧氣並非平均分佈到身體各器官,大部分的氧氣會進入心臟和肌肉中,此時的肌肉組織氧氣濃度達到正常的100~200倍。相對的,身體其他器官,像是肝、腎、胃、腸等,就會因為血液的供應比平常少,而產生缺氧現象。然而當運動結束後,血液重回流這些缺氧器官組織,也會造成過多自由基,例如運動到精疲力竭後,肝臟的自由基產生會增加2~3倍。

自由基稱得上是百病之源
近年來,台灣地區十大死亡原因之分析,發現有很多的健康問題,都與自由基氧化反應有很大的關連。在因為自由基氧化對於身體侵害所產生的致命力疾病,分別包括惡性腫瘤、心臟疾病、腦血管疾病、糖尿病、慢性肝病與肝硬化、腎炎(包括腎病症候群及腎病變)等。因此清除體內過多的自由基,等同於幫體內排毒與淨化身體。自由基的活動一旦失去控制超過一定的量,疾病就會隨之而來,自由基對人體造成的傷害,最明顯的就是慢性疾病,80~90%的慢性病是因自由基造成的。根據自由基學會公佈,已知有200多種疾病與自由基有關,然而台灣十大死亡原因中,有7種疾病的致病原因與自由基有關,如果運動後出現肌肉痠痛、疲倦、肌肉纖維斷裂,不要認為小事,因為它在警告自由基已悄悄進入且破壞身體健康,要儘速改善運動方式,避開誘發過多的自由基產生。
正確做運動,防止自由基傷害
運動的頻率及時間要有所限制:每週做3~4次、每次20~40分鐘的有氧運動最合適。
運動強度在中等或中等以上為宜:不同年齡的人選擇合適的「運動心跳速率」。
不過度做劇烈運動:劇烈運動使人體對氧的攝取量與消耗量增加,體內的自由基會因而增加,40歲以上的人更要避免做激烈的運動。因此,要慎選適當的運動方式,健走、氣功、太極拳等都是不錯的運動項目。
把握循序漸進的原則:不管做任何運動項目、運動頻率、運動時間長度或運動方式,都必須把握循序漸進的原則。建議很少運動的人,由輕微的運動開始,以漸進的方式增加運動量。

資料來源/Healthline、啟新診所
責任編輯/妞妞

