
動晰物理治療所
腳底痛就是足底筋膜炎? 物理治療師教你分辨常被誤認的足痛類型
2021-02-25
今天要來談談足底筋膜炎,臨床中總是有許多五花八門的 「足底筋膜炎」患者上門求診,仔細一看,其實真正的足底筋膜炎只佔這些足底痛患者的三成左右。
咦咦咦?那另外七成的患者發生了什麼事呢?原來,裡面摻了許多也是足底痛,但卻不是足底筋膜炎的苦主,因為誤把其他病症當成足底筋膜炎來治療。可是每種足部疼痛的成因與治療方向也大不相同…想當然爾,治療的效果也就大打折扣,治了超久也無濟於事。
所以啊…正確分辨自己的足痛類型非常重要!本篇就先讓我們來了解常見被誤認第一名:跟骨炎。

腳底痛就是足底筋膜炎? 物理治療師教你分辨常被誤認的足痛類型
常見NG第一名:跟骨炎
由於疼痛的位置大多位於足跟正下方,與常見的足底筋膜炎的跟骨內前側疼痛相當接近,所以常常會被混淆而當成足底筋膜炎治療。

足底筋膜炎與跟骨炎的差異
事實上,相較於足底筋膜炎,跟骨炎的治療是相對簡單的。跟骨炎的主要成因有兩種:
1. 有明確的外力撞擊事件造成
此類型的跟骨炎就像跌倒撞到小腿前方的脛骨一樣,會有明顯的觸壓痛,要先以X光確診排除是否有跟骨骨裂的情形。如果沒有骨裂,只要暫時以足跟軟墊進行保護,大多數的患者在1~2週內即有明顯改善。
2. 足底脂肪墊退化
足底脂肪墊是位於跟骨正下方的天然避震墊。
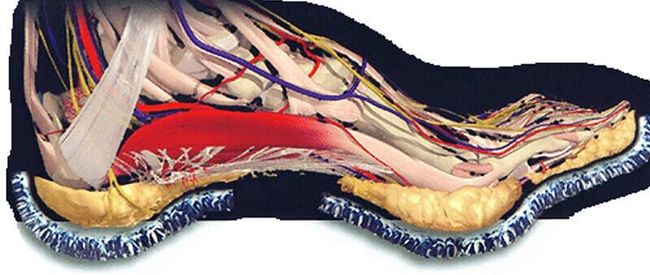
脂肪墊示意圖
這類患者大多會抱怨跟骨的正下方有觸壓痛,穿硬的鞋子或是足跟直接踩在地板上會很不舒服,但不至於痛到無法走路,這時會發現按壓足跟正下方會有種皮包骨的觸感,被壓到的時候心裡會有「矮額」的被侵犯的感覺。
此時仔細一看,足跟看起來會比同體型年輕的人來得寬大許多。沒錯!足跟外擴變寬了!而且會伴隨著跟骨周遭去不完的角質。
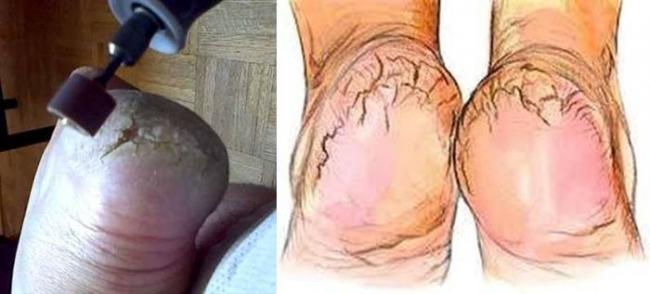
特徵:龜裂的足跟邊緣(如圖右)與厚厚的角質層
這也成為許多全職中高年媽媽們的困擾!由於在家的時間長,常常會穿著薄底的室內拖,或是喜歡赤腳踩在乾淨的地板上 這時足底的脂肪墊就會因為缺乏鞋子的保護而遭受跟骨與地板無情的擠壓,久而久之,脂肪墊就會像被正拳打中中心的麵糰一樣,擴散成甜甜圈狀;而跟骨缺乏足底脂肪墊的保護,就會跟地板硬碰硬,久而久之便發炎了。
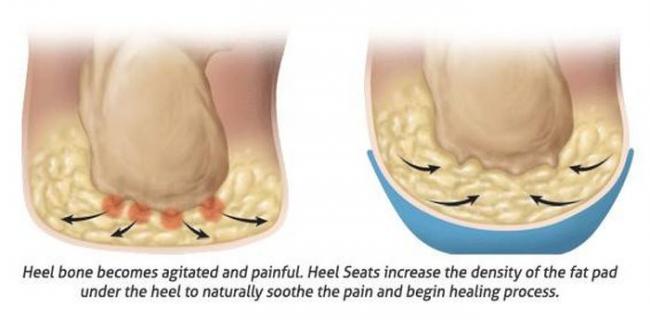
圖左為崩潰的脂肪墊
自己該怎麼處理?
首先要更換成足底有避震軟墊保護的鞋具,然後請治療師利用治療性的貼紮,將跟骨四散的脂肪墊往中間集中。
自己也可以常常用虎口扣住外擴的足跟將脂肪墊擠向跟骨正下方,並停留15秒鐘,每回重複3~5次,每天數回,就能有自行保養的功效。
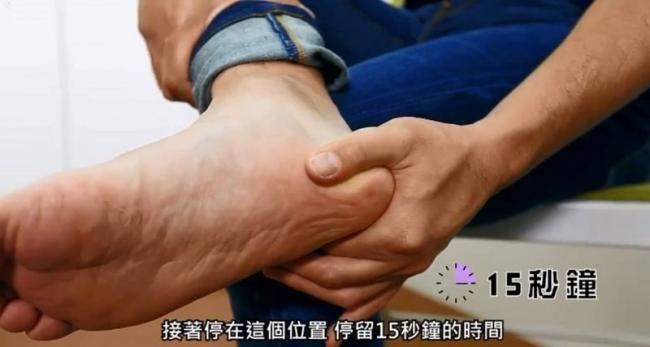
集中脂肪墊的手法
以上簡單的介紹常見混淆的問題之一「跟骨炎」,可以嘗試處理看看,但若是狀況較為嚴重,建議還是要先尋求醫療協助,釐清問題方向。
(部分取材自阿瘦足健康俱樂部FB社團影片、網路)
/ 關於動晰物理治療所 /

動晰物理治療所的核心理念為「全人、科技、預防」,期望結合不同領域專長的治療師,建構最完整的治療方案。由不同治療師從不同面向解析問題,找尋各種解決問題的可能與治療方式。


運動星球
想運動又怕武漢肺炎或流感?重量訓練時的防疫三大飲食要訣
2020-03-12
在武漢肺炎(新冠肺炎COVID-19)及流感越來越嚴重的期間,你是否想認真運動卻又害怕會被感染呢?然而,作為一個健身人除了日常生活的個人衛生要注意之外,我們還還可以透過什麼方式來增強自身的免疫力來保護自己?這篇我們將從飲食方面來進行建議。

重量訓練時的防疫三大飲食要訣,讓健康從身體做起!
只要有接觸運動生理學的人都知道,我們人體有著一套非常完善及精密的免疫系統,這套系統將會隨著生活環境的變化,進行學習並不斷的進化,因此,就有能跟上病毒個應變與繁衍能力,注射疫苗就是一個增加抗體很好的例子,我們人體的免疫能力在這個基礎上,甚至會比藥物的防治方式要更為有效也更加的安全,因此,透過日常的飲食方式來進行提高免疫力,就是一個十分良好的方式。
飲食三大重點
1.請勿大量減少熱量攝取
有許多的人在減脂或減重期間,都會想透過創造熱量赤字來達到目的,然而,大量的減少攝取熱量將會使身體產生熱量平衡的問題,為減少對身體帶來壓力,這個時期大家應避免進行極端的熱量控制,即便目標是要減脂,亦應該盡可能維持在熱量平衡(Maintanence Calories),或者每日只減少1-200卡路里攝取量(更多的熱量削減會降低身體其他機能的表現)。
2.提高有助氧化與抗炎食物攝取
身體發炎就是一切疾病的元兇,因此,提高有助氧化與抗炎食物攝取就變得更為重要,從抗發炎飲食金字塔可明顯看到金字塔的基礎以大量無澱粉蔬果、優質蛋白質及好的油脂為主,所以,有不少蔬果或天然食物都具有抗氧化性,像是蘋果、石榴、芭樂、苦瓜籽、苦瓜、海藻、燕麥、洋車前籽殼粉、各種菇類與洋蔥等,都可以多多攝取。
3.多吃酵素維持腸道健康
人體的腸胃道需要很多種類的酵素來協助維持健康,但其實許多食物中就存在這些對人體有益的酵素,食物中的酵素主要為澱粉酵素、脂肪酵素及蛋白質酵素,然而,這四種水果含有大量的酵素成份:青木瓜、奇異果、鳳梨以及香蕉,適當的實用都可以有助於腸道的健康。

除了持續的運動之外,飲食方面也必須注意這三大重點!
另外,在這段期間大多數的人都會減少外出用餐,這時候你就可以自備食物進一步的控制食物的營養素攝取比例與熱量,再加上增肌減脂成功與否除了熱量攝取數值有關,另一個重要的要素就是食物的營養素,雖然食物的熱量相同但不同食物的生物可用價值 (Bioavailability) 和營養並不相等,舉例說同樣熱量的砂糖和穀物,在身體中被利用在增肌上的效率就有很大的分別。
所以,為了能更進一步強化免疫能力及減低訓練造成的生理壓力,在食物選擇上建議大家應增加含有抗氧化及抗炎等功效的食物攝取,無論是考慮碳水化合物或蛋白質的方面,都應該以健康優質的食物做為首選。
資料參考/draxe、barbend
責任編輯/David

運動星球
小心缺維生素D會肥胖!專家:4大含D食物必攝取
2019-09-02
你缺乏維生素D了嗎?如果有肌肉特別容易痠痛、半夜抽筋、找不出原因的腰痠背痛、肌肉無力、心情憂鬱,甚至有肥胖困擾的人,不妨趕快檢視自己血液中的維他命D濃度是否有不足。然而平時如何從食物中獲得維他命D?以及該補充多少?這篇一次告訴你了解維他命D的重要功效,而且對於運動員來說,維生素D更是不能缺少的。

小心缺維生素D會肥胖!專家:4大含D食物必攝取 ©timesofindia.indiatimes.com
約6成的成年人缺乏維他命D
根據世界衛生組織估計,全球約有10億人缺乏維他命D。而在台灣衛福部2005~2008年國民營養狀況調查中也發現,有近6成的成年人都有維他命D缺乏的現象,其中7成是女性。然而缺乏維他命D的原因很多,不僅只是過度防曬導致,像是空氣污染與霾害PM 2.5 的影響、老化、肥胖、膚色暗沈、疾病、使用藥物等,都會影響體內維他命D的濃度。
維生素D缺乏會肥胖
一份刊登在《婦女健康期刊(Journal of Women's Health)》的研究發現,與擁有足夠維生素D的人相比,維生素D不足的人更容易發胖。歷時5年且追蹤超過4600名65歲以上的婦女,發現在571名變胖的婦女中,維生素D不足的人比擁有足夠維生素D的人增加1公斤,然而研究一開始的統計也發現,維生素D不足的婦女比擁有足夠維生素D的婦女更胖。負責該研究的俄勒岡州波特蘭市Kaiser Permanente健康研究中心內分泌學者勒布蘭(Erin·LeBlanc)表示:「的確有些理論指出,維生素D不足會導致體重增加,因為脂肪細胞內有維生素D接受器,會影響它變大或縮小。」
除了平時我們可以透過曬太陽讓身體自行製造維生素D外,以下六大富含豐富維生素D的食物,也必須補充:

©medicalnewstoday.com
深海魚
維生素D是人體無法自行合成的營養素,需要從外補充,主要來源像是日曬,可以促進身體合成維生素D。至於從飲食中的話,可以從富含較多脂肪的深海魚類下手,像是鮭魚、沙丁魚、鰹魚或鯡魚、鯖魚、鮪魚、小魚乾及秋刀魚等,都是不錯的選擇。

©nutritiouslife.com
香菇
香菇所含的營養除了有B1、B2之外,還含有曬日光會轉換成維他命D的麥角硬脂醇,這也是香菇的特徵之一。維他命D與骨骼、牙齒有密切的關係,可提升鈣質的吸收讓鈣質沉入骨骼裡。此外,香菇也含有製作抗癌劑所需的香菇多醣、抗病毒物質的葡聚多醣體、可抑制老化的鮮味成分的鳥苷酸以及穀胺酸,也含有其他多種機能性成分。營養效果雖然如此高且100g的熱量只有18kcal,作為減重食材也非常適合。

©medicalnewstoday.com
雞蛋
雞蛋從以前到現在都被認為是營養且方便取得的食物,其中,蛋黃是相當好的鐵質、核黃素以及維他命B12、D、E的來源。雞蛋不僅營養價值高,同時吃多也不會增加膽固醇。每顆雞蛋的脂肪約5公克,蛋黃有200毫克的膽固醇,但同時也具有額外高生理價值的營養素,包含優質蛋白質、不飽和脂肪酸、卵磷脂、膽鹼、生物素、維生素A及葉黃素,可以幫助降低心臟疾病與心血管疾病的風險。

©myrecipes.com
牛奶
以一般成年人來說,每天只要補充200單位(IU)的維生素D就已足夠,但一杯240c.c.的牛奶,維生素D含量約120 IU,如果遵照每日飲食指南,每天喝1.5杯牛奶就已經可以滿足一日所需的維生素D。如此一來,服用高劑量維生素D營養品的舉動,也不一定必要了。

©readersdigest.ca


