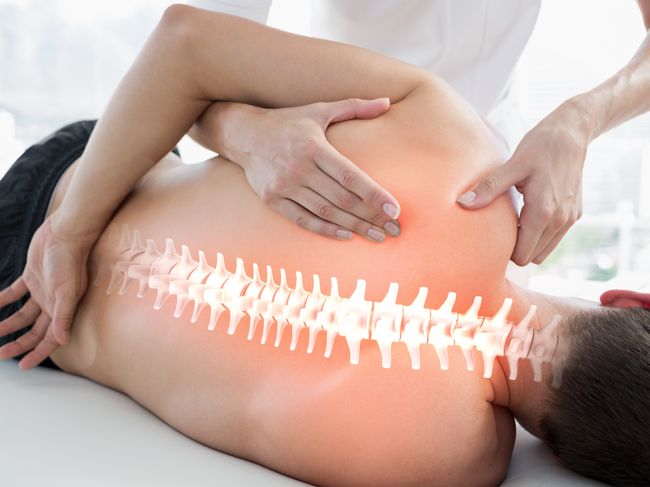
動晰物理治療所
測試你抬頭挺胸是否做成「挺腰」? 沒揪出根源小心出大問題
2022-05-25
胸椎在身體裡屬於能靈活動作的關節,可協助頸椎活動順暢,肩關節、肩胛骨更靈活移動,並幫助腰椎分散壓力,更重要的是肋骨連結在胸椎上,隨時影響著我們的呼吸及核心穩定。由於現代人生活型態大多是反覆進行同樣動作,或是長時間固定在一個位置,往往胸椎、肋骨都變得又硬又卡,雖然不會痛,但胸椎失能將導致肩頸痠痛、肩膀卡痛、腰痠等問題,也可能引起呼吸失能、核心不穩,甚至影響到下肢的穩定性,可謂無聲的殺手!
如何知道自己的胸椎好不好?照著以下指示測試看看吧!
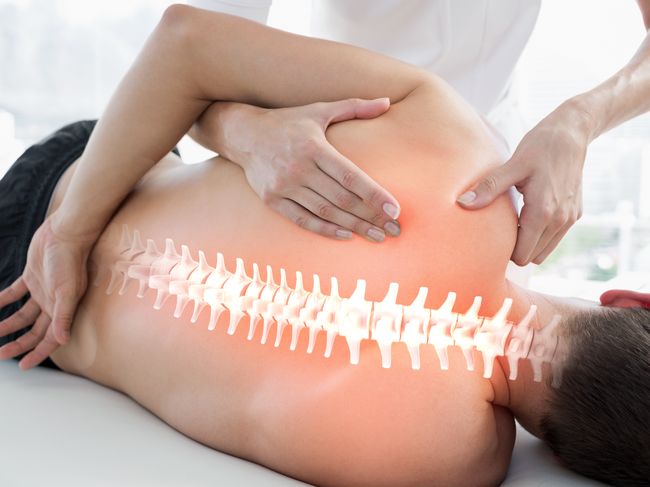
測試你抬頭挺胸是否做成「挺腰」? 沒揪出根源小心出大問題
測試你是抬頭「挺胸」或抬頭「挺腰」?
小時候駝背總是會被長輩唸「抬頭挺胸!」這時你才試著把身體挺起來,但,你現在真的是在挺「胸」嗎?許多人由於胸椎的活動不足或是腰椎的穩定不好,導致挺胸的動作做不出來,反而是用「挺腰」的方式把身體挺起。
這是一個聰明的代償,但如果每次都使用腰來做這個動作,腰就很容易因為 太操了 而開始痠痛…,你可能會在站著、走路、搬東西、做家事、工作時都在使用腰來幫你維持身體挺起,那也難怪會腰痠不止了!
話不多說,請跟著影片一起試試這個挑戰,看你能夠輕鬆容易地做到嗎?
步驟說明:
1. 坐姿,腳可踩地(不踩地的難度更高)
2. 骨盆前後傾數次後,找到腰椎、骨盆中立位置
3. 維持骨盆位置(可一手放在腰部偵測)
4. 將胸口向前上推出,再慢慢回來
• 本次動作測試參考Kinetic Control課程內容
測試你的胸椎與腰椎能否分開動作?
延續先前的挺胸,不挺腰挑戰,以下挑戰是要考驗我們能否將胸椎與腰椎 分開動作, 而不是每次需要挺身時(如從坐到站起來、從地上撿東西起身、搬重物...)都要讓胸椎與腰椎同步挺起。
同步的動作方式有什麼不好?是動作 沒有效率,無論費不費力的動作都要啟動到胸椎和腰椎,自然疲勞得很快。並且使用到較多的淺層大肌群,不適合做反覆次數多、需要穩定的動作。許多人的胸椎活動不足,所以挺身時腰動得更多,使腰部相對承受更大的壓力。
為了處理這些問題,我們要試著:
1. 增加胸椎活動度(增加動作範圍)
2. 訓練胸椎與腰椎獨立運作的能力(不要一直同步運作)
3. 改變動作方式(讓腰動少一點,胸動多一點)
透過適當的動作練習,可以更靈活地控制自己的身體。挑戰影片如下:
小叮嚀
1. 上方影片只是眾多練習的其中一種方式,不見得適合每一個人。
2. 如果練習遇到困難,可尋求專業物理治療師協助。
3. 動作練習以穩定、平順為主,控制特定部位不要移動,不刻意撐起活動角度,也不要做得太快,以免造成反效果。
/ 關於動晰物理治療所 /

動晰物理治療所的核心理念為「全人、科技、預防」,期望結合不同領域專長的治療師,建構最完整的治療方案。由不同治療師從不同面向解析問題,找尋各種解決問題的可能與治療方式。


運動星球
肩頸痠痛不理會?小心關節沾黏變「五十肩」
2019-03-21
五十肩的疾病不是只有在中年人才會發生,許多年輕人在工作上維持同一個姿勢或是日常生活中不當拉伸肩膀,以及運動上半身過度沒收操時,都會罹患。會罹患五十肩的原因大部分是因為肌肉或肌腱的發炎,因為不正確的動作而拉傷了肩膀,會讓我們在某幾個特別角度的動作感到疼痛,結果使關節慢慢沾黏,最後演變成五十肩。

肩頸痠痛不理會?小心關節沾黏變「五十肩」 ©medisite.fr
什麼是五十肩?
五十肩的正式名稱為:沾黏性肩關節囊炎 (adhesive capsulitis),肩關節囊因為發炎而變厚、纖維化,以及滑液減少後,進而會減損關節運作能力,開始出現關節沾黏來影響肩關節活動,然而在某些特定族群也容易發生五十肩,像是糖尿病患者、甲狀腺疾病患者、頸神經根病變患者、還有接受心臟手術、乳癌手術、以及脊椎手術後的患者,都會併發五十肩的可能。
五十肩的疾病過程大約可分為三個時期:
第一是「急性期」
會突然感到肩部開始紅腫熱痛,患者肩部的活動受限主要是因為疼痛而不敢活動,但被動的關節活動度尚可,這個時期關節活動下降並不明顯。
第二是「沾黏起始期」
因為發炎再加上不敢活動,使得發炎的組織以及關節囊開始沾黏。所以被動與主動的關節活動都會受到限制。由於發炎再加上活動受限,導致肩頸的疼痛仍會持續,有時睡覺翻身會常痛醒,甚至連休息時也會抽痛。
第三是「緩解期」
此時發炎雖逐漸退去,疼痛會逐漸改善,但是已沾黏的組織還是會造成關節活動度明顯的下降。少數患者會因沾黏不太嚴重而自行好轉外,大部分的病患會發覺患側肩部的活動還是有差異。
五十肩好發族群
五十肩好發族群為從事上半身工作、日常家庭主婦也容易罹患,但有固定有健身習慣的人也要小心!在做肩膀的重量訓練時,如果沒有適當的收操伸展、按摩,也可能罹患此症狀。對於日常生活中從事打掃性質、油漆工人、搬運工人來說,罹患五十肩的機率也是高危險族群之一。
五十肩好發族群 ©orthoaspen.org
如何預防五十肩
避免從事過多肩部工作:像是搬重物的工作,都比較容易罹患肩夾擠症候群,如果因工作關係,建議多從事肩部運動、按摩肩部來預防。
從事肩部伸展:透過肩部伸展或是瑜伽的動作來延展肩部的肌肉,在伸展時,切勿過度,如果有疼痛現象請減緩。
減少肩部運動:從事上半身運動的運動員、訓練上半的健身者,如沒有適當休息,不僅會罹患預肩夾擠症候群,可能還會引起五十肩、肌腱鈣化等嚴重問題。
按摩肩部:一個星期2~3次按摩肩部附近的肌肉,碰到痠痛點時,請輕壓,切勿過度出力。
熱敷肩部:除了上述四點來預防肩夾擠症候群,可以在運動完、工作完,透過熱敷、泡澡的方式來讓肩部肌肉達到放鬆。

治療五十肩 ©gettoplisted.org
如果罹患五十肩時,建議盡早找物理治療師進行詳細的理學檢查,每個人的發生原因、被夾擠到的組織都不一定相同,因此除了緩解發炎之外,唯有抓出引起失衡的關鍵組織,才能從根本上解決病灶。
資料來源/MEDISITE、iHealth、怡人綜合醫院
責任編輯/妞妞

運動星球
多做臀大肌訓練可有效減輕腰部壓力
2018-03-29
你知道包括臀大肌在內的腿部肌肉,有跨越三個關節:臀部,膝蓋和腳踝嗎?其中腿部大肌肉的主要作用,是支撐臀部和身體核心,這其中包括腰部的骨盆部位和肌肉,這些最容易出現疼痛和酸痛的地方。於2005年發表在實驗生物學雜誌(Journal of Experimental Biology)上的一篇報告指出,「人類與人猿和其他非靈長類動物相比,在臀大肌的尺寸、結構與功能方面,是一種十分獨特的肌肉!」,因此,我們可以知道臀大肌,對於人類的運動能力與進化發展,佔了十分重要的一個地位,尤其,有個強壯的臀部,我們可以進行彎腰、蹲下、起立站直、跑步等等,能維持雙腿站立姿勢有關的動作。

多做臀大肌訓練可有效減輕腰部壓力
知識便利貼|什麼是臀大肌(Gluteus Maximus)?
臀大肌是臀肌的三塊肌肉之一,同時也是全身最大的肌肉之一,雖然許多人認為臀肌是一塊肌肉(即臀部肌肉),但它們實際上是三種肌肉組合而成,其中包含:臀大肌、臀中肌和小臀肌,而臀大肌是裡面最大的肌肉群,並以各種方式連結支撐著其它兩種臀部肌肉。這對於用兩腳站立的人類來說,臀肌通常是整個身體中最強壯的肌肉群之一,這是因為需要支撐骶骨、尾骨和兩塊髖骨所組成的骨盆,它也負責下半體和身體中幹的區域,所以,我們可使用臀肌來做鍛鍊或活動,例如:坐著、衝刺、爬樓梯、跳躍和需要平衡下半身的上下動作,它對於整體最具功能性的下半身力量(臀部與腿部的其它肌肉)有著相對性的重要。
臀大肌是臀肌的三塊肌肉之一,同時也是全身最大的肌肉之一,雖然許多人認為臀肌是一塊肌肉(即臀部肌肉),但它們實際上是三種肌肉組合而成,其中包含:臀大肌、臀中肌和小臀肌,而臀大肌是裡面最大的肌肉群,並以各種方式連結支撐著其它兩種臀部肌肉。這對於用兩腳站立的人類來說,臀肌通常是整個身體中最強壯的肌肉群之一,這是因為需要支撐骶骨、尾骨和兩塊髖骨所組成的骨盆,它也負責下半體和身體中幹的區域,所以,我們可使用臀肌來做鍛鍊或活動,例如:坐著、衝刺、爬樓梯、跳躍和需要平衡下半身的上下動作,它對於整體最具功能性的下半身力量(臀部與腿部的其它肌肉)有著相對性的重要。
臀大肌有什麼作用?
臀大肌(Gluteus Maximus)的主要作用,除了支撐骨盆的穩定性外,還能夠延伸或扭動臀部,還可以透過髂脛束來幫助膝蓋伸展、豎脊肌支撐直立姿勢減輕腰部壓力,所以,如果你的下半身肌肉力量較弱,那當你在嘗試一些訓練項目的時候,就會對於背部施加過大的壓力造成痠痛,因此,需要經常性的加強臀部與腿部肌群的訓練,有助於減緩對腰部的傷害。

臀部肌肉力量不足,會造成腰部壓力過大產生痠痛! ©fitz.hk
擁有強壯臀大肌的好處
1 對於運動能力的幫助
有一些研究已經發現,雖然臀大肌所支撐人體的動作,幾乎都是屬於下半身之類,但是,在一些需要衝刺速度的動作方面(例如:跑步、跳躍),臀大肌占有絕大多數的重要性,是實上研究人員也發現,人類和其他靈長類動物之間,關於臀部成長與運動能力之間的發展,有非常密切的關聯。

無論是跑步或是跳躍,臀大肌占有絕大多數的重要性!
2 穩定骨盆並支撐臀部
人類為了讓體重與力量在身體中,得到一個適當的平衡性,因此,從小腿開始向上移動的力量,臀部就必須將它穩定住,所以有個強壯的臀部也有助於預防肌肉產生的補償作用,並解決可能導致運動表現不佳或傷害到髖關節部位。
3 支撐背部肌肉減緩壓力
在許多抱怨腰痛的患者中,大多數都是屬於下背部痠痛,這也是中老年人常見的問題之一,因此,許多臨床醫生都會建議加強臀部肌肉訓練,用以改善姿勢並減輕腰部與下半身的壓力,所以加強下半身肌肉訓練及伸展,有助於減輕或避免腰部壓力過大。

臨床醫生都會建議加強臀部肌肉訓練,改善姿勢並減緩腰部壓力!
4 穩定你的股骨
你身上的股骨,它是人體最長最粗的骨頭,它與臀部肌群連結並支撐著臀部。而臀部肌群有助於旋轉股骨,無論是內部還是外部,這主要有助於下半身的運動方式,如將腿抬到側面或背面的動作。

臀部肌群有助於下半身的運動!
由以上這些說明讓我們知道,臀部肌群對於我們人體有多麼的重要,尤其是可以協助並減輕腰部的壓力,讓你除了在運動上能有更好的表現外,還可以避免中老年時所產生的下背部痠痛,要如何有效的鍛鍊加強臀部肌肉?可以連結「教你如何打造翹臀,每天只要3個動作」這篇文章,讓你在家就能有效又快速的加強你的臀部肌群,我們現在就開始加強臀部肌群吧!
資料來源/Draxe、MuscularStrength
責任編輯/David