運動星球
空氣品質連日紅害 台大公衛院長:連在室內運動都是賭
2018-03-15
台灣西半部地區空氣品質持續惡化,根據環保署今(15日)10時公布監測結果,全台過半測站(42站)達「橘色提醒」以上不良等級,其中更有18站達「紅色警示」,環保署預估紅害將持續到16日中午後。多數民眾已知PM2.5濃度高時不宜戶外活動,而台大公衛學院院長更提醒,惡劣空汙環境下,連在室內運動都是跟自已的身體賭!

空氣品質連日紅害 台大公衛院長:在室內運動都是賭 ©Bloomberg
台大公衛院長:出門運動前先查AQI
台灣大學公衛學院院長詹長權表示,一般來說,空氣品質指標(AQI)等級達橘色提醒(對敏感族群不健康)以上,就應避免戶外運動,尤其近日台灣許多測站達紅色警示(對所有族群不健康),即便是外出戴口罩或在室內運動,也都是拿自己身體去賭。
在這種空汙環境下,最安全的運動場所是設有過濾空氣的室內體育館或健身房,但詹長權指出,台灣目前沒有這類室內設備,僅一些空氣品質嚴重不良的海外城市有,例如中國大陸河北石家莊的氣膜體育館。建議民眾若想運動,盡量趁清晨4-5點PM2.5、二氧化氮、臭氧等空汙指標濃度最低時,或是出門前先上環保署網站查詢每小時更新的空氣品質指標,再決定是否外出。
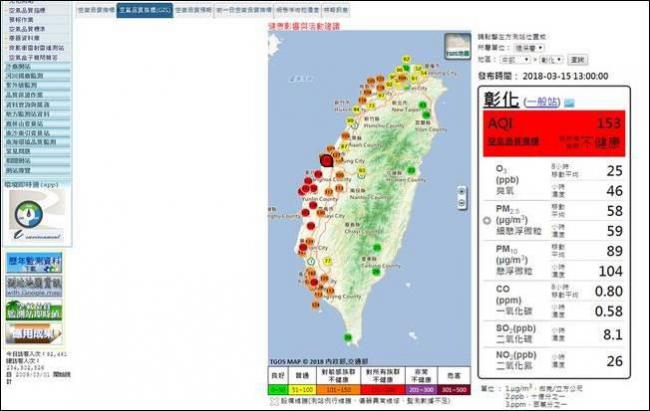
環保署空氣品質指標查詢系統,圖片翻攝自環保署網站
霧霾中運動等於人體空氣過濾機
「空氣品質不良的戶外就像毒氣室,現在出戶外等同人體空氣清淨機,幫戶外過濾空氣」台灣氣喘衛教學會榮譽理事長徐世達強調,橘色警示以上就千萬別到戶外運動,尤其運動時換氣量增加,吸入PM2.5的機會比沒運動更大,不僅增加呼吸道疾病發病機率,心血管疾病者更可能造成腦中風、心肌梗塞。
雖然市售N95口罩或通過政府檢驗標準的防霾(PM2.5)口罩可防空汙,但徐世達指出,出戶外是全身暴露在環境中,而不是單一接觸口鼻,戴口罩只遮住口鼻,其他部位仍可能過敏。若在空氣品質差時一般外出,就建議口罩、眼罩、帽子、長袖全副武裝,何況N95口罩的設計不適合運動,可能使運動時呼吸困難,因此外出運動更不適合。雖然台灣沒有過濾空氣的室內體育館,但徐世達表示,選擇有空氣調節器、空氣清淨機等空調設備的空間也可以。

醫師不建議為了戶外運動戴N95或防霾口罩,因為空汙是全身性暴露而非單一接觸口鼻 ©小米口罩
據今日10時監測結果,雲嘉南、高屏空品區及金門、平鎮、二林為「紅色警示」等級,北部、竹苗及中部為「橘色提醒」等級,澎湖、馬祖「普通」,宜花東則為「良好」;全國77站中「紅色警示」18站,「橘色提醒」24站,「普通」20站,「良好」15站。
環保署預測明天(16日)高屏地區受擴散不佳及污染物持續累積,為「紅色警示」等級;北部、竹苗、中部、雲嘉南空品區為「橘色提醒」等級,局部地區因地形影響也可能「見紅」,直到明中午過後空氣品質才會將逐漸改善。熱愛夜間或清晨出外運動的民眾,這兩天換個訓練,好好待在家練肌力吧!
責任編輯/Dama


Heho健康
怕膝蓋痛就不動? 避免膝關節炎最好的訓練是「負重運動」
2021-03-18
近年來運動風潮盛行,不過許多人認為過度使用膝蓋容易造成關節炎,應該少運動、減少使用膝蓋比較好。但事實上並非如此!物理治療師解釋:「如果不運動反而會讓膝蓋血液循環不好,長久下來堆積更多代謝廢物,反而更容易腫脹造成關節炎。」
怕膝蓋痛就不動? 避免膝關節炎最好的訓練是「負重運動」
膝蓋血液循環不好 越不動越發炎
關節炎並非老人的疾病,因為肥胖、膝蓋曾受傷、姿勢不良等等原因都有可能造成,根據衛福部統計,台灣有膝關節的問題盛行率達15%,大約近350萬人受此疾病所苦,雖然患者可能以中老年人為主,但並非年輕人就不會有此困擾。
不少人怕膝蓋痛、膝蓋受傷,反而不運動,但這樣做不但沒減緩關節炎發生,反而是增加發生機率,對此,物理治療師蕭卲軒解釋:「膝蓋的血液循環很差,如果你不運動的話組織液進不到膝蓋,裡面一些代謝的廢物跟受損的組織會無法修復,所以久而久之就會堆積很多代謝廢物,那邊就很容易出現發炎,整個膝蓋就會開始腫脹。」
此外,蕭卲軒治療師也說,關節炎是跟不運動有關係,但最直接影響的主要是這三大種族群,特別需要注意關節炎的問題:
1. 勞力型的工作型態:需要搬重物、一直蹲著、跪著的工作,容易得到關節炎發生
2. 曾經受傷病史:患者先前有受傷導致關節病變
3. 肥胖:通常胖的人運動量比一般人少,而且重量對膝蓋負擔較大

不運動不但沒減緩關節炎發生,反而增加發生機率
簡單負重運動靠牆蹲下、扶椅蹲站 促進膝蓋血液循環
想要避免關節炎上身,最好的方式保持膝蓋的活動,蕭卲軒治療師說:「對膝蓋最好的運動是『負重運動』!」不少人一開始聽到負重運動馬上聯想到在健身房內,拿著啞鈴、舉槓片,但治療師說:「不一定是去健身房做的才是負重運動,因為我們體重就是個負重,單純做一個靠牆深蹲,或是扶著椅子做蹲站,其實就是負重運動的一種。」
對於一般人而言,其實自己體重重量就已經很夠了,運動員或是專業訓練的人當然另當別論。蕭卲軒治療師提到:「光像是做空蹲不拿任何東西,正確的蹲下去就能促進膝蓋血液循環,且同時增加我們股四頭肌,就是大腿前側的力量,還有後腿膕膀肌的肌力。」
膝蓋疼痛者選擇「坐著」或「躺著」運動方式
膝蓋疼痛者可以先選擇「坐著」或「躺著」運動方式,假若這個人本身是已經有膝蓋問題,考慮到負重運動可能壓力會太大的話,可以選擇沒有重量的方式。蕭卲軒治療師說明:「『坐著』的運動,簡單就像是坐姿踢腿,坐著把腳踢直的動作,這就沒有負重就沒有自身重量,所以對膝蓋負擔小。」
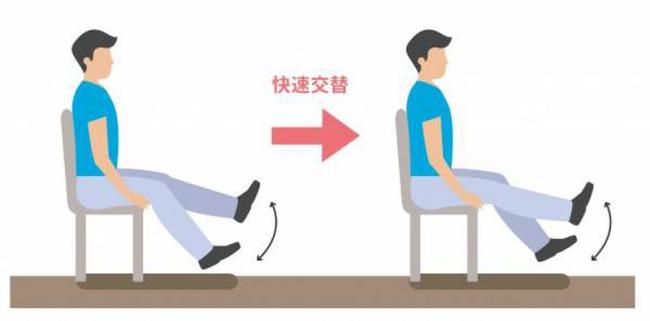
坐姿踢腿坐著把腳踢直的動作,對膝蓋負擔小
如果真的痛到不行,躺著也可以運動;如果是右腳痛的話,就是把左腳膝蓋彎起來,右腳膝蓋打直,做一個直膝抬腿的運動,練習伸直腿的肌力。蕭卲軒表示:「在不會痛的狀況下最好天天做,因為我們負重程度沒有很高, 一天2-3組、一組10-15下。」
膝蓋關節炎問題絕不能輕忽,蕭卲軒建議:「如果想透過飲食增加健康,要以『均衡』為主軸,吃進去以後營養不一定會跑到膝蓋,可能跑到肚子又胖了一圈,所以重點在於有沒有運動!」別以為不動才對膝蓋好,越不動膝蓋血液循環越不好,反而傷到膝蓋。
文/王芊淩
圖/何宜庭
/ 關於Heho健康 /

什麼是「Heho」?Heho = Health & Hope
我們有最豐富的健康、運動、休閒、養生、美食,和人生經驗的心靈分享……我們有動人的小故事,更有醫生、護理師、營養師等專家對於健康和生活的建議,為大家帶來健康與希望。而我們的小心願是:您能喜歡這份用心,並分享給您的朋友!
【Heho官網】

運動星球
以為會排毒的器官只有腸胃?專家:連大腦都會排毒!
2019-07-09
要維持人體的健康與正常機能運作,有兩件最基本的事情要做,第一個當然是進食吸收營養來供給全身器官與組織所需的有用元素與物質;第二則是排毒清除廢物,把存留在體內的毒素與廢棄物質清出體外。然而說到身體排毒清除廢物,一般人想到的就是腸胃排毒,但是,根據專家研究顯示,我們的大腦其實也會排毒。

以為會排毒的器官只有腸胃?專家:連大腦都會排毒! ©wisdompills.com
人體的排毒系統如何運作?
談到身體排毒,一般人想到的就是腸胃排毒,然而排毒方式可以用食物。像是用蔬菜裡的葉綠來清理像是黃麴毒素這樣的外來毒素,或是靠喝茶中的活性物質茶多酚,來排除雙酚A這種出自礦泉水瓶或食物包裝的內分泌干擾物。此外,透過新鮮的蔬菜水果,也可以阻斷或延緩與人體氧化作用有關的部份疾病或癌症。至於存在於人體內的毒素,則是靠著遍布全身的淋巴系統來排解清除,淋巴系統扮演毒素回收站的角色,在全身各處流動的淋巴液,將全身的毒素回收到淋巴結進行過濾,再透過血液送至肺臟、肝臟、腎臟等解毒與排毒器官,最後排除體外。但是,人體中有一個重要器官就是大腦。大腦沒有明顯的淋巴管來做為專門的廢物處理系統,這代表著大腦可能根本就不會排毒,那積存在大腦裡的毒素或廢棄物又該怎麼辦?

©askdrtanu.com
大腦怎麼排毒?
根據專家研究指出,腦中血管的周圍稱為血管周隙(perivascular space),它是一種外形類似甜甜圈的管狀結構且包圍在每一條血管周圍。血管周隙的內壁即是血管細胞的表層,大部份由內皮細胞以及平滑肌細胞組成;血管周隙的外壁則是大腦和脊髓中特有的結構,由一種特化的星狀細胞所延伸而成。在腦中彼此相連並傳遞訊息的神經元周圍,有一種多功能的輔助細胞,就是所謂的星狀細胞。星狀細胞的末端完全包圍著大腦與脊髓中的動脈、微血管以及靜脈。在星狀細胞末端與血管之間的空心管狀空隙中幾乎沒有什麼阻礙物,因此腦中的液體可以在其中快速流動。

©123RF.com
大腦排毒系統被稱為「膠淋巴系統」
而腦脊髓液的流動還受制於大腦的另一個系統,這個系統的功能是幫助大腦中樞神經運輸必要的水,如果阻止這套系統的活動,那腦脊髓液的流動也會隨之停止。這項研究果結果顯示,大腦的排毒系統是由兩個系統組成的網路系統。這兩套系統共同被命名為膠淋巴系統(glymphatic system),這個新名詞是結合「膠細胞」和「淋巴系統」兩個名詞,用以描述這整套主要由大腦膠細胞所負責的功能系統。根據研究顯示,大腦每天都會清除約7公克的有毒蛋白質、並以新生成的蛋白質取代。這個廢物處理過程每月大約更新210公克的蛋白質,而每年更新的蛋白質超過1400公克,也就是一顆大腦的重量,而腦中的廢物處理機制在我們睡眠時最為活躍,尤其是熟睡時。
大腦無法排毒會引發阿茲海默症
根據研究人員發現,人體排毒系統對於人類預防疾病非常重要,特別是大腦的排毒,牽涉到人體中樞神經與所有與人類存活有關的機能運作。像是β類澱粉蛋白與突觸核蛋白,就是兩種大腦內的垃圾,如果大腦排毒系統出了故障,這種有毒的蛋白質無法被及清理掉,就很容易罹患阿茲海默症、帕金森氏症等老年癡呆病症。而目前研究人員仍在持續進行探詢,研究這兩套大腦排毒系統的運作模式與維護方式。

大腦無法排毒會引發阿茲海默症 ©roche.com
資料來源/HERO健康網、科學人雜誌、BYRDIE
責任編輯/妞妞