太胖太瘦都不行!專家:BMI指數不正常讓你少活4年
2019-05-31
許多人為了要讓身材線條更好,拼命的減重導致身型過瘦,然而有些人不太保養身材,導致身型越來越橫向發展。根據國外研究指出,不管太胖或是太瘦導致BMI指數不正常的話,都有可能還會減短壽命!

太胖太瘦都不行!專家:BMI指數不正常讓你少活4年 ©everydayfeminism.com
大部分的人都知道,BMI是一項判斷人體是否肥胖的好方法,BMI的計算方法是「體重(kg)」除以「身高(m)的平方」,健康BMI的數值範圍是18.5~25,高於範圍是過胖,低於範圍則是過瘦。根據《The Lancet Diabetes & Endocrinology》的文章指出,太胖會太瘦,平均讓你的壽命比預期壽命少4年,而這項研究涉及英國近200萬人的實驗,研究人員曾實驗中發現,從40歲開始,BMI在健康範圍的人死於疾病的風險最低,而BMI過高或過低的人具有壽命縮短的風險。
BMI ©posilan.com
每個人都知道不能過重,但是過輕一樣危險!
根據上述期刊調查解果表示,太重不健康,但太輕也有風險。像是體重太輕的人容易疲倦,以及肌耐力變差、記憶力減退,同時體力和抵抗力下降導致疾病抵抗性降低,同時也會增加罹患膽結石、不孕症,和骨質疏鬆發生的機會。另外,根據國家衛生研究院進行的調查顯示,60歲~69歲、BMI小於18.5的年長者,相較同齡體重正常者,死亡率高出51%,70歲以上更高出60%。

每個人都知道不能過重,但是過輕一樣危險! ©lecker.de
年長者的BMI是否可以稍高一點?
年長者的BMI是否可以稍高一點這項觀點目前還在被討論中,這項研究還指出,老年人BMI較高可能並沒有那麼危險,因為稍微增加一點體重對他們是具有有「保護作用」。 但是對於這一結論,英國艾希特大學的科斯(Katarina Kos)博士並不認同,他強調對大多數人來說,BMI是一個很好的衡量標準,但如果超重的人能夠降低其BMI,會對健康有好處 因此,老年人的BMI是否可以較為提升,目前還沒有定論,但是大家不妨在老人家允許的範圍內,鼓勵老人家適當運動,保持健康,同時還能增進他們的思考能力以及提升肌肉量來預防日常生活不便。
資料來源/HEHO健康網、《The Lancet Diabetes & Endocrinology》
責任編輯/妞妞


運動星球
身體恢復變慢跟年紀的增長有關嗎?
2017-09-25
對於一位超過40歲的跑者來說,或許你會感覺自己不再像以前一樣在艱苦的訓練之後,能夠從中快速地恢復過來。這種感覺就像有人在你的鞋底塗了膠水一樣,失去彈性。

身體恢復變慢跟年紀的增長有關嗎?
當然,這不僅僅是幾十年來的經驗,與20年前相比,生活一天比一天忙碌,能夠訓練的時間與里程也相對減少。我們將大部分非訓練的時間都留在了電腦螢幕前或者在椅子上坐著,而不是拿這些時間打打籃球或在騎自行車,因此,我們的體能也比以前更弱了。
而在這個緩慢恢復的過程中,或許你會認為自己不能像以前那樣努力訓練,是因為自己老了。抑或是之所以恢復得慢,僅僅是因為自己沒有像以前那樣努力地訓練,而不是因為真的老了?
恢復在於個人體質 年齡並非有差別
這是一個很難回答的問題,因為人們過著生活各種不同型態的生活,每一個人的型態與生活方式也有所不同,所以無法用一種解答去判定到底原因何在?不過,衰老不僅僅是一種錯覺,現在已經有很好的證據表明,當你在60多歲的時候,在很多事情上,包括從艱苦的訓練中恢復的速度已經改變了。
由Jay Hoffman帶領的佛羅里達大學的研究人員在《強度與調節研究》雜誌上進行的一項新研究。人們在40多歲的時候,很多人開始體會到身體漸漸衰老的感覺,但是這份感覺與實際上生理衰退的研究證據來看,人們在40歲以後身體衰老的文獻相當稀少,證據往往也都模棱兩可。
這項研究比較了九位平均年齡為22歲至47歲的男性。其中重要的細節是,在這個研究中的每個人的訓練都屬於業餘性質的訓練(非專業型),在過去六個月的裡,他們每周從事阻力訓練的時間至少要有150分鐘。雖然,這並不能保證這兩個年齡群體會同樣的健康和活躍,但至少我們不把年輕運動員與老年人放在同一個天秤上比較。
過程中,受試者們平均每周都做一次高強度阻力訓練,其中包括一個機器每次做10下,重複八組;在進行之前,他們首先做了一次腿部力量的評估,接著在機器上進行將身體伸直,然後反覆屈膝以抵抗阻力的動作。48小時之後,他們再次進行腿部力量的評估以及利用監測儀器檢測肌肉損傷和發炎的狀況(這是肌肉修復過程中的一個關鍵部分)。雖然沒有進行跑步訓練(因為這與典型的重量訓練方案也有很大的不同),但結果顯示,兩組的肌肉損傷、修復和恢復的基本路徑在這個研究中是相似的。
數據顯示並無差異
結果很簡單:兩組之間沒有差別。年輕組開始時強度更高,但兩組的相對損失和恢復強度是相同的。壓力和炎症標記在年輕人和老年人中也遵循相同的軌跡,個人的疼痛報告和酸痛結果也是如此。
下面是一些樣本數據,顯示的白細胞介素-6的水平,是一種炎症標記,它有助於促進免疫細胞的擴散、增殖和分化到組織損傷的部位。圖中年輕組是黑色線、中年組則是白色代表,你可以看到出發後的30分鐘後逐漸增加,但持續48小時後,並無顯著差異。
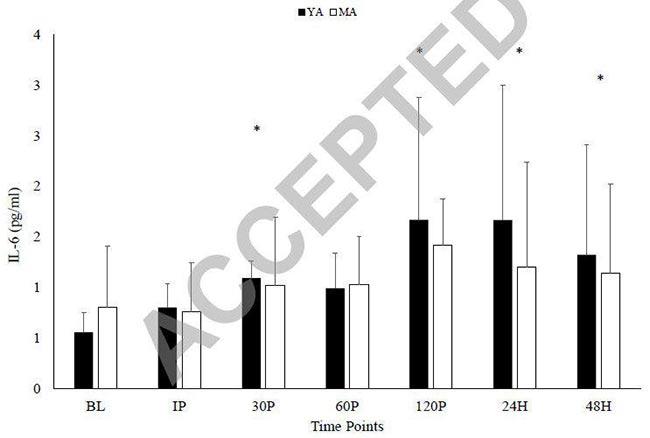
©COURTESY OF JOURNAL OF STRENGTH AND CON
不論年齡 持續讓身體活動才是王道
如果這項研究有1000個受試者,那麼這種差異對於統計學來說是否有意義?答案是不肯定的,但即使是這樣,仍然會留下非常細微的差別。換句話說,這裡並沒有確鑿的證據來解釋老化的影響。也許,我們覺得老了,是受到了傳統思想學派的有想,好比傳統的母親都會與女兒說:「女人25歲開始走下坡」所以許多女人們便會認為自己25歲後便不再年輕了是一樣的道理。
實際上,這個差別可能並不重要。不管我們是在對抗生物學還是生活方式,最終的結果是你需要讓身體有更多的活動,並持續像以前那樣努力工作。

在你的計劃表上,當下一次在辛苦鍛鍊後感覺到心跳加速時,你需要提醒自己,當你20多歲的時候,並非每一次的結果都是快樂與歡欣的。翻翻那時的訓練日誌,或許你會發現好多過往的心得標註皆是非常疲勞、雙腿好腫、跑慢一點吧…等。但這些感覺並不是因為身體老化了,只是訓練過程的其中一環,當你休息過後,這一切的一切,只會感覺更甜更值得。
資料來源/Runners World
責任編輯/瀅瀅

運動星球
為何有時在進行肌力訓練後會失眠?
2017-04-26
是否曾在進行肌力訓練後,有時會失眠?其實是因為肌肉在訓練的過程中,會活化交感神經,直到訓練剛結束後還留有部分的活性,因此,有可能會產生興奮以及優越的心情導致失眠,之後,在人體的交感神經很快地恢復到平靜狀態,換成副交感神經比較優勢,這樣就比較好入眠。

做完肌力訓練完後失眠 ©empowher.com
由於運動會刺激生長激素的分泌,代謝變旺盛且會持續一段較長的時間,脂肪的分解會繼續進行,能量消耗也會上升,也就是說,身體持續呈現高度活化的狀態,如果感覺亢奮睡不著,可能是因為身體活化狀態所造成,通常來說,健身者都知道不能太晚運動,否則會睡不著,進行適當降低運動強度,可以避免對軀體運動神經系統和中樞神經系統造成過大衝擊,並降低神經系統的興奮感,建議若是從事高強度的肌力訓練時,請在睡前預留約2—3個小時再就寢,這樣就有足夠時間讓亢奮感退去,如果長期因為訓練後失眠,不僅會導致黑眼圈產生、皮膚鬆弛以及身體免疫力下降等,除此之外,還會帶來一系列的身體機體損害等問題,所以,睡眠對於肌肉的生長也是有著密切關係。
但是,相反的有時訓練完會變得想睡覺,這就與自律神經有著相當大的關係。

運動完的興奮感


