
優活健康網
台灣30萬老人陷肌少症風險!醫師指出:「這部位」肌肉流失最快
2024-10-02
台灣將於2025年進入超高齡化社會,每5人就有1位是65歲以上老人,老年健康問題成為國人關注焦點。而隨年紀增長,肌肉也會加速流失,影響行動能力和疾病發生。復健科醫師指出,許多人以為疲倦、易跌倒是正常老化,卻不知道已是肌少症找上身,建議透過下列3朝自我檢測肌肉及體能狀況,評估是否陷入肌少症風險。

台灣將於2025年進入超高齡化社會,每5人就有1位是65歲以上老人
台北慈濟醫院復健科醫師簡子軒表示,台灣65歲以上肌少症盛行率約為6.8%,意指有將近30萬人罹患肌少症,其中80歲以上男性的罹患率更高達30%。然而,但這些患病者中,有高達8成的人不知道自己罹患肌少症,因此,提升民眾對肌少症的認識相當重要。
大腿肌肉流失最快
簡子軒指出,肌少症是漸進性肌肉質量減少與肌力、功能下降,也是老年人失能的一大主因。一般來說,人的肌肉質量約從40歲開始,平均每10年會流失8%,70歲後的流失率增為兩倍,其中以大腿肌肉的流失最為迅速,直接影響行動能力。
簡子軒說,肌少症徵兆包括容易感到疲勞、行走困難、跌倒風險增加等。更嚴重的是,肌肉減少會導致新陳代謝變慢,引發一連串健康問題,如肥胖、高血壓、高血糖等。此外,骨質密度下降也會增加骨折風險。研究顯示,肌少症甚至會使老年人死亡率提高2.34倍。
起立坐下就能測肌肉功能
當民眾來到診間,醫師會透過雙能量X光吸光式測定儀(DXA)、Inbody體脂機以及握力器檢測量肌肉的質量、力量及功能。測量肌肉功能時,會請個案坐在椅子上,重複進行起立及坐下的動作共5次,若秒數大於或等於12秒,即代表功能衰退;或是測量個案步行的速度,若每秒小於1公尺,亦符合衰退標準。
而上述質量、力量及功能的3項測試,若1項低於正常值,即是肌少症前期,低於2項就是肌少症,3項都不足者即可判定為嚴重肌少症。簡子軒提到,肌肉量與變胖與否無關,縱使體重持平,也可能是脂肪增加、肌肉減少的狀態,因此不能以體重為判斷標準。
肌少症自我檢測3招
而民眾在家也可以自行評估肌肉狀態,簡子軒提供3個肌少症自我檢測方法:
用雙手的食指和拇指,將小腿最粗的地方圈起來,若手指能夠完全圈住小腿,就可能有肌肉量不夠的問題。
以量尺測量,女性小腿最粗的地方小於33cm、男性小於34cm,也可能是肌肉量不足的警訊。
使用2019亞洲肌少症共識會(AWGS)所提供的肌少症風險自評問卷(SARC-F)進行檢測,若總分超過4分,即有肌少症的風險。建議應至復健科就診,讓醫師提供專業的診斷及治療。
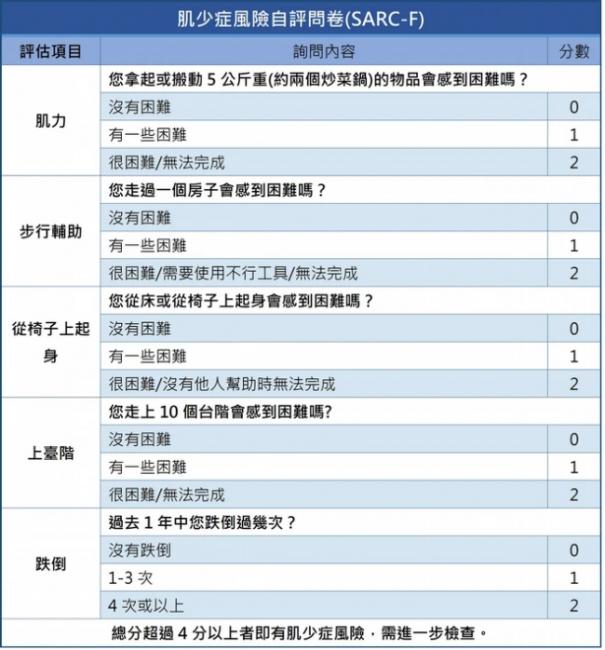
肌少症風險自評問卷(SARC-F)
肌少症從運動、飲食預防
此外,肌少症目前無特定藥物可治療,針對此類患者,臨床醫師會以在評估後照會物理治療師和營養師,依據個別狀況進行運動訓練、調整飲食。而一般民眾,同樣可以透過運動、飲食兩大面向著手,前者可從事慢跑等有氧運動,或透過重訓、彈力帶、深蹲等阻力型運動,藉此強化肌耐力和肌肉質量,促進肌肉生成。
至於後者,一般人每天需要攝取約每公斤體重1公克的蛋白質才足夠,而針對想增肌的民眾或肌少症患者,則會建議每日攝取到體重每公斤1.5公克的蛋白質。
許多長者認為,少油、少鹽及少糖就是維持健康的最佳方式,但卻忽略蛋白質的補充,無形中提升罹患肌少症的機率。簡子軒提醒,補充足夠的蛋白質、持續保持肌力訓練是預防肌少症的不二法門。
/ 關於優活健康網 /

《優活健康網》為台灣極具專業權威性的健康知識平台,擁有完整醫療記者與編輯群,提供最正確的就醫認知與醫療知識。
【Uho優活健康網】:http://www.uho.com.tw/
【Uho優活健康網粉絲團】:https://www.facebook.com/uhofbfans/


運動星球
放鬆休息對恢復對免疫系統的影響很重要,你必須知道!
2020-11-11
休息,是為了走更長遠的路,這句話你一定聽過!你知道嗎?放鬆的假期可讓人好好充電,而且不論在面對工作、健身或生活上的目標時,甚至能以更強的衝勁向前邁進。事實上,稍微給自己休息和放鬆的機會,免疫系統也能從中獲益。

放鬆休息對恢復對免疫系統的影響很重要,你必須知道!
過度訓練會降低免疫系統
其實,儘管揮灑汗水確實對免疫系統好處多多,但還是有可能會訓練過頭。根據研究相關主題的澳洲昆士蘭科技大學資深講師 Jonathan Peake 博士表示,若持續激烈地運動,而每次訓練之間又缺乏適度的恢復,可能就會增加患病的風險,這是因為過度頻繁的運動可能會損害身體天然防禦力的內部運作。

免疫系統如何運作
快速複習生物學:免疫系統是由細胞和蛋白質組合而成的複合網路,可說是人體的第一道強大防線,能有效抵抗有害病毒和細菌入侵。如要強化免疫系統,就必須從其他的保健層面著手,例如會直接影響免疫系統的「恢復」。 舊金山州立大學人體運動學副教授 Jimmy Bagley 表示:「一次艱辛且費力的運動,像是在一小時內用盡全力,將在幾小時內降低白血球的數量和功能。」假設你之後不會在餐廳裡用餐或啜飲朋友的果昔,這都沒什麼大不了的,但頻繁的激烈運動可能會帶來累積效應。喬治亞南方大學人體運動學助理教授 Gregory Grosicki 博士表示:「太常進行高強度運動卻沒有適當休息日的人,長期下來很容易嚴重發炎。連續累積的次數越多,發炎的狀況就越會加劇。」
太常進行高強度運動卻沒有適當休息,免疫系統容易發炎
根據 Gregory Grosicki 博士 喬治亞南方大學人體運動學助理教授 接下來,免疫細胞可能會試圖修復發炎,但卻徒勞無功,讓你更容易遭受外在病原體的攻擊。Bagley 表示:「在應該抵禦眼前的入侵者時,你的身體卻因為長期發炎而無法集中火力。」以下提供平常恢復時可採取的理想做法,以便身體的防禦團隊保有完善的戰鬥力。
5個提供平常恢復時可採取的理想做法
1.艱辛的鍛鍊活動適可而止
你可能以為「激烈」就等於艱辛的每日訓練計畫。不過 Peake 指出,長跑或騎自行車等耐力活動,若是以具挑戰性的配速進行,反而更令人擔憂。他解釋說,因為激烈運動的實際定義是「以年齡預估,維持 85% 最大心率達 30 分鐘以上」。(你大概不必計算就知道自己何時會到達那樣的狀況。)Peake 表示:「相較之下,阻力訓練是間歇性的,因此不像耐力運動會讓身體維持在同樣的壓力狀態。」而研究顯示,HIIT 健身往往持續不到一個小時,而且包含休息間隔,在健身期間或多或少能享有恢復時間。
不過,為了免疫系統和肌肉健康著想,建議你最好別每天做這類運動。 當然,這並不表示要排除激烈運動,而是代表你之後應該休息,即使隔天沒那麼痠痛也一樣。哈佛醫學院骨外科運動醫學醫師 Rebecca Breslow 醫學博士說,不妨試試伸展拉筋、步行和瑜伽滾輪等輕度活動。Bagley 補充說明,這類活動可促進免疫細胞的循環,而且有助減輕可能損害免疫系統的壓力。Breslow 表示,如果感到痠痛,可等到疼痛感消退後再繼續挑戰自我。
2.以睡眠為優先
生長激素能修復肌肉並產生抗病毒 T 細胞,主要在睡眠期間分泌。Peake 建議,每晚應至少有七個半小時以上的睡眠時間,而且如果你訓練得格外賣力,可以再多睡一點。
3.留意過度訓練的跡象
Breslow 博士表示,不論從事的是什麼運動,如果注意到有任何做過頭的明顯跡象,例如:毫無來由就發怒、疲勞、過度痠痛或食慾的改變,這時就該減少運動量。Breslow 博士指出:「若出現輕微的過度訓練症狀,我們通常會建議一至兩週減少 50% 至 75% 的訓練量和強度。」如果感覺這些症狀已影響到你的日常生活,或是休息幾天後仍未見改善,可要求自己幾個禮拜只做 30 分鐘輕度的低衝擊運動 (即主動式恢復),或是直到你開始感覺恢復正常為止。
4.想想是否有其他壓力來源
當然,不論結果的好壞,運動並非唯一會影響免疫系統的因素,工作問題和個人議題也可能有所衝擊。身體才不管你壓力大的原因是什麼,因為只有「壓力大」才是重點。 Peake 指出:「如果你正遭遇社交或工作問題,那麼請減少訓練的強度,直到你可以掌控這些問題為止」,以免讓免疫系統過勞。而且,還可在例行訓練中加入一些正念的練習:《心理神經內分泌學》期刊發布的一項研究顯示,只要 25 分鐘的冥想便能減輕壓力。
5.好好放鬆
即使這些小秘訣有助維持免疫系統的健康,但太在意自己的恢復方式是否正確,反而會帶來反效果。因此,不要想太多。只要在需要時從事讓身心感到舒適的活動就好,免疫系統自然能從中獲益。
資料來源/NIKE
責任編輯/妞妞
日常生活中,各種動作都應該用核心肌群發動
2017-02-07
有人說,如果你連作夢都在撂英文,表示你英文真的很流利,因為它已經進入你的潛意識裡了。
同樣的道理也適用於核心基礎運動:當你可以不假思索的做出本書介紹的動作和姿勢,而不必先經過大腦的「翻譯」,再轉告身體該如何使用正確的肌肉做動作、穩定支撐身體,才足以證明你的身體真的已經不再受到地心引力的壓迫,並且穩如泰山。
另外還有一個判斷基準,那就是當你在做之前習以為常的動作和姿勢時,會開始感到不舒服,也代表你身體天生的肌力與彈性真的恢復了。比如說,你不會再一看到椅子就立刻飛撲上去,也不會再猛然扭轉頸部往後看,這種情況代表正確的動作方式已經變成你的本能,你的身體已回復天生的良好狀態。
要達到那樣的狀態,不僅需要規律的練習前面3 章介紹的紓壓運動與穩定下盤運動,而且還要將那些動作和姿勢變成日常習慣,讓你隨時隨地自動呈現出抬頭挺胸的美好體態。有趣的是,要達到那種不需刻意為之的自然狀態,其實需要先經過非常刻意的鍛鍊,換言之,對於你每天所做的例行性活動,你要特別提醒自己把它們做對、做好,而不是隨便敷衍了事。
所以本章要教大家如何把正確的動作,巧妙的融入你的日常生活中;當然不是所有的建議都可適用於日常生活,不過我仍希望各位能按照自身的情況,做適當的調適,重點是隨時隨地保持正確的體態,而且從事日常活動時──不論是坐在書桌前看書、站著等公車、開車送孩子上學、打掃家裡、出門遛狗,或是查看電郵──都要記得隨時提醒自己,回復身體天生的體能基礎,一段時間之後,就可以不必再透過大腦「翻譯」,自然展現出身體天生的肌力與彈性。
用心注意日常動作,習慣運用核心肌
但問題是,雖然我們已經明白身體的架構,必須靠中軸骨與附肢骨之間的張力來支撐,但我們平常做的那些簡單日常小動作,卻往往未經思考便隨意為之。
你該如何開始刻意的從事這些例行性任務?很簡單:告訴自己專注於當下正在做的事情。但問題是,我們的大腦總是無時無刻忙著規畫、控制身體的每一個功能與程序,而且非常容易受外在事物的吸引而分心,那我們究竟該怎麼做呢?
這可不是件易事,我們必須在一開始就強迫很容易分心的大腦休息,並專心注意身體的動作;可惜據我所知,天底下唯有疼痛能夠清楚的提醒我們,平常是如何展現自己的體態,以及如何做動作的。所以我們除了事先打定主意,一定要好好注意自己的動作與體態之外,其實別無他法。當你無意間忘了這麼做時,只要立刻再專心注意即可,無須自責。
利用大腦喜歡輕鬆快樂的特性,能幫助你養成隨時隨地留心體態與動作的習慣,而且你越用心注意,你的身體就能變得更強壯、更靈活,而且心情會更好。這份好心情會成為你做出正確動作的誘因,而且做出正確的動作,最終也會內化成為你的自然習慣。
當然,要達到這樣的理想狀態,並非一蹴可幾,需要經過相當時間的練習與鍛鍊,畢竟之前身體的錯誤姿勢與動作,也是長年的不良生活型態造成的,一時很難改掉。各位必須時時提醒自己,用心改正過去懶散隨便的態度,並且堅持不懈的重新訓練你的肢體,不要奢望一夕成功。
因此,我們的目標是要讓紓壓運動、穩定下盤運動,融入你一整天的大小活動中──從早上醒來後的第一個伸展動作,到晚上睡覺前刷牙洗臉,使它們成為你的第二天性。這麼一來,不論你在何時何地從事哪一種活動,等於都在練習紓壓運動與穩定下盤運動,一段時間之後就會習慣成自然。
對上班族來說,當然不可能隨心所欲的從椅子上站起來,立刻做個啄木鳥式,或是在路邊等車時,旁若無人的做起終極屈髖式,更不可能在看電影時練習鬆肩紓壓式。總之,要提醒大家的是,能夠每天安排半個小時認真練習紓壓運動當然很好,不過那只是個開頭而已,畢竟你的身體不光只是接收你傳遞的體態與動作新訊息就算了,最終還是要把它們變成身體的動作基礎才有意義。
起床、刷牙、洗臉就這麼伸展,為身體注滿氧氣
我們現代人每天一早就忙得不可開交,起床往往「一躍而下」,早餐也常是「狼吞虎嚥」。但是從現在起,請各位別再這麼急匆匆的展開你的每一天,應該要放慢速度,好好關注自己的身體。為了讓身體每天早上都有個美好的開始,趁著還躺在床上時,就留意自己是如何從床上起身的;還有,起床後你進行梳妝打扮的過程,以及其他大大小小的例行公事。我敢向各位保證,如果你能好整以暇、從容不迫的做這些事情,那麼你接下來一整天所做的每件事情,肯定都能做得更順心。
就從你每天早上張開眼睛那一刻起,開始好好伸展身體吧!先來做個仰臥紓壓運動:兩腿夾緊併攏,使腳跟、腳趾及膝蓋也跟著緊靠在一起,讓脊椎恢復原本的長度,最好能搭配10次紓壓式呼吸。

在床沿做坐姿紓壓運動
留意讓胸廓因吸飽空氣而漲大,想像你的肺在胸廓裡的情況:它們就像是胸廓裡的氣球,你吸入多少氧氣,胸廓就能擴張多大,所以請盡量吸飽空氣,讓你的肺高高鼓起;吐氣時也別一下子就讓胸廓扁下去,記得要動員胸廓下方的肌肉群,才能使胸廓保持擴張。
想要起床了嗎?沒問題,當你以10 次紓壓式呼吸做完仰臥紓壓運動後,就可以起床了;接著你可以坐在床沿或椅子上,再做10 次坐姿紓壓運動,或是直接站起來,做10 次站姿紓壓運動。

以基礎式刷牙
做完這兩個紓壓動作,頂多只要3 分鐘,卻可以讓你今天有個美好的開始,因為你一早就為身體注入大量氧氣,提高了身體的新陳代謝、啟動軀幹四周的肌肉群,讓它們承擔起支撐軀幹的功能。做紓壓運動會提醒脊椎,它分內的工作是做好神經溝通,而非支撐軀幹;紓壓運動還活絡了你的呼吸、心血管、肌肉以及消化系統。
下一步:前往浴室刷牙和洗臉。很多人或許已經養成身體向前傾靠在洗臉檯上的習慣,因為他們認為洗臉檯很牢靠,能夠撐住你的身體,但其實大家應該好好利用整理儀容的過程,趁機鍛鍊你的身體後方肌肉群。請試著以基礎式花30 至60 秒刷牙;接著再以基礎式花30 至60 秒洗臉,再以站姿紓壓式把臉擦乾。充分利用早晨這短暫的漱洗時間,活絡你的髖關節、伸長你的脊椎,並挑戰你的身體後方肌肉群。

以基礎式洗臉
告訴各位一件有趣的事,用基礎式刷牙、洗臉,其實很像所有四隻腳動物打呵欠及伸懶腰的動作,據說此一動作能夠刺激淋巴系統並活絡肌肉;所以當各位在練習終極屈髖式時,你不但重塑了髖關節的動作模式,而且還能啟動你的身體後方肌肉群,同時也刷好牙、洗好臉。
接下來是邊打掃、邊運動,有些人習慣先把家裡打掃乾淨再出門,不論是使用吸塵器還是地毯清掃機,都很適合順便練習終極屈髖式,因為此式多加了雙臂往前伸的抗衡動作;用啄木鳥式來操作吸塵器也很適合,能夠搭配弓箭步來推前拉後就更棒了。當你為了打掃某些狹小的空間,而必須轉換吸頭時,則不妨試試啄木鳥轉身式。

拖地、吸地,用啄木鳥式。
通勤、開車都能好好「運動」
根據調查顯示,超過86%的美國人是自行開車上下班,而且絕大多數(76%)是獨自一人開車,並無替換人手。
各位不妨在腦中想像一般人的開車狀況:右腳一直踩著油門,使得腿腳長時間外旋;髖屈肌與胸部受到擠壓,胸廓往下擠向骨盆;再加上頭部向前傾,有可能因為頸部後側縮短、頭部壓著頸部,而產生許多疾病。我必須再次提醒各位,後腦勺直接壓著頸椎,會對迷走神經造成極不妙的影響。由於迷走神經負責維持心率與消化作用的正常運作,最好不要讓它受到任何不良影響,所以各位應盡力使頸部肌肉保持伸長,也別讓後腦勺壓著頸椎。
開車族請注意:請專心開車,謹記安全乃第一要務,保持警覺是維護行車安全的最高原則;不管你做什麼事,留神與警覺皆是第一優先,沒有什麼事情比它們更重要的。不論你的開車技術有多高明,最好將你的頸部後側靠在汽車座椅的頭枕上,可避免突發狀況使上半身猛然往前傾而扭傷頸部,還能防止上背部猛烈撞擊到座椅。下巴盡可能與胸骨在同一條線上(不要超過胸骨);兩腳腳掌朝向正前方,兩膝盡量轉向彼此。這樣的開車姿勢,形同開車版的坐姿紓壓式,可避免你的膝蓋與腿腳外旋、頭部前移,如此就能將核心基礎運動實際應用在日常駕車過程中。
不論你是開車、搭船或搭乘其他大眾運輸工具上下班,在上車(船)之前,先以基礎紓壓式或站姿紓壓式做3 次紓壓式呼吸;等到上了車或搭上其他交通工具後,可繼續把握這段通勤時間,練習坐姿紓壓式。
如果你不是自行駕車上下班,請善加利用椅背及座椅的頭枕來練習紓壓式呼吸;而且不管你是否負責駕駛,都可利用塞車或停等紅燈時,練習30 至60 秒的紓壓式呼吸。同樣的,盡量讓身上的每條肌肉都有機會鍛鍊一下,每次肌肉收縮10 至15 秒。據專家提出的數據顯示:只要讓肌肉收縮,然後放鬆,光是這兩個動作,就能夠幫你的身體去除開車或搭乘交通工具時所受到的壓迫。
此外,當從任何一種交通工具下車後,請以基礎式或站姿紓壓式做3 次紓壓式呼吸,這樣便可以去除身體在旅程中受到的壓迫,而且完全不會有人注意到你在幹什麼,他們只會看到你在呼吸罷了。
至於單車通勤族,當然也能把握通勤過程練習核心基礎運動。騎自行車上下班,是目前全美最夯的通勤方式,但要注意騎自行車時,身體前傾小於45 度角的狀況,這樣的姿勢會令全身重量跟著往前傾,向內擠壓到你的胸廓,而且為了配合視線,下巴會往上翹;這種身體前傾、捲曲的騎乘姿勢,不僅會讓人不舒服,運動效果更是大打折扣。這種看似自然的前傾騎車姿勢,其實會壓迫到身體。

搭車時練習坐姿紓壓式
騎單車跟開車一樣,同樣都是安全第一,不過騎單車的重點,在於把臀部當成你的動作中心與起始點:從臀部開始踩踏板,而非膝蓋或是大腿正面的股四頭肌,更不是其他任何地方。正確的騎乘方式,是左右腳全力踩踏板,兩腳的膝蓋要靠近,並接近單車的中心──近到每次踩踏板時,膝蓋幾乎要碰到了;以這種姿勢騎車,你的腳掌、腳趾及膝蓋都會朝向座桿的中心,臀肌會將軀幹上抬,使上半身拉長與伸展。
請記住正確的騎車姿勢要點:上背擴張、頸部伸長、肩膀延展、雙手手肘拉開;你不需要改變任何一個角度,只需讓身體盡量伸展與拉長。重點是要讓胸部挺起,並越過手把,這樣你才不需為了看路而仰起鼻子。
我想引述我的好友彼得.帕克(Peter Park,與本書作者艾利克.古德曼合著《頂尖運動員都在偷練的核心基礎運動》,大是文化出版)的騎車心法,他是一位知名的世界級健身教練,同時也是位熱愛騎自行車的專家,他認為最適當的自行車騎乘姿勢是「折彎車把」,意思是:像大力士般把它打個結。
雖然車把是自行車的操控裝置,不過請假裝它只是一根鐵桿,而你則是一名力大無窮的大力士,你握車把的方式是:兩手的小指在下、大拇指在上,然後用力往下壓,用你所有的力氣彎曲車把,並將車把變成一支拔軟木塞用的瓶塞鑽。握車把是一個靜態的動作,而且是一個等量的動作──沒錯,車把會以相同的力量反推回來,那意味著力量會經由你的手腕,轉移到你的前臂與上臂肌群,而且因為這些肌群也是靜態且不移動的,所以力量會直接經過手臂到達肩膀、頸部與胸廓。這就是重點,因為當你試著彎曲車把時,你的肩膀、頸部與胸廓必須擴張與上抬;換言之,當你以用力下壓車把與上抬軀幹的姿勢騎自行車時,你的身體會盡可能的擴張變大。
騎自行車的確有很多事情要牢記──尤其如果你是騎單車上下班,或是在交通繁忙的城市裡騎單車,必須注意車流、號誌以及其他各種交通狀況。不過只要你依照我們的建議調整騎乘姿勢,你就會發現你的平衡感改善了,而且找到了真正的重心,燃脂效果變好,就連踩踏的效率也大增。
上班久坐不動很傷身
根據2013 年的一項調查指出,美國有86%的上班族幾乎整天坐著不動,這種情況可不妙,必須有所改變才行。
我明白基於辦公室傳統,大家不得不長時間埋首於公務(或至少做做樣子),但如果把你坐著上班的時間,還有坐著吃飯、看書報、看電視、看電郵、上網或是玩電玩的時間加一加,那你幾乎一整天屁股都一直「黏」在椅子上。
有個簡單的解決辦法:請你至少每30 分鐘就站起身來,而且別光只是站著,最好能休息一下,做點工作以外的事情,例如做3 分鐘的紓壓運動,伸展你的軀幹、穩固你的骨盆,你只需做以下5 個動作:
1. 站姿及/或弓箭步紓壓式(見第3 章)
2. 基礎式及/或終極屈髖式( 見第5章)
3. 啄木鳥式及/或弓箭步紓壓式(見第5 章和第3 章)
4. 15 至20 次紓壓式呼吸(見第3 章)
5. 鬆肩紓壓式(見第3 章)
嘗試各種招式的搭配,設法在這短短的時間內,至少做到15次紓壓式呼吸;不管你做什麼動作,它就像是一個能在你的體內產生刺激的生理冥想,所以即便只是短短3 分鐘,都能產生極好的效果。
這同時也是讓你願意暫時從辦公桌起身的誘因,尤其是那些必須手打鍵盤、緊盯電腦螢幕的工作者,每20 至30 分鐘便起身做一下運動是必須的。你擔心站起來活動筋骨會令同事側目嗎?那是他們少見多怪而已,不過如果你真的很介意,那就找個僻靜的地方,就算是廁所也可以。如果你真的沒辦法做這3 分鐘運動,那就試試走到茶水間,做做紓壓式呼吸、伸展一下身體,只要別一直坐著不動就行了。如果你怎樣都抽不出時間做這3 分鐘運動,就請你的老闆打電話給我,因為這要不是你們公司裡出了嚴重的問題,要不就是你的人生出了問題,不管是哪種情況都不能置之不理。
還有一個方法可以讓你的「坐息」帶來益處,那就是用坐姿紓壓式坐著,而且請記住,當你在做坐姿紓壓式運動時,如果能在兩膝間夾住一只水瓶、一件捲起來的毛衣或是一盒面紙,便可以加強運動的功效。
至於在工廠工作的人,情況可能跟坐在辦公室裡的上班族略有不同,不過胸腔與軀幹的位置,仍然攸關著脊椎的穩定與否;如果你工作時常不自覺的將身體倚靠著桌子,你不妨把臀部往後頂、胸部挺起並超過桌面,來對抗這種傾向。如果你的工作需要把手前伸或高舉過頭,請用蹲下的動作來抗衡高舉,以弓箭步或站姿紓壓式取代前伸動作。這些雖然是簡單的解決方法,但好處是你看起來像是在工作──你的確是在工作,只不過你既是在重新塑造你的動作模式,同時也是在紓壓你的身體,真可謂是一舉兩得。
做家事是勞動,你得變成是一種運動
在家中,我們會漫不經心的做著一些日常瑣事,而做這些瑣事時,其實正是鍛鍊體態與姿勢、養成練習核心基礎運動習慣的大好機會。做這些日常瑣事時──整理房間、打掃屋子、洗衣服,以及將碗盤從洗碗機中取出──大多都可以順便練習終極屈髖式。所以當你開始彎下身子,從洗碗機中把洗好的碗盤拿出來,或是在冰箱裡找東西、把溼衣服扔進乾衣機時──記得兩腳要平行,並讓重心落在腳跟,腳趾緊抓地面,從髖部轉體並搭配紓壓式呼吸,脊椎拉長挺直,臀部往後頂到腳跟的後方。

用終極屈髖式開冰箱
另一個常見的居家活動是園藝,愛好園藝的人,往往會一連花上數小時忘我的沉浸其中、樂此不疲:鬆土、植栽、除草、移盆等等,但我曾見到某些園藝愛好者,身體維持著奇怪難看且不健康的姿勢,這時不妨祭出跪姿紓壓式來化解此一情況,這是兼具簡易性與效果的好方法,而且隨時都可以做。
採取跪姿,但盡量伸長身體,兩腳彎曲在身後打直;全身重量落在雙膝,而非雙腳;如果全身重量落到雙腳,而且雙腳緊抓地面,那會造成腿部正面的肌群收縮,導致腹部變得緊繃。所以請由雙膝來承受全身的重量,然後做一次紓壓式呼吸,並且髖關節往後坐,這個完美的姿勢能讓你在從事園藝工作的同時,練習紓壓式。

做園藝,要用跪姿紓壓式。
練習核心基礎運動,打發時間
你在等公車、等外帶餐點、等電梯,或進了電梯上下樓的這段時間⋯⋯可以盡量把握這些空檔,它們是練習站姿紓壓式的好時機。
因為不管你正在做什麼,在其他人眼中你就只是站著而已,但其實你可以趁此機會讓整個肺部充滿空氣、胸腔挺起、下巴內收使頸部拉長,並將頭部擺正,使後腦勺從頸部拉開。別忘了腳部的肌肉也要好好鍛鍊一下:將兩腳夾緊併攏,就連躲在鞋子裡的腳趾,也要踡起來再伸展開來。
當你隨時把握空檔努力促進自己的健康,等候時就不會再感到心煩氣躁了。
規律運動核心肌,能提升體育表現
不論是職業運動選手,還是只有週末才拚命運動的「業餘運動員」,肯定都明白這樣的道理:你的身體支撐力越好,你的運動功效就越高,且越不易受傷。這其實是人人皆知的常識,這樣的身體比較強健,且更靈活、更有彈性,也更耐操,既較能從事體能活動,而且也較能承受身體上的衝擊;這就是為什麼我們要用紓壓運動鍛鍊身體,並使下盤穩如泰山,這樣你才能隨心所欲的從事各種形式的活動或體育賽事。
畢竟我們不可能光靠做心肺運動、鍛鍊肌肉質量就能強化身體的基礎,或像第2 章提過的海莉一樣,以為拚命做仰臥起坐,就能練成六塊肌。同理,雖然到健身房運動、做心血管運動、舉重、做進階仰臥起坐的確有益健康,但是穿上健身服,花半個小時在健身房裡做運動,並無法強化身體的基礎。其實不論是健身迷或運動員,也不論是在週末時上高爾夫球場打球,或是平日在家裡、健身房運動,有兩件事你一定要做到:(1)正確的裝備,以及(2)暖身動作,而核心基礎運動就提供了這兩者。
在從事你最喜愛的運動時,你藉以揮高爾夫球桿/棒球棒/曲棍球棒的身體,必須要以正確的方式運動,並且符合身體天生的能力,此一基本原則適用於任何一項運動或體育賽事。
不論是職業運動員還是業餘運動員,每個人都知道在開始從事你最喜歡的運動之前,一定要先做好暖身動作。但問題是很多暖身動作「熱鬧有餘但效果不足」,以提高心率為熱身的唯一目的是不夠的。真正有用的暖身運動,應該要能啟動正確的肌肉與關掉錯誤的肌肉,也就是要做那些會使用到身體中最粗壯肌肉的動作,讓它們能在你從事運動時,支持你做出最大的動作。所以光提高心率的暖身動作是不夠的,重點在於伸展、啟動控制臀部的肌群,因為髖關節是這些動作的中心,不論你偏好的體能活動是滑雪、曲棍球、衝浪、足球、棒球、園藝、健行、攀岩或掃落葉,只要你打算花時間和工夫做這件事,你最好要讓你的身體做好準備,才能從中獲得最大的效益與樂趣。
書籍資訊
◎圖文摘自大是文化出版, 艾利克.古德曼著作《雷神索爾也在練的隨時版核心基礎運動》一書。好萊塢男星克里斯.漢斯沃,曾因拍片背部受傷,在拍攝「雷神索爾」電影時,連雷神之槌道具 (重達4公斤) 都抓不起來,但接受本書作者艾利克.古德曼醫生的指導,練習核心基礎運動,背部變得更加強壯,身體也恢復往常。
本書包括核心基礎運動的7種紓壓式呼吸運動、4種穩定下盤運動,及收操4式,並有奧運選手示範圖片,讓你輕鬆掌握所有動作要領。
只要將書中的15個招式融入日常活動中:刷牙、開冰箱、吸地、搭車……就可培養好體態,身體更加靈活強健,並解決慢性痠痛問題。
書籍資訊 請點此
◎圖文摘自大是文化出版, 艾利克.古德曼著作《雷神索爾也在練的隨時版核心基礎運動》一書。好萊塢男星克里斯.漢斯沃,曾因拍片背部受傷,在拍攝「雷神索爾」電影時,連雷神之槌道具 (重達4公斤) 都抓不起來,但接受本書作者艾利克.古德曼醫生的指導,練習核心基礎運動,背部變得更加強壯,身體也恢復往常。
本書包括核心基礎運動的7種紓壓式呼吸運動、4種穩定下盤運動,及收操4式,並有奧運選手示範圖片,讓你輕鬆掌握所有動作要領。
只要將書中的15個招式融入日常活動中:刷牙、開冰箱、吸地、搭車……就可培養好體態,身體更加靈活強健,並解決慢性痠痛問題。
書籍資訊 請點此

